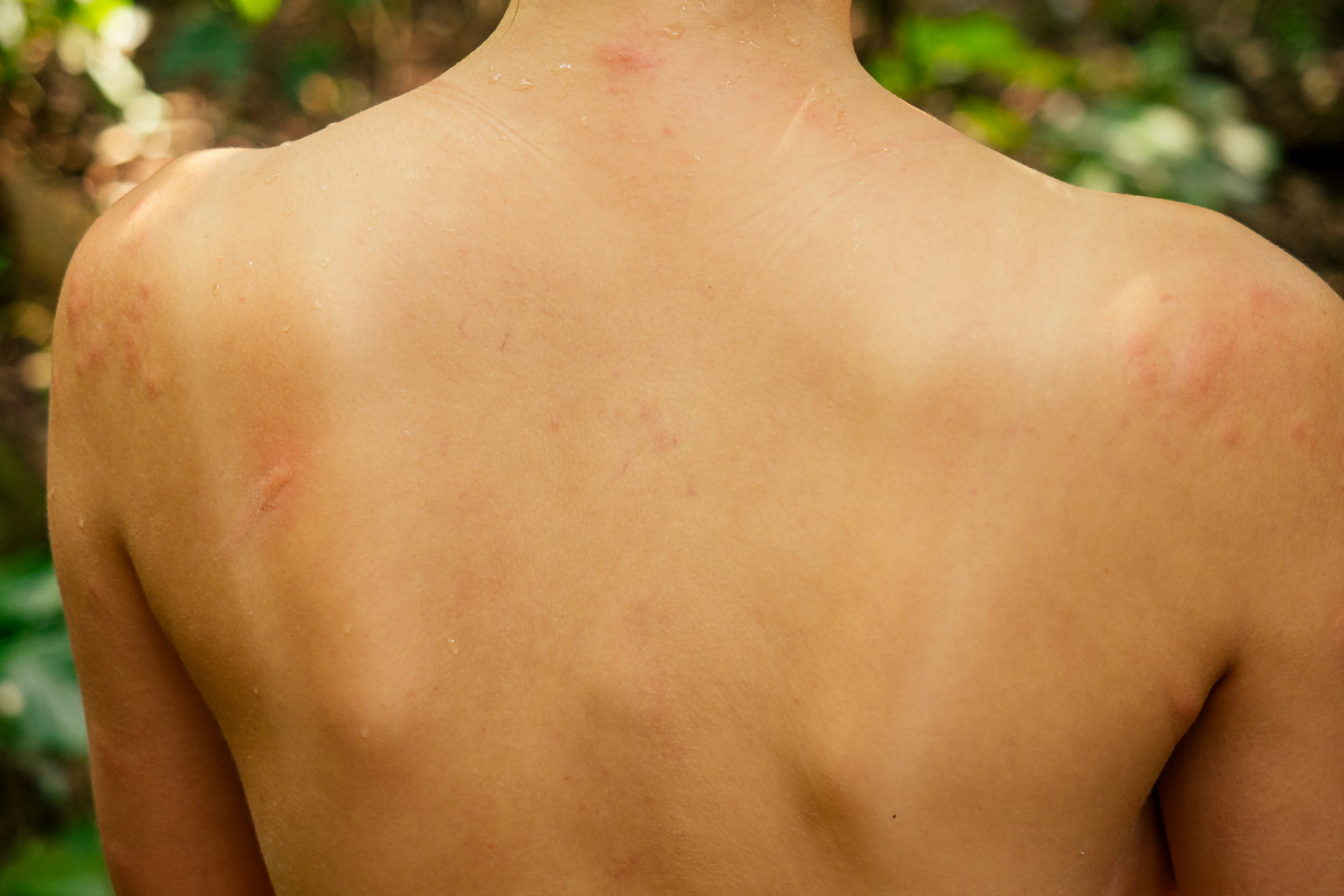
Признаки краснухи: симптомы и лечение
Содержание:
Вирус краснухи
Вирус краснухи (Rubella virus) является представителем семейства тогавирусов, рода рубивирусов. Вирионы имеют сферический вид, диаметр которых составляет 60 — 70 нм, содержат РНК. На поверхности вирионов располагаются редкие ворсинки 8 нм в длину.
- Многие клеточные культуры служат средой, на которых размножаются вирусы, но, только размножаясь на культуре ВНК-21, они проявляют свое цитопатическое свойство — приводят к разрушению клеточного состава питательной среды. При этом в зараженных клетках появляются ацидофильные включения.
- Отличительной чертой Rubella virus от других тогавирусов является, то, что в структуре их внешней мембраны содержаться поверхностные белки — гемагглютинин и нейраминидаза. Гемолитические свойства Rubella virus проявляются в отношении эритроцитов новорожденных цыплят, гусей и голубей. Гемагглютинин позволяет вирусам связываться с клетками хозяина и проникать вглубь ее. Нейрамидаза способствует отделению вновь образованных вирусных частиц от клетки для последующего проникновения в новые клетки хозяина.
- Вирусы краснухи во внешней среде не стойки: они быстро погибают при высушивании и изменении рН среды пребывания (выше 8,1 и ниже 5,8), при воздействии ультрафиолетовых лучей, эфира и целого ряда дезинфицирующих средств.
Вирусы хорошо переносят низкие температуры и заморозку.
Рис. 3. На фото вирусы краснухи (Rubella virus). Некоторые вирусные частицы находятся в процессе почкования. Они отделяются от клетки хозяина, покрываются оболочкой (мембраной). Внутри капсида заключена одноцепочечная РНК.
ВЗАИМОДЕЙСТВИЯ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ ПРЕПАРАТАМИ
Вакцинация против краснухи может быть проведена одновременно (в один день) с другими календарными прививками (против коклюша, дифтерии, столбняка, эпидемического паротита, кори, полиомиелита, гепатита В) или не ранее, чем через 1 месяц после предшествующей прививки. При одновременной вакцинации препараты вводят в разные места, смешивание вакцин в одном шприце запрещается.
Иммуноглобулины и препараты крови:
После введения препаратов крови (иммуноглобулин, плазма и др.) вакцину рекомендуется вводить не ранее, чем через 3 месяца. После введения вакцины против краснухи препараты крови можно вводить не ранее, чем через 2 недели; в случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против краснухи следует повторить через 3 месяца. При наличии антител к вирусу краснухи в сыворотке крови повторную вакцинацию не проводят.
Применение при беременности и в период грудного вскармливания. Запрещается вводить вакцину во время беременности
Необходимо принимать меры предосторожности во избежание зачатия в течение 2 месяцев после вакцинации. Случайная вакцинация беременной женщины не является показанием к прерыванию беременности.
И вот она – ветрянка…
Сначала ребёнок жалуется на недомогание: вдруг заболела голова, возникла ломота в теле, запершило в горле. Ясно, что он нездоров, но что за болезнь – ещё непонятно. Потом (через несколько часов или на следующие сутки) поднимается температура, и на её фоне появляется сыпь. Впрочем, температуры и предшествующих ей симптомов может не быть, а вот сыпь будет обязательно.
Элементы сыпи имеют свой «жизненный цикл»: маленькие красные пятнышки превращаются в бугорочки, напоминающие укусы комара (папулы), затем в них накапливается жидкость (такие элементы называются уже везикулами). Везикулы лопаются, на их месте возникают корочки, которые потом отпадают, открывая чистую кожу. Превращение папул в везикулы обычно совершается в течение суток, корочки появляются через пару дней после образования везикул. А вот отпадают они дольше – на это может потребоваться до двух недель.
Сыпь появляется волнами, как говорят в народе, – «подсыпает». В одно и то же время на теле ребёнка могут быть и папулы, и везикулы, и корочки. В среднем период высыпаний занимает от 5-ти до 8-ми дней. Считается, что через пять дней после появления последних элементов сыпи ребёнок перестаёт быть заразным.
Иными словами, есть основания полагать, что за неделю с хвостиком болезнь пройдёт, и от неё останется недолгая память в виде корочек, которые также исчезнут без следа. Ускорить выздоровление вряд ли возможно. Поэтому всё лечение ветрянки – симптоматическое. Оно направлено на устранение проблем, которые приносит с собою болезнь. Первой проблемой является температура. Если она – невысокая (а её может вообще не быть) или если ребёнок легко переносит высокую температуру, её лучше вообще не сбивать. Посоветуйтесь с врачом – он вам подскажет, как действовать именно в вашем случае.
Вторая проблема – зуд. Ветряночная сыпь зудит сильно, а чесаться нельзя. В везикулах накапливается вирус, и, расчесывая, можно спровоцировать дополнительное распространение сыпи по телу. Также поврежденные везикулы хуже заживают, их содержимое может загнаиваться (в этом случае везикулы превращаются в пустулы), на их месте образуются ямки-оспины, которые долго не исчезают.
Следите, чтобы ребёнок не потел: пот усиливает зуд. Чаще меняйте бельё.
В нашей стране принято мазать ветряночную сыпь зелёнкой. Обработанные везикулы быстрей подсыхают, предотвращается возможность их воспаления. Быстрее от этого ребёнок не выздоровеет, но санитарная обработка сыпи приветствуется. В конце концов, зелёнка – хороший маркер: если мазать ничего больше не надо, значит, высыпания прекратились, болезнь заканчивается.
Если новые элементы сыпи больше не появляются с ребёнком можно (и нужно) гулять. Однако от других детей следует держаться в сторонке, так как какое-то время он ещё будет заразным.
Когда все везикулы покрылись корочкой, ребёнка можно мыть, однако лучше не использовать ни шампуня, ни мыла. Ни в коем случае не стоит тереть ребёнка мочалкой – прикосновения должны быть бережными, чтобы не сорвать корочки. Полотенцем лучше не обтирать, а промакивать.
Симптомы Краснухи:
В первый день болезни появляется розеолезная или розеолезно-папулезная сыпь на неизмененном фоне кожи преимущественно на разгибательных поверхностях конечностей вокруг суставов. Спустя 2-3 дня эта сыпь исчезает бесследно. Умеренное повышение температуры тела, легкие катаральные явления, пятнистая гиперемия мягкого неба, увеличенные и умеренно болезненные шейные, околоушные и затылочные лимфатические узлы. На 4-7-й день болезни может развиться осложнение в виде серозного менингита или энцефалита со сравнительно благоприятным течением. Иногда краснушный панэнцефалит прогрессируете нарастанием неврологических симптомов в виде атаксии, судорожных припадков, угнетения сознания. При заражении женщины краснухой в первые 8-10 нед. беременности часто наступает внутриутробная смерть плода или тяжелые нарушения процесса эмбриогенеза с формированием грубых аномалий развития в виде триады Грегга: поражения глаз (катаракта, ретинопатия, глаукома, хориоретинит, микрофтальм), глухота и пороки развития сердечно-сосудистой системы (открытый артериальный проток, дефекты межпредсердной и межжелудочковой перегородок, гипоплазия легочных артерий). Возможны пороки развития ЦНС — микро- и макроцефалия. Поэтому при развитии краснухи в I триместре беременности с типичной сероконверсией рекомендуют прерывание беременности. При инфицировании плода после 16 нед. беременности риск врожденных уродств меньше, развиваются единичные дефекты развития, иногда присоединяется менингоэнцефалит.
Цитомегаловирус (C в аббревиатуре ToRCH-инфекции)
Цитомегаловирус был обнаружен только в XX веке. Инфекция передается половым путем, с кровью, через слюну (например, при поцелуях), а также от матери к ребенку во время грудного вскармливания. В настоящее время считается, что около 80% женщин детородного возраста являются носителем этой инфекции.
В большинстве случаев цитамегаловирус находится в «спящем» состоянии. Иногда инфекция проявляется в виде обычной простуды, но чаще никаких симптомов заболевания не наблюдается. И только при значительном снижении иммунитета возникает угроза перехода заболевания в острую форму.
Для плода наибольшую опасность представляет первичное заражение цитамегаловирусом. Особенно опасно заразиться в первом триместре. Это может привести к недоразвитию или водянке головного мозга ребенка, желтухе, увеличению печени и селезенки, развитию пороков сердца и врожденных уродств.
Краснуха (R в аббревиатуре ToRCH-инфекции)
Краснуха передается от человека к человеку, как правило, воздушно-капельным путем. Основными проявлениями краснухи являются мелкая розовая сыпь по всему телу и повышение температуры до 38° C (наблюдается чаще у взрослых).
Краснухой чаще всего болеют в детстве, это классическая «детская» инфекция. В детском возрасте болезнь обычно переносится легко. У взрослых краснуха протекает, как правило, значительно тяжелее.
Краснуха опасна для плода, особенно в первом триместре беременности. Она поражает нервную ткань, ткани глаза, сердце ребенка и может привести к его смерти. На поздних сроках беременности опасность гораздо меньше.
Краснуха по-своему коварна. У человека, заболевшего краснухой, еще может не быть никаких симптомов (внешних проявлений) заболевания, а он уже заразен. Поэтому нельзя гарантировать, что вам удастся уберечься от краснухи, лишь избегая контактов с теми, кто уже очевидно болен этой болезнью.
Профилактика Краснухи:
Больных приобретенной краснухой изолируют до полного выздоровления, но не менее 5 дней от начала заболевания. Первого заболевшего в детском учреждении рекомендуется изолировать до 10 дней от начала высыпания. В отдельных случаях (при наличии в семье, коллективе беременных) срок разобщения целесообразно продлить до 3 недель. Воздействие на механизм передачи краснухи заключается в проветривании и влажной уборке комнаты, палаты, где находится больной. Контактных детей в возрасте до 10 лет, не болевших краснухой, не разрешается направлять в детские учреждения закрытого типа (санатории, дома ребенка и др.) в течение 21 дня с момента разобщения с больным. Специфическая профилактика. Используют живую ослабленную вакцину «Рудивакс», а также комбинированную вакцину против кори, эпидемического паротита, краснухи — «MMR». С целью профилактики врожденной краснухи следует вакцинировать девочек в возрасте 12-16 лет с последующей ревакцинацией серонегативных перед планируемой беременностью. Вакцинировать беременных нельзя: беременность нежелательна в течение 3 мес. после иммунизации против краснухи (не исключается возможность поствакцинального поражения плода). Введение краснушной вакцины сопровождается выработкой у 95% иммунизированных специфических антител. В случае контакта беременной с больным краснухой вопрос о сохранении беременности следует решать с учетом результатов 2-кратного серологического обследования (с обязательным определением количественного содержания специфических иммуноглобулинов классов М и G). При наличии у беременной стабильного титра специфических антител контакт следует считать не опасным.
Историческая справка о заболевании
Впервые описал краснуху немецкий терапевт Ф. Хофман в 1740 году. Долгое время заболевание расценивалось, как рудиментарная корь. И лишь в 1881 году в Англии заболевание было выделено в самостоятельную нозологическую форму.
Вирусная природа Rubella была доказана в 1938 году японскими исследователями Hiro и Tasaka. Ученым П. Д. Паркманом и его сотрудниками Ф. А. Невой и Т. Х. Уэллером в 1961 году был выделен вирус краснухи. В 1941 году австрийским ученым Н. Греггом были описаны аномалии плода при внутриутробном инфицировании вирусами краснухи, полученными им от больной матери.
Рис. 2. На фото вирусы краснухи (Rubella virus).
Вакцины, которые используются в Украине
На сегодня в стране зарегистрированы моно- и поливакцины. Они отличаются только количеством возбудителей, против которых направлена вакцинация.
Моновакцины:
- гепатит В: Эувакс, Энджерикс;
- туберкулез: БЦЖ;
- полиомиелит: Имовакс полио, ОПВ;
- гемофильная инфекция: Хиберикс.
Поливакцины:
- гепатит В, коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция: Инфанрикс Гекса, Гексаксим;
- коклюш, дифтерия, столбняк: Инфанрикс;
- коклюш, дифтерия, столбняк, полиомиелит: Инфанрикс ИПВ, Тетраксим;
- коклюш, дифтерия, столбняк, полиомиелит, гемофильная инфекция: Пентаксим;
- коклюш, дифтерия, столбняк: Бустрикс (вводится взрослым и детям старше четырех лет).
Рекомендованные прививки:
- грипп: Ваксигрипп, Флюарикс, Инфлувак (актуально накануне периода распространения респираторных инфекций);
- оспа ветряная: Варилрикс (актуально для взрослых и детей младше 12 лет, которые не болели в детстве);
- гепатит А: Хаврикс, Твинрикс (актуально для тех, кто работает в пищевой промышленности, обслуживает водопровод и канализацию, для военных, сотрудников МВС и МЧС, ВИЧ-инфицированных, инъекционных наркоманов, тех, кто проживает в эндемичных регионах или тех, кто собирается туда ехать);
- пневмококковая инфекция: Синфлорикс, Превенар 13 (актуально для детей до 5 лет, детей и пожилых людей, проживающих в интернатах);
- папилломавирус человека: Церварикс, Гардасил (женщинам и девочкам старше 9 лет для профилактики новообразований шейки матки);
- ротавирусная инфекция: Ротарикс (актуально для детей до 6 месяцев).
Помните: намного проще предупредить развитие болезни, чем ее лечить. Это особенно актуально в случае инфекционных заболеваний. Сохраните свое здоровье и здоровье ваших детей – пройдите вовремя вакцинацию!
Как определить, что у ребенка неправильный прикус?
Неправильный прикус у детей – настолько частая проблема, что молодым родителям стоматологи даже выдают памятки, как выявить начальную стадию. Симптомов много, то первые признаки следующие:
- частая боль в горле и непроизвольная заложенность носа;
- нарушение осанки;
- храп и неровное дыхание во сне
- сдвиг верхней или нижней челюсти вперед и назад;
- большие промежутки между зубами;
- неровный зубной ряд;
- появление скрученных вокруг своей оси клыков и резцов;
- задержка, или наоборот – слишком раннее выпадение молочного зуба.
Любой из перечисленных симптомов у ребенка от двух лет и старше должен стать поводом для консультативного приема в поликлинике. Возможно, потребуется рентген, томография и сдача анализов на генетические заболевания.
Пути заражения
Основной источник вируса – больной или бессимптомный носитель возбудителя краснухи. Инфекция выделяется в окружающую среду во время кашля, чихания или разговора и может некоторое время оставаться на предметах быта, которые тоже могут быть источником заражения. Чаще заболевание выявляется зимой и весной.
Передача возбудителя происходит воздушно-капельным путем или при близком контакте с больным или человеком, переносящим заболевание бессимптомно или находящемся в периоде за 7 суток до или до 15 суток после исчезновения сыпи. Наиболее заразным пациент считается за несколько дней до возникновения высыпаний или 7 суток после их появления.
Путь передачи врожденной краснухи – от матери через кровоток к плоду. После рождения новорожденные являются источником вируса на протяжении многих месяцев (от 12 до 21).
Вирус краснухи быстро передается при вспышках инфекции. Он менее заразен, чем возбудитель кори, но, вследствие своей высокой тератогенности, относится к опасным.
ОПИСАНИЕ ЛЕКАРСТВЕННОГО ПРЕПАРАТА
Вакцина против краснухи культуральная живая аттенуированная, лиофилизат для приготовления раствора для подкожного введения, изготовлена из «Вакцины против краснухи живой аттенуированной, субстанции — раствор замороженный» (штамм RA 27/3) производства «Института Иммунологии, Инк», Республика Хорватия, («INSTITUT OF IMMUNOLOGY, INC», CROATIA), зарегистрированной в Российской Федерации.
Внешний вид: Однородная пористая масса белого или светло-желтого цвета, допускается розоватый оттенок, гигроскопична. Фармакотерапевтическая группа: МИБП-вакцинаКод ATX: J07BJ01
Причины возникновения краснухи
Почему возникает краснуха? Причины данного заболевания — вирусы. Краснуха вызывается РНК-содержащим вирусом из семейства Togaviridae, рода Rubivirus. Основной метод передачи краснухи — воздушно-капельный, то есть заразиться можно при разговоре, кашле, чихании, поцелуях. Часто имеет место также контактный путь передачи, например, через детские игрушки, посуду, и вертикальный путь (от матери к плоду).
Способствуют развитию такого заболевания, как краснуха, причины следующего характера:
- Отсутствие прививки.
- Сниженный иммунитет, иммунодефицитные состояния.
- Контакт с заболевшими детьми, или с носителями вируса.
Совместимость с другими вакцинами
Вакцинация против краснухи может быть проведена одновременно (в один день) с другими календарными прививками (против коклюша, дифтерии, столбняка, эпидемического паротита, кори, полиомиелита, гепатита В) или не ранее, чем через 1 месяц после предшествующей прививки. При одновременной вакцинации препараты вводят в разные места, смешивание вакцин в одном шприце запрещается.
После введения препаратов крови человека (иммуноглобулин, плазма и др.) вакцину вводят не ранее, чем через 3 месяца. После введения вакцины против краснухи препараты крови можно вводить не ранее, чем через 2 недели. В случае необходимости применения иммуноглобулина ранее этого срока вакцинацию против краснухи следует повторить через 3 месяца.
При наличии антител к вирусу краснухи в сыворотке крови повторную вакцинацию не проводят. Туберкулиновые пробы рекомендуется проводить до или через 4-6 недель после введения вакцины против краснухи. После назначения иммунодепрессантов и лучевой терапии вакцинацию проводят не ранее, чем через 12 месяцев после окончания лечения.
Лечение
Лечение краснухи, протекающей легко, направляется на устранение неприятных симптомов в домашних условиях. В тяжелых случаях и при осложнениях для эффективного лечения краснухи рекомендуется госпитализация.
Больным могут назначаться антигистаминные, жаропонижающие и витаминные средства. В остром периоде рекомендуется соблюдение постельного режима, зашторивание окон при светобоязни и обильное питье при лихорадке.
При развитии артритов рекомендуется прием нестероидных противовоспалительных. Для устранения клинически значимой тромбоцитопенической пурпуры применяется Преднизолон. Лечение энцефалита проводится противовирусными средствами. Младенцам и детям младшего возраста с аномалиями развития может рекомендоваться хирургическое лечение пороков сердца, наблюдение у узкопрофильных специалистов и пр.
Осложнения
Серьезными осложнениями являются краснушные энцефалит (см.) и энцефаломиелит (см.); один случай этих осложнений приходится на 5—6 тысяч больных К. Артропатии, отиты, бронхопневмонии, нефриты, полиневриты также представляют большую редкость.
Рис. 4. Ребенок с признаками неонатальной тромбоцитопенической пурпуры при врожденной краснухе (желтуха как проявление гепатита и генерализованная сыпь)
При заболевании Краснухой беременных женщин в первые три месяца беременности (в период органогенеза) у плода часто (в среднем в 50% случаев) возникают пороки развития различных органов и систем (см. Эмбриопатии), в т. ч. синдром Грегга (катаракта, глухота, пороки сердца), может быть микроцефалия (см.), нарушение развития скелета и черепа. При заражении К. беременных женщин в более поздние сроки у плода как результат вирусного поражения развиваются Фетопатии (см.) — гемолитическая анемия, тромбоцитопеническая пурпура, гепатит (цветн. рис. 4), поражение костей, легких и пр.
Лечение краснухи народными методами
Лечение краснухи слабо поддается терапии даже фармацевтическими препаратами и чаще лечение носит не этиотропный, а симптоматический характер. В свете этого допускается использование народных средств все с той же целью не победить вирус, а облегчить протекание болезни. Использование народных снадобий не лишним будет обсудить с врачом, назначающим и лекарственные препараты для лечения краснухи. Выбор того или иного ингредиента определяется особенностями течения болезни, чаще всего облегчить удается кожный зуд, сопровождающий сыпь:
½ стакана пищевой соды растворить в необходимом количестве теплой воды до образования однородной кашицы; в полученном растворе смачивать салфетки и прикладывать их к зудящим участкам кожи длительностью на 10 минут, процедуру проводить 2-3 раза в день.
Иммуноукрепляющими свойствами обладают следующие рецепты:
- соединить в равных пропорциях ягоды черной смородины и плоды шиповника, горсть полученной смеси поместить в термос, залить ½ литра кипятка, а спустя 3 часа можно начинать прием — по ½ стакана вместо чая;
- соединить в равных пропорциях ягоды брусники и плоды шиповника, горсть полученной смеси поместить в термос, залить ½ литра кипятка, а спустя 3 часа можно начинать прием — по ½ стакана вместо чая;
- соединить 1 часть ягод брусники с 3 частями плодов шиповника и 3 частями листьев крапивы, горсть полученной смеси поместить в термос, залить ½ литра кипятка, оставить на ночь; принимать по ½ стакана перед едой три раза в день.
Что такое краснуха
Краснуха, также называемая коревой краснухой, трехдневной корью, немецкой корью — это заразная вирусная инфекция, отличительным симптомом которой является яркая красная сыпь.
Краснуха во многом похожа на корь, однако это два совершенно разных заболевания с разными возбудителями, разным периодом заразности, и разными прогнозами. Обычно краснуха течет легче кори и реже приводит к осложнениям.
Для защиты от этой инфекции используется вакцина против кори, эпидемического паротита и краснухи (measles-mumps-rubella, MMR) которая вводится всем детям дважды до их поступления в школу. Вакцина является весьма эффективным способом профилактики краснухи. Благодаря массовой иммунизации против краснухи, во многих развитых странах мира объявлено о полной ликвидации краснухи на их территории. Однако, это не означает, что жители этих стран не могут заболеть краснухой, например, во время поездки за границу.
Симптомы Краснухи у детей:
Инкубационный период после заражения краснухой достигает от 10 до 25 дней. Признаками краснухи являются появление сыпи на лице и верхней части тела, на ягодицах (размеры элементов сыпи составляют 3–5 мм, сыпь мелкая, красная, розовая, округлая), повышенная температура до 38 ºC, увеличение затылочных и среднешейных лимфатических узлов, воспаление слизистой оболочка рта, насморк и сухой кашель, недомогание, слабость, головная боль, слезотечение, гиперемия зева и задней стенки глотки, раздражение конъюнктивы. У беременных женщин также, как и у детей, наблюдаются вышеуказанные симптомы.
Общее состояние больного ребенка изначально нарушается незначительно. Температура в редких случаях доходит до отметки 38 °С, в большинстве случаев она колеблется в границах 37,3—37,5 °С на протяжении всего периода заболевания. Родители отмечают у ребенка недомогание и вялость. Более старшие дети могут жаловаться на мышечную, головную боль и боль в суставах. Сыпь изначально фиксируют на лице, но за несколько часов она успевает перейти на все тело. Области локализации – на спине и на ягодицах, разгибательных поверхностях конечностей вокруг суставов.
Сыпь пятнистая, в некоторых случаях папулезная, имеет розовый оттенок. Цвет кожи под сыпью неизменный. Сыпль при краснухе более мелкая, чем сыпь при кори, отдельные высыпания не сливаются. Только в редких случаях фиксируют более крупные высыпания, но, в отличие от коревой сыпи, элементы имеют округлую форму. Сыпь при заболевании краснухой у детей необильная, может проявляться всего как несколько элементов. Сыпь проходит через два-три дня, проходит, не оставляя пигментации или шелушения.
У ребенка может проявляться небольшой насморк и/или кашель. Конъюнктивит (очень слабый, без гнойных выделений) также может появляться вместе с сыпью на коже. Насморк и кашель могут появиться за день-два до высыпания. Родители или врач также могут отметить незначительную рыхлость миндалин. В обычных случаях при краснухе на слизистой мягкого неба может фиксироваться энантема, которая выглядит как пятнышки бледно-розового оттенка.
При краснухе увеличиваются периферические лимфатические узлы, в особенности заднешейные и затылочные. Лимфатические узлы прощупываются, они увеличены до размеров крупной горошины. Они увеличены даже после пропадания сыпи.
Анализ крови позволяет обнаружить лейкопению (уменьшение количества лейкоцитов), относительный лимфоцитоц и появление плазматических клеток (до 10—30%). В некоторых случаях также наблюдают увеличенное количество моноцитов. Краснуха может протекать со стертыми симптомами или с крайне слабым их проявлением, практически незаметным. Течение и исход болезни благоприятные. Краснуха в подавляющем большинстве случаев проходит без осложнений. Зафиксированы лишь единичные случаи энцефалитов и энцефаломиелитов.
Токсоплазмоз (To в аббревиатуре ToRCH-инфекции)
Токсоплазмоз — заболевание, которое вызывается внутриклеточным паразитом — токсоплазмой.
Токсоплазма живет и размножается в организме домашней кошки. Вместе с кошачьими испражнениями она попадает во внешнюю среду, где может сохраняться месяцами. Это приводит к заражению токсоплазмой других видов животных и птицы. Токсоплазма попадает в их мышечные ткани и таким образом оказывается в мясе, которое потребляет человек. Надлежащая термическая обработка убивает токсоплазму, но если мясо плохо прожарено или недоварено, токсоплазма сохраняется.
Другой путь заражения токсоплазмой — через грязные руки. Поэтому с токсоплазмозом обычно сталкиваются ещё в детстве.
Если с иммунитетом всё в порядке, токсоплазмозом можно переболеть, и даже не знать об этом. Обычно именно так это и происходит: первичное заражение протекает без явных симптомов. Считается, что в России в скрытой форме токсоплазмоз встречается у 30% населения. От человека к человеку токсоплазмоз не передается.
Токсоплазмоз представляет опасность, в основном, для плода. Если первичное инфицирование происходит во время беременности, плод может погибнуть, или ребенок рождается больным – с поражением печени, селезенки, лимфатических узлов и центральной нервной системы.