Расшифровка спермограммы: показатели нормы и отклонений
Содержание:
В каких случаях показан анализ
Так как спермограмма в принципе направлена на выяснение причины мужского бесплодия, она показана при отсутствии беременности продолжительный период времени.
 Перед тем как назначать процедуру врач учитывает наследственность, анамнез пациента и его медицинскую историю, отправляет на общие анализы и уже после этого назначает исследование спермы.
Перед тем как назначать процедуру врач учитывает наследственность, анамнез пациента и его медицинскую историю, отправляет на общие анализы и уже после этого назначает исследование спермы.
Спермограмма по Крюгеру с МАР-тестом назначается при наличии таких факторов:
- агглютинация сперматозоидов, которая была диагностирована при обычной спермограмме;
- если при нормальных показателях обычной спермограммы беременность все равно не наступает;
- сниженная подвижность сперматозоидов, которая была определена при простом исследовании;
- при подготовке к ЭКО или ИКСИ.
Для ЭКО спермограмма является обязательной, так как для введения в яйцеклетку половых клеток необходимы самые сильные и морфологически правильные. Исследование по Крюгеру помогает более детально оценить состояние спермы, потому нередко назначается после проведения анализа по ВОЗ.
Противопоказаний для сдачи анализа, как таковых, не выделяют, но есть определенные факторы, при которых результат не будет точным, к примеру сразу после курса антибиотиков, при воспалительных и инфекционных заболеваниях, травмировании и недавнем оперативном вмешательстве в области малого таза.
Плохие результаты
Не стоит пытаться самостоятельно оценивать результаты анализа — это должен делать опытный врач-репродуктолог. Он учитывает и другие обследования. Если тест Крюгера показывает большое количество дефектных клеток, то мужчине нужно изменить образ жизни.
Разные болезни, стрессы, плохая экология, употребление алкоголя, курение сигарет негативно сказываются на состоянии здоровья. Поэтому необходимо правильно питаться, соблюдать режим дня, заниматься спортом и отказаться от вредных привычек.
Строгая методика проведения теста гарантирует точный результат. Не стоит переживать при подтверждении бесплодия. Показатели можно улучшить. Для этого необходимо вылечить все обнаруженные воспалительные процессы. Лечиться обязаны оба партнера, так как иначе произойдет новое заражение. Дополнительно можно принимать витаминные комплексы или специальные препараты, которые влияют на состав спермы.
В случае подтвержденного бесплодия можно воспользоваться методами ЭКО, ИКСИ и другими вспомогательными технологиями. При появлении сложностей с зачатием желательно не затягивать с визитом к врачу, так как на ранней стадии большинство проблем легче решить.
При нормальной фертильности зачатие возможно в течение полугода. Если этого не происходит, партнерам стоит посетить специальную клинику. В ней можно будет пройти полное обследование и выбрать тактику лечения.
Что можно определить при помощи спермограммы
Этот лабораторный метод исследования позволяет определить количественные, качественные и морфологические показатели эякулята и содержащихся в нейм сперматозоидов.
Изучение физико-химических показателей включает в себя оценку цвета, консистенции, уровня кислотности, вязкости, общего количества сперматозоидов и их количества в 1 мл эякулята.
Морфологическое исследование – оценка структуры и строения сперматозоида – позволяет определить, может ли он выполнить свои функции, отвечающие за нормальное передвижение и возможность оплодотворения. Спермограмма с морфологией по Крюгеру позволяет, в случае отклонения морфологических показателей от нормы, обнаруживать фрагментацию ДНК, что подразумевает присутствие повреждений в цепочках ДНК сперматозоидов и является важным параметром оценки их качества и фертильности мужчины. От степени целостности генетического материала зависит шанс наступления беременности у женщины и обеспечение передачи генетического материала будущим поколениям. Чем больше поврежденных участков в цепочках ДНК, тем меньше процент вероятности зачатия ребенка как естественным путем, так и при искусственном оплодотворении.
Соотношение общего объема эякулята, количественного и его качественного состава дает возможность оценить так называемый «показатель плодовитости».
MAR-тест – основной метод определения иммунологического фактора бесплодия – показывает процентное соотношение нормальных подвижных частиц и сперматозоидов, связанных с антителами ACAT, не способных к оплодотворению. Положительный MAR-тест – это условный критерий иммунологических проблем с зачатием у мужчин. Проведение MAR-теста у женщин позволяет выявить выработку в шеечной слизи антител к биоматериалу партнера.
Изучив все выше перечисленные показатели, врач понимает, могут ли у Вас быть проблемы с зачатием ребенка, и если да, то по какой именно причине. Кстати, в некоторых случаях спермограмма используется и для исследования состояния здоровья всей мочеполовой системы, а не только возможности продолжения рода..
Почему снижаются нормы морфологии в спермограмме?
Причинами снижения эталонных значений является главным образом введение строгих критериев (и классификация «пограничных сперматозоидов» как аномальных). Другие авторы предположили, что существует реальное снижение нормальных форм из-за негативного воздействия факторов окружающей среды. Исследователи Ariagno et al. в 2011 году провели переоценку анализов за период с 1973 по 1989 год. Они не смогли продемонстрировать истинное снижение морфологии сперматозоидов, несмотря на большую разницу в процентном соотношении нормальных форм тех же пациентов, оцененных после изменения критериев. Однако, эта тема отдельной статьи.
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина — от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Как правильно сдавать анализ
За сутки до сдачи эякулята следует воздержаться от физических перегрузок, стрессовых ситуаций. Непосредственно перед сдачей анализа следует освободить мочевой пузырь.
При сборе спермы нельзя применять различные смазочные материалы, в том числе слюну, пользоваться презервативом. Перед началом мастурбации пациент должен тщательно вымыть руки, половой орган. Следует проследить, чтобы эякулят был собран до последней капли.
Если сбор материала происходит в клинике, то перед анализом пациенту выдают стерильный контейнер. Для сбора в домашних условиях, контейнер получают в регистратуре, но содержимое необходимо сдать для анализа не позднее 30 мин после сбора. Температура содержимого не должна быть ниже температуры тела. Его нельзя охлаждать и встряхивать.
Ход исследования
Исследуя спермограмму по Крюгеру в лаборатории, используется:
- метод окрашивания для определения особенностей строения и формы половых клеток;
- микроскопическое исследование для определения физико-химических показателей;
- компьютерный анализ для измерения размеров спермиев.
В ходе лабораторного исследования во внимание берется количество спермиев в 1 мл семенной жидкости, общий объем эякулята, ее вязкость, цветовые характеристики, наличие крови, лейкоцитов, эпителия в семенной жидкости, время распускания, скорость движения, подвижность и утомляемость. Анализ спермограммы по Крюгеру проводится дважды с временным промежутком 35-42 дня, что помогает исключить получение ошибочных данных
Анализ спермограммы по Крюгеру проводится дважды с временным промежутком 35-42 дня, что помогает исключить получение ошибочных данных.
В ходе исследования спермограммы по Крюгеру удается определить:
- акиноспермию, для которой характерно отсутствие активных спермиев;
- астенозооспермию — патология, при которой мужские половые клетки характеризуются низкой подвижностью и недостаточной скоростью;
- некроспермию — отклонение возможно, когда количество нежизнеспособных сперматозоидов превышает 50% от общего количества;
- тератозооспермию — в эякуляте имеется большое количество морфологически неправильных спермиев.
Кроме этого, удается определить причину отклонений в анализе. Так, присутствие лейкоцитов указывает на воспалительные процессы мочеполовой системы. Снижение вязкости указывает на воспаление простаты, везикул. Высокая кислотность — признак инфекционного поражения мужских половых органов. Недостаточное количество зрелых спермиев может указывать на варикоцеле, частые половые сношения или заболевания наследственного характера. При изменении хвоста, его раздвоении возможно вирусное поражение яичек. Для подтверждения данных и постановки точного диагноза назначается дополнительная диагностика.
Что необходимо учитывать?
Есть ряд правил, которые следует неукоснительно выполнять для получения достоверных данных о состоянии репродуктивной функции мужчины:
- Перед сдачей анализа требуется трехдневное воздержание (но отсутствие полового акта в течение недели не желательно).
- Контейнер, в которой собирают сперму, должен быть стерильным.
- Микроскопирование проводят на иммерсионном аппарате с системой линз х90 или х100.
- При получении первого отрицательного результата, сдается повторная спермограмма для подтверждения точности диагноза. Обычно – через неделю.
Как сдать спермограмму и получить квалифицированную консультацию уролога?
Приём анализов производится по предварительной записи:
Россия: 8 800 555-21-71 (бесплатный для России)
Семенная жидкость
Состав мужской спермы или эякулята состоит из плазмы и различных клеток. В составе семенной жидкости находятся в большом количестве половые клетки различного уровня зрелости, а также:
- частички крови (лейкоциты и эритроциты);
- фрагменты покровных тканей – клетки эпителия;
- плазма, которая состоит из секрета семенных пузырьков, желез уретры и простаты;
- клетки, которые могут активно поглощать и замещать другие составляющие (спермиофаги, макрофаги);
- бактерии и вирусы;
- ферменты, аминокислоты, микроэлементы.
Важной и наибольшей составляющей спермы являются мужские половые клетки – носители наследственных генов. Развитие сперматозоидов начинается при наступлении подросткового периода
Половые клетки созревают для того, чтобы стать способными проникать в женские половые клетки через половые пути, реализуя свою естественную способность к продолжению рода. Здоровые и активные сперматозоиды легко справляются с этой задачей, и в период овуляции после полового акта происходит зачатие и наступает беременность.
Мужское бесплодие – в чем причина
Взрослый мужчина обычно не имеет проблем с половой жизнью, регулярно испытывает эрекцию, однако ожидаемое зачатие и наступление беременности, возможно, так и не происходит. Причиной может быть неспособность мужчины иметь детей или бесплодие. Источники этого недуга различны: от наличия заболеваний мочеполовой системы до скрытых патологий в строении и активности половых клеток.
Анализ спермограммы дает возможность прояснить наличие патологий и причины их возникновения. Результат анализа спермы отражает ее количественный и качественный состав, активность половых клеток, наличие различных включений. На основании этих данных происходит диагностирование заболевания и назначается лечение. Обследование и постановку диагноза должен проводить опытный квалифицированный уролог андролог, так как даже небольшие допущенные погрешности при постановке диагноза могут сделать неэффективным все назначенное лечение.
Если ошибочно поставленный диагноз приведет к выводу о том, что мужское бесплодие не подвержено, то обычно партнеры делают вывод о том, что причина невозможности иметь детей заключена в бесплодности женщины.
Соблюдение правильности выполнения анализов, достоверная оценка показателей, которые отражены в спермограмме влияют на точность диагностирования. Поэтому обратиться для того, чтобы сдать спермограмму и получить квалифицированную консультацию уролога, рекомендуем в нашу клинику. В лаборатории клиники выполняются различные виды исследования спермы, а оценка результатов проводиться в полном соответствии с требованиями Всемирной Организации Здравоохранения. Передовое современное оборудование дает возможность получить точную информацию для того, чтобы правильно провести диагностирование.
Как правильно сдать спермограмму: рекомендации
Перед непосредственной сдачей спермы на анализ необходимо воздержаться о полового акта в течение семи дней, но не более того. Короткий период воздержания необходим для получения достоверности некоторых показателей анализа. Также, перед тем как сдать спермограмму, рекомендуется воздержаться от употребления алкоголя.
Adapted from Kruger et al., 1993 and reproduced by permission of MQ Medical.
Описание
Комплексное исследование включает анализ спермограммы, MAR-тест, биохимию спермы (цинк, лимонная кислота, фруктоза) + фотофиксация (3 препарата). Профиль позволяет провести диагностику мужского бесплодия.
Спермограмма — метод исследования эякулята, который проводят с целью оценки мужской фертильности и выявления возможных заболеваний половой системы.Стандартная спермограмма включает:
- макроскопическое исследование: определение консистенции, объёма, цвета, вязкости и рН эякулята;
- микроскопическое исследование: изучение подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
MAR-тест — это анализ, при котором определяется соотношение нормальных сперматозоидов к количеству сперматозоидов с антиспермальными антителами на поверхности. Образующиеся на поверхности сперматозоидов аутоиммунные антитела IgA и IgG могут являться одной из причин бесплодия. В результате деятельности аутоиммунных антител образуется оболочка на поверхности сперматозоида, которая препятствует оплодотворению женской яйцеклетки. Это происходит из-за того, что организм из-за ряда причин стал воспринимать собственные половые клетки как чужеродные тела и атаковать их. Всемирная Организация Здравоохранения рекомендует включать этот тест в каждое исследование эякулята (спермограмму).
MAR-тест позволяет провести диагностику мужского бесплодия.Биохимия спермы (цинк, лимонная кислота, фруктоза) — исследование, которое проводится для диагностики концентрации веществ, влияющих на образование, морфологическое строение и оплодотворяющую способность мужских половых клеток. Наиболее активное участие в сперматогенезе и процессе слияния яйцеклетки и сперматозоида принимают фруктоза, лимонная кислота, цинк.Фруктоза — основа питания сперматозоидов, главный источник их энергии. Образование ее почти полностью происходит в семенных пузырьках под влиянием андрогенов, и поэтому по ее концентрации можно судить о секреторной функции семенных пузырьков.
Цинк — вырабатывается предстательной железой. Уменьшение его концентрации в эякуляте свидетельствует о понижении качества сперматозоидов, особенно это влияет на их подвижность. Для восстановления уровня цинка и повышения качества спермы мужчинам следует употреблять в пищу продукты, насыщенные цинком, а также селеном: спаржу, зелень, сельдерей, морскую рыбу и иные морепродукты.Лимонная кислота —влияет на правильное строение сперматозоидов, и их способность проникать в яйцеклетку. Снижение уровня лимонной кислоты наблюдается при воспалительных процессах в урогенитальном тракте, так как она вырабатывается предстательной железой. В таком случае выявляется снижение либо утрата функции сперматозоидов.Фотофиксация препарата — изображение на бумажном носителе, полученное при микроскопировании препарата.
Подготовка
Спермограмму сдают после полового воздержания. Рекомендуемый срок воздержания 2–7 дней. В период подготовки нельзя употреблять алкоголь в любых количествах.
За 7–10 дней необходимо исключить прием лекарственных препаратов, процедуры с перегреванием: УВЧ, сауна, баня.
В день, предшествующий выполнению анализа, желательно исключить тяжелые физические и психологические нагрузки.
После выполнения массажа простаты должно пройти не менее 3-х дней.
Если в период подготовки были простудные или другие острые заболевания, сопровождавшиеся подъемом температуры, стоит отказаться от выполнения исследования.
Показания:
- бесплодный брак;
- предполагаемое иммунологическое бесплодие у мужчин.
С помощью полученных результатов можно сделать выводы о мужском бесплодии, простатите и возможных инфекциях
Оценивать фертильность эякулята по отдельно взятым параметрам некорректно, необходимо принимать во внимание все показатели. При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1–2 недели пересдать данное исследование и с полученными результатами обратиться к андрологу, для выявления причин патологии
При повторном исследовании желательно придерживаться, по возможности, одинаковых периодов воздержания для правильной оценки полученных результатов в динамике.
Первые издания ВОЗ по оценке эякулята
Классификация ВОЗ была впервые опубликована в 1980 году. Она была основана на исследованиях Маклауда и Элиассона. В 1-м издании средняя нормальная морфология составляла 80,5%. Во 2-м издании в 1987 году значение процента нормальных форм составляло 50%, а морфологические изменения были разделены на 3 группы – патология головы, средней части и хвоста.
Строгие критерии (тайгербергские)
В 1980-е годы проведено несколько исследований, которые показали, что сперматозоиды, выделенные из слизи шейки матки и матки, маточных труб, перитонеальной жидкости показали улучшенную морфологию по сравнению со сперматозоидами в исходном образце спермы. Сперматозоиды, обнаруживаемые в слизи на уровне внутреннего зева, обычно представляют собой более гомогенную популяцию.
Менквилд и соавторы опубликовали описание морфологических нормальных сперматозоидов, основанное на клетках, полученных после проникновения через хорошую цервикальную слизь. Определение морфологически нормального сперматозоида заключалось в следующем:
| Ровная головка с четко определенной акросомой, составляющей примерно 40–70% головки. Длина головки должна составлять от 3 до 5 мкм, а ширина — от 2 до 3 мкм. У такого сперматозоида не должно быть никаких дефектов шеи, средней части или хвоста. Средняя часть должна быть прикреплена в осевом направлении относительно головки, шириной менее 1 мкм, длиннее головы примерно в полтора раза. Могут присутствовать цитоплазматические капли (остатки), которые составляют менее половины размера головки спермы. Хвост должен быть равномерным, немного тоньше, чем средняя часть, не свернутым и длиной 45 мкм. Так называемые пограничные нормальные формы головы без грубых отклонений следует рассматривать как отклонения от нормы. |
Это определение, по существу, такое же, как и описание, описанное Элиассоном в 1971 г. в отношении размера и формы, но обеспечивает более подробное описание акросомы и осевого прикрепления шеи. Однако принцип Эллиасона «если вы не уверены, что сперматозоид ненормальный, он должен рассматриваться как нормальный», был изменен на принцип, согласно которому в этих случаях сперматозоиды должны классифицироваться как патологические. По строгим критериям сперматозоиды со слегка ненормальными «пограничными» головками классифицируются как ненормальные. Диапазон, определяющий нормальную форму, мал, и это является одним из наиболее важных аспектов этой классификации.
Исследователи показали, что оценка по более строгим критериям повышает объективность исследования и уменьшает межлабораторные различия.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
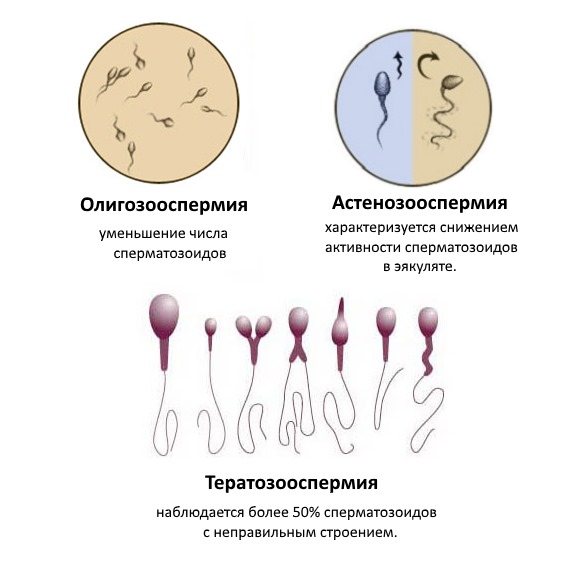
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Как расшифровать расширенную спермограмму?
После проведения микроскопического исследования семенной жидкости выдается два результата: на одном бланке результаты обычной спермограммы, а на другом бланке расшифровка спермограммы по Крюгеру.
Если определялась морфология по Крюгеру, расшифровка результатов выглядит следующим образом:
Число спермиев в эякуляте. Этот показатель в норме равен 40 млн./мл семенной жидкости. Если число половых клеток меньше, то ставят диагноз – олигозооспермия. При полном отсутствии половых клеток говорят об азооспермии.
Оценивается подвижность спермиев. Нормальный показатель по этому параметру – не меньше 50 % активных половых клеток. Они должны перемещаться в разных направлениях, но преимущественно по прямой линии. При снижении их числа менее 40 %, диагностируют астенозооспермию.
Оценка морфологии спермиев
Очень важно правильно расшифровать спермограмму по этому показателю, поскольку он наиболее важен. Учитывают форму и строение клеток
Здоровые спермии имеют овальную головку и немножко извилистый хвостик. Если клеток с правильной морфологией меньше 4 процентов, то шансы даже на успешное ЭКО минимальны. При такой патологии назначают процедуру ИКСИ, когда спермий доставляется внутрь яйцеклетки искусственным путем. При оценке морфологии в процентом соотношении указываются половые клетки с патологией:
-
- хвоста;
- головки;
- шейки.
- В норме сперма в течение сорока минут переходит из вязкого состояния в жидкое. В случае, когда переход занимает час и более, говорят о наличии воспалительного процесса. Обычно такое воспаление бывает на фоне простатита, везикулита и других патологий мужской репродуктивной системы.
- Нормальная кислотность спермы составляет 7,2-8,0. В случае отклонений от нормы делают выводы о наличии в организме инфекции.
Если оценивается морфология по Крюгеру, отклонения от нормы не позволяют точно выявить причину бесплодия, но иногда по морфологическому строению клеток делают выводы о причине:
- Если в сперме много клеток с двумя и более головами или хвостами, то такое бывает при вирусных инфекциях.
- Множество незрелых форм бывает при частых половых актах и варикоцеле.
- Иногда по результатам анализов делают выводы о наличии той или иной генетической патологии.
При наличии в спермограмме отклонений от нормы назначается повторное исследование, которое проводится через 20-30 суток. Только после повторного подтверждения результатов назначают лечение. При наличии патологий, которые не поддаются лечению, больному предлагают процедуру ЭКО или внутриматочную инсеминацию.
https://youtube.com/watch?v=VeyKRNthu1E
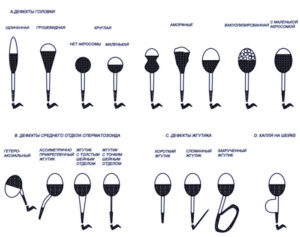
Показатели морфологического исследования
В исследовании по Крюгеру основное место отводится именно морфологии спермиев.
К отклонениям от нормы относятся:
- головка любой другой, кроме овальной, формы.
- отсутствие либо головки, либо хвоста.
- наличие вакуолей в хроматине.
- излишне маленькая головка при норме в 4-5 макрометров.
- присутствие двух головок или хвостов (такое бывает при вирусных инфекциях).
- хроматин в форму куба или круга.
- хвост в виде спирали.
- неправильная толщина и длина хвоста.
- хвост неправильно располагается относительно головки.
Рассмотрение всех этих критериев даёт возможность оценить качество семенной жидкости.
Оценка качества проводится по трехбалльной шкале:
- 1 – это патологическое строение головки спермиев.
- 2 – неправильное развитие шейки или хвоста.
- 3 – аномалии всех отделов сперматозоидов. Однако, и такой высокий индекс ещё не говорит о полном бесплодии, в таких случаях всегда показана повторная спермограмма. Для того чтоб она была объективной, за период времени, установленный специалистом, мужчина должен скорректировать свою жизнь и устранить факторы, негативно влияющие на качество спермиев. Если же и результат первого исследования подтверждён вторым, то ставится диагноз и начинается лечение. Не следует при этом исключать и возможные заболевания мочеполовой системы, венерические болезни, варикоцеле, повышенное кровяное давление, патологии печени и почек, гипотиреоз. Все эти состояния могут губительно воздействовать на сперматозоиды.
Либеральные критерии оценки морфологии сперматозоидов
За последние 70 лет было разработано несколько классификаций для оценки морфологии сперматозоидов.
Ранние вклады, подчеркивающие важность морфологии сперматозоидов, были сделаны в начале 1930-х. Дальнейшая история оценки морфологии разделяется на два этапа: ранний либеральный подход (50-е годы) и строгий (тигербергский) подход (Menkveld, Kruger)
В раннем подходе, описанном Маклауд и Голд, представлены очевидные отклонения в строении головок сперматозоидов. Все сперматозоиды без четко определенных дефектов считались нормальными.
Чтобы добиться лучшей стандартизации, Элиассон в 1971 году сделал акцент на важности размера сперматозоидов. Также он классифицировал аномалии сперматозоидов на три группы: аномалии головки, средней части и хвосты
Нормальная голова должна была быть правильной овальной формы.
Однако сперматозоиды встречаются в почти бесконечном разнообразии форм, и хотя были приведены стандарты для размеров «нормальной» головки сперматозоидов человека, ни биологических, ни клинических основ для этих «нормальных значений» не было.
Факторы, негативно влияющие на способность к оплодотворению
Вопросом, как повысить фертильность у мужчин, многие пациенты задаются на этапе планирования детей. Мужское бесплодие – достаточно распространенный диагноз. Часто он спровоцирован неправильным образом жизни, злоупотреблением вредными привычками.
Среди негативных факторов:
-
инфекционные заболевания половой системы;
-
воспалительные процессы в области малого таза;
-
хронические заболевания (сахарный диабет, гипертензия);
-
ожирение;
-
высокие психологические нагрузки;
-
стрессовые состояния;
-
травмы половых органов;
-
злоупотребление алкоголем и табаком;
-
неполноценное питание;
-
несоблюдение режима, чрезмерные нагрузки при отсутствии нормального отдыха и сна;
-
перегрев яичек.
Правильная подготовка
Для того чтобы результаты анализа были качественными и достоверными, обследуемому мужчине необходимо как следует подготовиться. Как правило, во всех медицинских учреждениях, где проводятся такие исследования, имеются специальные рекомендации и памятки. В них рассказывается о том, что же необходимо сделать для качественной подготовки перед выполнением обследования.
Перед походом в лабораторию мужчине назначается полный половой покой. Это означает не только прекращение занятий сексом, но и запрет мастурбации. Это нужно для того, чтобы во время проведения исследования сперматозоиды оставались активными и подвижными.

За пару дней до похода в лабораторию для сдачи биоматериала следует ограничить количество выкуриваемых сигарет. Лучше в день обследования мужчине не курить.
Воздействие слишком высоких температур на организм во время подготовки к обследованию также нежелательно. Мужчинам, которые планируют пройти такое исследование, за несколько дней до его проведения не следует посещать баню или сауну. В летнее и жаркое время по возможности стоит ограничить время своего пребывания на активном солнышке.