Желтые выделения при беременности
Содержание:
Причины асимметрии груди
Асимметрия груди бывает врожденной и приобретенной. Самая распространенная причина развития этого расстройства — несоблюдение правил кормления грудью в период лактации. Многие женщины во время лактации используют одну грудь чаще другой. Из-за этого образование молока в игнорируемой груди может значительно снизится или полностью прекратиться. И — наоборот — в противоположной груди усиливается синтез молока, вследствие чего грудная железа увеличивается. В этом случае после окончания периода кормлении у женщины может наблюдаться диспропорция груди.
Иногда первые признаки асимметрии могут проявиться в пубертатном периоде. В норме к 17 годам асимметрия груди становится значительно менее выраженной. К сожалению, если она так и не стала симметричной к 20 годам, то сам по себе дефект уже не исчезнет. В этом случае необходимо проведение пластической операции.
Если асимметрия груди врожденная, то она изначально неправильно формируется, а ее жировая ткань распределяется неравномерно. Этот дефект может возникнуть вследствие гормональных нарушений или приема некоторых гормональных препаратов. К сожалению, асимметрия груди в некоторых случаях может нести в себе угрозу. Например, если грудь всегда была симметричной, но со временем начала появляется ее диспропорция без видимых причин, то в этом случае может понадобиться срочная консультация врача, так как это может свидетельствовать о развитии опухолей.
Травмирование молочных желез в детском возрасте также может стать толчком к развитию приобретенной асимметрии груди в дальнейшем. В зрелом возрасте асимметрия может появиться после проведения неудачных хирургических вмешательств, удаления опухолей, перенесенных тяжелых воспалительных процессов.
Асимметрия груди может заключаться в различном размере грудных желез, а также в изменении формы одной из них. Иногда она может сопровождаться отвисанием одной из желез, изменением размера и формы сосково-ареолярного комплекса.
Синдром Поланда характеризуется отсутствием или недоразвитием одной железы, а также патологией ребер и мышц на пораженной стороне. Выяснить причину развития этой патологии до сих пор не удалось.
Сильная асимметрия груди, особенно у женщин, сопровождается дискомфортом и переживаниями. К счастью, все эти недостатки легко исправляются хирургическим методом — вне зависимости от причин появления. Чем раньше женщина обнаружит патологию, тем раньше она должна обратиться к врачу для исключения образования опухолевых процессов.
Виды дисплазии шейки матки
После проведения биопсии шейки матки специалист под микроскопом изучит гистологическое строение взятого материала. При наличии патологии будут обнаружены аномальные эпителиальные клетки со множеством мелких ядрышек или чрезмерно крупным бесформенным ядром с нечеткими границами. Далее необходимо определить степень глубины поражения и состояния клеток на соответствующих слоях.
Стадии (степени тяжести) дисплазии шейки матки означают глубину распространения измененных клеток в шейке матки. Счет для определения толщины поражения эпителиального слоя органа ведется от базальной мембраны:
- I стадия — аномалия распространяется на 1/3 толщины эпителиального слоя. Только 10% пациенток с развитием дисплазии на первой стадии имеют предрасположенность к переходу патологии в умеренную или выраженную дисплазию в ближайшие 2-4 года. В большинстве случаев (90%) неоплазия первой степени проходит самостоятельно;
- II стадия — распространение атипичных клеток на протяжении 2/3 толщины. Предраковое состояние. На данном этапе необходимо деятельное лечение, выжидательная тактика неуместна: высок риск перехода патологии в тяжелую дисплазию и рак шейки матки;
- III стадия — более 2/3. Врачи используют в данном случае определение carcinoma in situ, CIS (карцинома ин ситу) или «рак на месте», неинвазивный рак. Так называется злокачественная опухоль на первых стадиях развития, которая отличается скоплением гистологически измененных клеток без прорастания в подлежащую ткань.
Легкая стадия довольно редко переходит в умеренную или тяжелую стадию: этому способствуют неправильный образ жизни, слабый иммунитет и отсутствие периодических осмотров у гинеколога. Время перехода в рак в глубокие ткани шейки матки:
- при легкой форме и предрасположенности — примерно 5 лет;
- при умеренной форме — 3 года;
- в случае тяжелой формы дисплазии — 1 год.
pixabay.com  / DzeeShah Ощущения на 10-й неделе беременности
А вот токсикоз, если он беспокоил будущую маму с первых недель беременности, сдаваться не собирается. Утренняя тошнота, а также рвотные позывы в ответ на прием пищи в течение дня все так же могут давать о себе знать. Из-за этого женщина может ощущать:
- слабость;
- головокружение;
- легкое недомогание.
Эти ощущения, конечно, неприятны, и могут восприниматься женщиной как показатель общего ухудшения состояния здоровья, однако это не совсем так. На состоянии малыша легкий токсикоз никак не отражается и не создает угроз для здоровья женщины и течения беременности.
Для контроля токсикоза врач советует также исключить острую, соленую еду, временно ограничить молочные продукты, сырые овощи и сладкие фрукты. Снижают тошноту морсы с кислыми ягодами, например из клюквы и смородины, а также имбирный и мятный чай, добавление сока цитрусовых в щелочную минеральную воду. Улучшат состояние при токсикозе кислые фрукты — киви, зеленые яблоки.
Из-за развития плода на 10-й неделе беременности и связанного с ним увеличения матки возникает давление на мочевой пузырь. Женщину могут беспокоить частые позывы к мочеиспусканию, которые на этом сроке считаются нормальными. Также не должны вызывать беспокойства периодические тянущие боли в нижней части живота, которые проходят после кратковременного отдыха или смены положения тела.
pixabay.com  / alessandraamendess
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Миома матки — лечение
В зависимости от симптомов хирургическим путем удаляют либо всю матку с липомами, либо миоматозные узлы с сохранением матки, либо перекрывают кровоток к миомам приводящую к их разрушению. Локация миомы, ее тип и размер, определяют выбор врача по типу проведения миомэктомии:
-
Лапароскопия-проведение манипуляции через небольшие разрезы (3-4 см) в животе.
-
ФУЗ-абляция-прижигание ультразвуковыми волнами единичных миоматозных узлов (аппарат «Сургитрон»).
-
Гистероскопия-проведение операции через влагалище (малоивазивный метод) применяется в случаях небольших размеров миомы.
-
Эмболизации артерий матки-перекрытие просвета сосудов, питающих опухоль (применяется при планировании будущей беременности).
-
Гистрэктомия-полное удаление органа при патологическом увеличении миомы.
-
Полосная операция через разрез внизу живота. Производится в случаях симптомов сложных патологий.
Вид оперативного вмешательства согласовывается с пациенткой по рекомендации лечащего врача и на основании диагноза.
Лечение миомы матки народными средствами.
Народные средства лечения при миоме матки могут служить только для ускорения выздоровления и параллельно с назначенной врачом терапией. К популярным средствам можно отнести влагалищные тампоны с березовым дегтем и камфорным маслом, свечи из прополиса и масла чайного дерева, другие средства. Рецепты приготовления и лечения вы сможете найти в различных источниках, но обязательно, перед применением посоветоваться с вашим лечащим врачом.
Противопоказания при восстановлении.
Хотя данный вид манипуляции считается не сложным и с небольшим сроком восстановления (в среднем 2-3 недели). В этот период необходимо соблюдать следующие рекомендации:
-
Избегать перегрева органов малого таза (баня, сауна, солярий, длительное нахождение под солнцем).
-
Отказаться от сексуальных контактов (вагинального и анального)
-
Избегать физических и эмоциональных нагрузок (фитнес, поднятие тяжестей, быстрый бег и т. д.)
-
Отказ от вредных привычек (алкоголь, курение).
Особое внимание в этот период следует уделить правильному питанию. Рекомендуется составлять рацион, состоящий из овощей и фруктов (клетчатка позволит снизить количество эстрогена); морской рыбы; орехов в небольшом количестве (богаты на микроэлементы, которые нужны для восстановления клеток и соединительных тканей), зеленый чай.. Пророщенная пшеница, пшеничные и овсяные отруби не только поддержат иммунную систему, но и будут способствовать уменьшению веса.
Пророщенная пшеница, пшеничные и овсяные отруби не только поддержат иммунную систему, но и будут способствовать уменьшению веса.
Гнойные образования и хронический тонзиллит
При хронической форме заболевания воспаление в миндалинах полностью не исчезает, а лишь на время затихает. Бактерии все время присутствуют в лакунах миндалин, не прекращается и усиленное образование большого числа лейкоцитов. Поскольку хроническая форма характеризуется отсутствием ярко-выраженных признаков болезни, появление гнойных пробок проходит незаметно для больного. Лейкоциты окружают бактерии, появляется гнойное образование. По прошествии времени в них накапливаются вещества, содержащие кальций и магний. В итоге пробки затвердевают.
Среди причин образования пробок можно выделить:
- болезни носовой полости, имеющие хронический характер (например, гайморит) — часть бактерий из носа непременно попадает в горло;
- отсутствие правильной гигиены полости рта — здесь бактерии присутствуют постоянно и при снижении иммунитета попадают в миндалины, остатки еды также могут застрять в лакунах и стать «материалом» для затвердевания гнойных масс;
- слабый иммунитет — человек не в силах справиться с инфекцией самостоятельно, и болезнь приобретает затяжной или хронический характер;
- повреждения гланд — в ранку легко может попасть инфекция. Часто именно места повреждения становятся локацией нового гнойного образования.
Диагностика
Для постановки диагноза необходим осмотр влагалища на зеркалах. Это делает врач-гинеколог. Женщина при этом находится в специальном кресле. При осмотре оценивается состояние слизистой оболочки – ее цвет при воспалении может быть ярко красным с беловатым или желтоватым налетом. Бактериальный вагинит, вызванный банальной пиогенной флорой, всегда сопровождается видимыми при осмотре выделениями. В запущенных случаях, а также при атрофическом процессе образуются язвочки различной формы и величины. Острое течение сопровождается отеком и утолщением стенок.
Для дифференцирования диагноза требуются лабораторные исследования. Для этого врач возьмет мазки. Бактериальный анализ проводится путем нанесения содержимого мазка на питательную среду. Через несколько дней лаборант оценивает рост бактерий и их качественный состав (типичная или нетипичная флора). Применяется метод полимеразной цепной реакции для определения конкретного возбудителя или их группы. Лабораторное исследование занимает до 10 дней.
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Жидкие выделения на ранних сроках беременности
В норме выделения у беременных должны иметь консистенцию сырого куриного белка или быть гуще. Жидкие выделения на первом триместре могут указывать на незначительный сбой в работе организма или на развитие болезни.
Причины «неопасных» жидких выделений:
- Водянистые выделения, связанные с высоким уровнем эстрогенов. Это состояние не опасно для здоровья, но требует назначения гормональных препаратов для повышения уровня прогестерона.
- Индивидуальная особенность организма. Если выделения не вызывают неприятных ощущений, женщина чувствует себя хорошо, а анализ на гормоны в рамках нормы, то нет причин для волнения.
Жидкие выделения, вызванные заболеваниями:
- Микротравмы влагалища. После полового контакта на стенках слизистой могут образоваться микротрещинки, через которые выделяется жидкая часть крови, которая желает выделения более водянистыми. Состояние проходит через 1-2 дня.
- Герпетическая инфекция. Генитальный герпес при беременности сопровождается появлением мелкой сыпи на слизистой, мелкими язвочками, покраснением, зудом, жжением и жидкими выделениями.
- Дисбактериоз влагалища. Пограничное состояние между нормой и болезнью, при котором меняется состав влагалищной микрофлоры.
- Бактериальный вагиноз. Воспаление слизистой влагалища в первые дни болезни проявляется жидкими выделениями. Через 1-3 дня они приобретают желто-зеленый оттенок и неприятный запах.
- Подтекание амниотической жидкости, которая окружает плод в матке. Подтекание увеличивается во время лежания на спине и при натуживании пресса при кашле или физической нагрузке. На первом триместре беременности количество вод равно примерно 2-м столовым ложкам и подтекание встречается редко.
Нормы и патологии
В норме у каждой женщины выделяется от 1 до 2 мг секрета ежедневно. Он должен иметь слабокислую среду из-за наличия лактобактерий, помогающих бороться с болезнетворными организмами и помогающих в создании благоприятной среды для оплодотворения. Он защищает слизистую от постоянного терния, очищает женские половые органы от омертвевших эпителиальных клеток.
Признаки отсутствия заболеваний:
- влагалищные выделения без запаха;
- Почти прозрачные кремовые, светло-желтые или белые выделения из влагалища;
- консистенция не густая, водянистая, при овуляции желтоватые выделения из влагалища;
- количество не более 1 чайной ложки в сутки;
- увеличивается перед менструацией, после секса, при сексуальном возбуждении.
Также в составе непатогенных белей нет крови или гноя, преобладает нормальная микрофлора. Именно по этой причине в норме у слизи не должно быть аромата. Секрет не пачкает одежду и не провоцирует раздражение слизистой.
В зависимости от периода цикла:
- в первые несколько дней после месячных наблюдается незначительные прозрачная, белая или желтоватая слизь однородной консистенции;
- перед овуляцией происходит увеличение количества секрета, он остается прозрачным или мутнеет, по жидкости напоминает клей, оставляет пятна на белье;
- во время овуляции наблюдается максимальное количество водянистого, прозрачного или тягучего секрета;
- после, слизь становится менее обильной, но появляются белые густые выделения либо преобладают слизистые выделения из влагалища желтоватого цвета.
Такого рода характеристики являются нормой для каждой представительницы слабого пола, но если секрет темнеет и сопровождается зудом, болями и появляются сильные выделения из влагалища,то обязательно нужно обратиться к гинекологу
В поисках хорошего гинеколога в Москве, предлагаем обратить внимание на нашу «Клиника ABC», отличающуюся особым отношением к каждой клиентке. Квалифицированные гинекологи проведут комплексное обследование и выявив причину, помогут незамедлительно устранить её не давая болезни и шанса на эскалацию.
На состояние флоры слизистой влияет множество жизненных факторов, способных вызывать неприятные выделения из влагалища снижение иммунитета, гормональный дисбаланс, наличие абортов и выкидышей в анамнезе, роды, небезопасный секс и частая смена партнеров, отсутствие надлежащей интимной гигиены и просто патологии половой сферы.
Признаки заболеваний:
- изменение консистенции и оттенка;
- сильные выделения из влагалища с большим количеством секрета;
- сильный, неприятный аромат, многим напоминающий о тухлой рыбе ;
- зуд, дискомфорт в интимных местах, в области таза;
- внезапные кровянистые выделения из влагалища.
При возникновении таких симптомов рекомендуется проконсультироваться со специалистом для выяснения причины и дальнейшей терапии. Хороший вариант посетить специализированную «Клиника ABC», где опытные сотрудники, работающие много лет в сфере гинекологии, незамедлительно выявят проблему и помогут в её скорейшем решении.
Самая распространенная причина появления белей – это инфекция, вызванная нарушением естественной микрофлоры влагалища в следствии несоблюдения гигиены или заражением инфекцией во время секса.
Самые частые первопричины:
- бактериальный вагиноз – нарушение микрофлоры;
- кандидоз – грибковое заболевание;
- хламидиоз или гонорея – бактериальные инфекции репродуктивной системы;
- трихомониаз – болезнь, вызванная микроорганизмом трихомонада;
- генитальный герпес – вирус предающийся при сексуальном контакте.
Для выяснения точного диагноза обращайтесь в нашу клинику в Москве, и мы Вам поможем избавиться от любого из перечисленных недугов.
Темно-желтые выделения при беременности
Темно-желтые выделения во время вынашивания ребенка (их цвет может быть даже приближенным к коричневому) могут быть и вариантом нормы, и опасным симптомом. К сожалению, чаще они все-таки говорят о наличии определенного заболевания. Поэтому при появлении темно-желтых выделений будущая мама должна сразу же посетить гинеколога и сдать назначенные им лабораторные анализы, мазки.
На ранних сроках беременности коричневатые выделения могут возникать из-за прикрепления эмбриона к маточному эндометрию. Этот процесс может сопровождаться незначительным выделением крови, которая, смешиваясь со здоровой белой секрецией влагалища, окрашивает его в желто-коричневый цвет.
Желтые выделения могут образовываться при разных гинекологических заболеваниях
Остальные причины появления темно-коричневой слизи на ранних сроках — патологически. Так, проблему могут спровоцировать:
- Внематочная беременность. Это состояние, при котором оплодотворенная яйцеклетка прикрепляется за пределами маточной полости. Из-за этого эмбрион не может нормально развиваться и погибает. Трубная беременность — опасное для жизни состояние. Если не диагностировать ее вовремя, женщина может остаться бесплодной или даже погибнуть.
- Замершая беременность. Понять, что плод перестал расти, женщина может по тому, что все признаки беременности, которые беспокоили ее ранее, бесследно исчезли. Тошнота, токсикоз — все прекращается. Параллельно появляются темно-желтые или кровянистые выделения, тянущие боли внизу живота. Подтвердить замершую беременность можно только с помощью ультразвуковой диагностики и анализа крови.
- Отслойка плодного яйца. Под данным диагнозом, который также можно заподозрить по изменению характера влагалищных выделений, врачи подразумевают угрозу самопроизвольного выкидыша. Понять, что плодное яйцо начало отслаиваться, можно, сделав УЗИ. Если диагноз подтвердится, будущая мама должна соблюдать постельный режим, принимать препараты, назначенные врачом.
- Эрозия шейки матки. Если повреждение слизистого слоя шейки матки очень сильное, может периодически выделяться небольшое количество крови. При смешивании ее с белыми или светло-желтыми влагалищными выделениями цвет последних становится более темным.
- Выкидыш. На раннем сроке беременности темно-желтые и коричневые выделения часто начинают отходить перед отторжением организмом матери плода.
Чтобы исключить отслойку плодного яйца, нужно сделать УЗИ
На позднем сроке беременности темно-желтые выделения диагностируются при:
- Отслойке плаценты. Это опасное для жизни матери и будущего ребенка состояние, которое чревато преждевременными родами или гибелью плода. Помимо желтых выделений при отслойке плаценты начинает сильно болеть живот. Женщине показана экстренная госпитализация в роддом, где будет принято решение о пролонгировании беременности или проведении внеплановой операции кесарева сечения.
- Аномальном расположении плаценты. Если плацента закреплена очень близко к внутреннему зеву шейки матки, она начинает постепенно деформироваться. Как результат, к концу беременности она перестает справляться со своими функциями. Из-за этого плод не получает нужные ему питательные вещества в полном объеме, испытывает нехватку кислорода. При неправильном закреплении плаценты могут наблюдаться темные желтые выделения.
На поздних сроках — с 38 по 42 акушерскую неделю — темно-желтая секреция может вырабатываться по причине отхождения слизистой пробки. Это вариант нормы. Тогда женщина видит на нижнем белье кусочки слизи с прожилками крови и желтоватые выделения. Паниковать не нужно, просто следует настроиться на скорые роды.
Отхождение слизистой пробки — признак скорых родов
В каких случаях нужно начинать беспокоиться?
Беловатые выделения могут также предупреждать и о заболеваниях половых органов или возникновении инфекций.
Так, если они становятся выражено белыми, с кисловатым ароматом, а по консистенции похожи на творог или простоквашу, скорее всего, причина кроется в кандидозе или, как мы чаще привыкли говорить, молочнице. Ее можно встретить на любом сроке, поскольку ослабленный иммунитет не способен полноценно противостоять размножению и развитию грибков. Могут сопутствовать жжение и зуд, обостряющиеся после принятия душа или секса. Больше о ней узнайте из видео:
Зеленоватый или желтый оттенки свидетельствуют о бактериальных инфекция в половых органах. Кровяные вкрапления – об эрозии шейки матки или воспалении ее канала. По запаху тухлой рыбы можно распознать гарднереллез – нарушение микрофлоры влагалища.
На фото можно увидеть, как выглядят их разновидности.
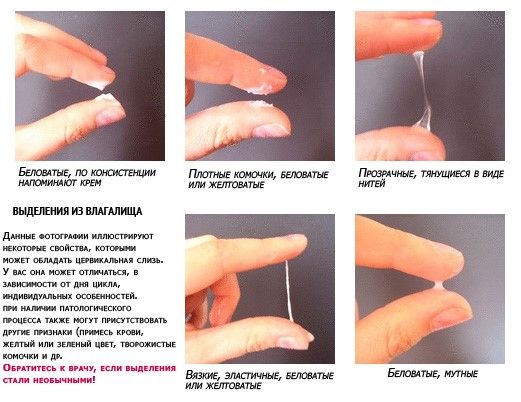
В любом случае, следует немедленно обращаться к гинекологу для правильной диагностики и лечения. Игнорирование нанесет вред здоровью не только вашему и вашего супруга, но и малыша.