Орз, орви, грипп
Содержание:
Механизмы температуры
Непосредственной причиной повышения температуры тела (повышения температуры тела выше нормальных значений) является изменение активности гипоталамуса. Этот своеобразный «термостат» тела — не что иное, как группа нервных клеток. Они сгруппированы в несколько ядер, каждое из которых влияет на многие функции организма.
Среди этих кластеров клеток есть терморегуляторные ядра. Их назвали центрами терморегуляции. А до этого считалось единственным местом в организме, которое контролировало температуру. Но теперь эта концепция была пересмотрена, и гипоталамусу отводится лишь роль центрального контролирующего органа.
Гипоталамус — это часть мозга, которая контролирует температуру тела.
Таким образом, можно сказать, что гипоталамус определяет, как долго сохраняется лихорадка при ОРЗ или других инфекциях.
Все периферические ткани имеют свои собственные более или менее последовательные рефлекторные механизмы для контроля температуры. Местом, вызывающим лихорадку, по-прежнему считается гипоталамус. Но повышение температуры происходит после действия многих веществ, обладающих способностью влиять на центр терморегуляции. К этим веществам относятся так называемые пирогены.
- Экзогенные пирогены. Это чужеродные для организма молекулы. Наиболее распространены гликозахариды и белки, стенки некоторых бактерий, части вирусных капсидов.
- Эндогенные пирогены. Производится собственными клетками организма. Это интерлейкины (IL), из которых IL-2 и IL-6 являются наиболее важными. Их действие видно только при непосредственном контакте с нейронами гипоталамуса.
Механизм субфибрилляции (до 38,5 °) и лихорадки (более 38,5 °) при инфекции следующий. Действие пирогенов на ядра гипоталамического центра терморегуляции вызывает ряд химических реакций, после которых температура «сдвигает норму» на несколько градусов.
Первоначальная информация о температуре тела считается неверной. Гипоталамус посылает сигналы задерживать (и производить) тепло тела до тех пор, пока температура тела не достигнет оптимальных значений.
Поскольку экзогенные пирогены почти никогда не попадают в гипоталамус, эндогенные пирогены считаются маркерами иммунной активности. Если нет температуры при инфекции, то это не всегда признак сильного организма. Наиболее вероятные причины: дефект в системе защиты, приводящий к низкой продукции интерлейкина или сильным местным механизмам защиты. В обоих случаях часто встречается острая респираторная инфекция без повышения температуры тела. Нельзя забывать и о «легких» случаях заболевания, вызванного следующими возбудителями:
- Риновирусы;
- аденовирусы.
Продолжительность лихорадки при респираторной инфекции
В среднем период лихорадки при ОРВИ составляет 5 дней. Максимум — 7 дней. Минимум — 1 день. Первый касается гриппа и парагриппа. Второй об аденовирусе. Чем агрессивнее инфекция, тем четче будет реакция. Таким образом, систолическая лихорадка характерна для аденовирусов и носорогов у детей.
У взрослых последний вид микроорганизмов редко приводит к повышению температуры тела. Лихорадка чаще встречается у детей, чем у взрослых из-за более слабой иммунной системы в виде небольшого количества антител. Эти вещества являются продуктамисинтез клеток защитной системы. Они направлены против микроорганизмов. А поскольку у взрослых уже много инфекций, они оставляют после себя специфические антитела. Это делает менее очевидным последующий контакт с инфекцией. Взрослые совершенно не подвержены определенным видам инфекций.
Что касается явления, которое часто называют лихорадкой (повышение температуры тела после клинического выздоровления), оно возможно в следующих случаях.
- Присоединение Вторая инфекция. Например, подпороговая лихорадка при респираторной патологии может привести к повышению температуры через несколько дней.
- Аутоиммунные осложнения. Здесь хвост может длиться до нескольких недель. Связан с поражением суставов, некоторых внутренних органов, элементов защитной системы. Помимо субфебрильной температуры в клинике проявляются симптомы высыпаний. Это болезненность суставов, отек, боль в груди (при сердечных осложнениях), тошнота (изменения в пищеварительном тракте).
В любом случае температурный хвост должен насторожить. Поэтому стоит немедленно обратиться к врачу, если у вас поднялась температура после признаков выздоровления.
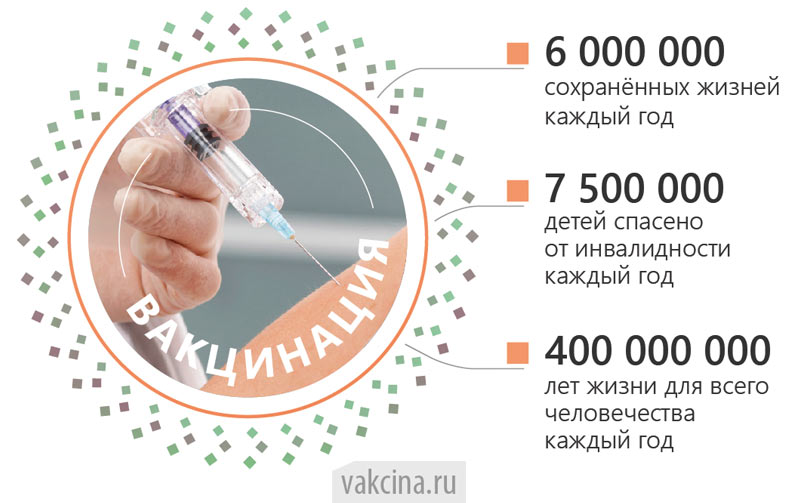
Профилактика. Нужна ли вакцинация от гриппа?
Вакцинация — самая важная мера профилактики от гриппа. Ее проводят намного раньше ожидаемой эпидемии, обычно в октябре–ноябре. Срок защитного действия вакцины — один год, поэтому ее необходимо повторять ежегодно. Противопоказаний к современным вакцинам практически нет. Вакцинация показана следующим группам населения (однако перед ее проведением нужно проконсультироваться с Вашим лечащим врачом):
- Детям дошкольного и школьного возрастов;
- лицам пожилого возраста (старше 65 лет);
- лицам с высокой вероятностью заражения (воинские контингенты, медицинский персонал, работники сферы бытового обслуживания, транспорта, образовательных учреждений);
- пациентам, часто болеющим ОРВИ;
- пациентам с хроническими бронхолегочными заболеваниями (особенно с хронической обструктивной болезнью легких);
- пациентам с хронической сердечной недостаточностью, хроническими заболеваниями почек;
- пациентам с ослабленным иммунитетом (с сахарным диабетом, ВИЧ-инфекцией, удаленной селезенкой или получающим глюкокортикоиды и цитостатики).
В период эпидемии гриппа вводить вакцину уже поздно
В этом случае важно чаще мыть руки с мылом и проветривать помещение, носить медицинские маски в общественном транспорте, возможно применение римантадина, а также оксолиновой мази в нос
Восстановление обоняния после коронавируса
Некоторые люди с COVID-19 теряют обоняние, потому что вирус повреждает нервные окончания обонятельных рецепторов или обонятельные клетки в носу. Эксперты больницы Университетского колледжа Лондона доверительного фонда NHS (UCLH) утверждают, что восстановление может занять до 18 месяцев. Они столкнулись с пациентами, у которых частично восстанавливается обоняние и вкус, но при этом пациенты описывают искаженные запахи и вкусы.
Ринолог Питер Эндрюс из UCLH рассказал, что обонятельные рецепторы — единственная часть центральной нервной системы, которая может регенерировать. Обычно рецепторы в носу регенерируются каждые шесть недель, чтобы заменить клетки, поврежденные загрязнением и токсичными парами. Но после COVID-19 способность к регенерации иногда теряется, поэтому таких пациентов направляют на обонятельную терапию — им рекомендуется нюхать предметы повседневного обихода с отчетливыми ароматами, включая кофе, мяту, эссенцию розы и шоколад.
Чеклист по реабилитации после коронавируса
Подготовлен специалистами «Городской Мариинской больницы» Санкт-Петербурга.
- Чтобы избежать осложнений — серьезно отнеситесь к рекомендациям вашего врача. Следите за давлением и пульсом.
- Регулярно выполняйте дыхательную гимнастику. При COVID-19 она отличается от гимнастики при других пневмониях. Ее необходимо выполнять длительное время — один-два месяца, даже тогда, когда кажется, что вы полностью здоровы.
- Делайте легкий комплекс упражнений для поддержки организма, уделяя больше времени мышцам спины, грудной клетки, плечевого пояса, верхних конечностей.
- Откажитесь от вредных привычек. Курение и алкоголь способствуют повышенному тромбообразованию, что является одной из причин осложнений — инфаркта и инсульта.
- Питайтесь правильно.
- Принимайте витамины, но назначение конкретных препаратов и доз следует получить у лечащего врача. Самостоятельно можно принимать только поливитаминные комплексы.
- Полезны длительные прогулки на свежем воздухе с постепенным увеличением темпа прогулки и расстояния. Прогулки в лесу обладают противовоспалительным, антибактериальным и противовирусным эффектом.
«После пневмонии, если вы получили два отрицательных мазка на новую коронавирусную инфекцию, прогулки на свежем воздухе, в городских парках, лесопарковой зоне, вне мест скопления людей — лучший способ физической реабилитации. В теплой, удобной одежде и обуви, в безветренную погоду, посильная ходьба, без излишних усилий, очень полезна. Дыхательная гимнастика — глубокое дыхание с медленным, через сжатые губы выдохом, также очень помогает в борьбе с гипоксией. Ежедневно увеличивайте пройденное расстояние», — рекомендует врач-пульмонолог «Городской Мариинской больницы» Санкт-Петербурга, к.м.н., Екатерина Маркова.
- После тяжелой формы заболевания реабилитацию лучше проводить в своем регионе. Смена климата не рекомендуется.
- Возвращение к привычным нагрузкам — постепенное. Особенно это касается спортивных нагрузок. Даже при хорошем самочувствии в первые две-три недели нельзя сразу возвращаться к прежнему спортивному режиму. Если отмечается высокая тахикардия, медленное восстановление пульса после физических упражнений, появление одышки — обратитесь к врачу.
- Позитивный настрой ускорит выздоровление. Не читайте в интернете об осложнениях и печальных последствиях.
Подписывайтесь также на Telegram-канал РБК Тренды и будьте в курсе актуальных тенденций и прогнозов о будущем технологий, эко-номики, образования и инноваций.
Высокая температура у ребенка при гриппе
Лихорадка при гриппе – один из основных симптомов заболевания. Она возникает в первые часы болезни и сохраняется в течение нескольких дней. Если температура снизилась до нормальных цифр, а через 2-3 дня снова стала повышаться, то можно предположить развитие бактериальных осложнений1.
Высокая температура у ребенка помогает организму бороться с инфекцией, активирует иммунитет. Сбивать ее нужно только, когда цифры на градуснике становятся выше 38,3°C2. В противном случае возникает риск возникновения судорог. Если у ребенка ранее были эпизоды судорог на высокую температуру или по любой другой причине, то давать жаропонижающие нужно при отметке 38°C.
Симптомы трахеита
Основной симптом трахеита – кашель. Также типичным симптомом трахеита является повышение температуры.
При трахеите бактериального и грибкового происхождения может наблюдаться затруднение дыхания и одышка.
Кашель
Кашель – это основной симптом трахеита.Кашель при трахеите носит приступообразный характер. Вначале заболевания кашель сухой, потом становится влажным, с отхождением густой мокроты. Приступы кашля обычно наблюдаются ночью. Днем приступ может быть спровоцирован глубоким вдохом, смехом, плачем или криком. Кашель при трахеите довольно мучительный, может вызывать боль за грудиной, которая в некоторых случаях сохраняется какое-то время после приступа кашля. При густой мокроте приступ кашля может вызвать рвотный рефлекс (кашель «доходит до рвоты»).
Температура
Для трахеита типично повышение температуры (обычно – не выше 38°C, у детей – до 39°C). Как правило, температура поднимается к вечеру. Больной чувствует сонливость, слабость, «разбитость». Могут увеличиваться подкожные лимфатические узлы.
Асимптомные инсульты
Группа китайских врачей изучила 29 человек, которые считались выздоровевшими, и обнаружила стойкое нарушение удержания внимания — способности обращать внимание на важную информацию до тех пор, пока она актуальна. Китайские врачи считают, что когнитивные нарушения могут быть связаны с не только с воспалительными процессами, но и асимптомным инсультом и недостатком кислорода, которые повредили мозг
Асимптомные инсульты обычно влияют на белое вещество — связь между клетками мозга, которая позволяет его различным частям «общаться» друг с другом. Когда эта связь повреждена, концентрация внимания нарушается.
Александр Ружинских, врач-психотерапевт, Санкт-Петербург:
Исследования зарубежных коллег указывают на осложнения, которые могут возникать при тяжелом течении заболевания. Данные исследования только подтверждают факт, что SARS-CoV-2, поражая эндотелий сосудов или через решетчатую кость, способствуют нарушению обменных процессов в головном мозге, что в свою очередь способствует появлению описанных неврологических осложнений.
Но важно отметить, что не совсем ясен дизайн данных исследований: какой контингент, возраст, сопутствующие заболевания до коронавируса были у пациентов. Ответы на эти вопросы помогли бы лучше понять, что происходит в конкретных группах пациентов, что в свою очередь помогло бы выявить группы риска и спланировать необходимую для них терапию в условиях отделения интенсивной терапии
Лечение субфебрилитета
Выяснив точную причину возникновения субфебрилитета, составляется план лечения, который зависит от основного заболевания. Назначается лекарственная терапия для лечения болезни, вызывающей повышение температуры, а также прием жаропонижающих медикаментов при температуре выше 38,5° С. При длительном повышении температуры пациента госпитализируют..
В целях профилактики субфебрилитета и его рецидива рекомендуется соблюдать следующие меры предосторожности: избегать вредных условий труда, переохлаждений, перегреваний, обеспечит полноценный и правильный режим сна и отдыха, соблюдать правила личной гигиены, диету, следить за качеством питания. И, конечно же, регулярный осмотр врача.
Причины
Для возникновения субфебрилитета существует очень много причин. В первую очередь, это, конечно же, инфекционные процессы, происходящие в организме человека. Любая инфекция, будь то вирусная, хламидийная, бактериальная или кишечная, может вызвать субфебрилитет. При заражении человека внутриклеточными или простейшими паразитами тоже наблюдается субфебрильная температура. Постоянно повышенная температура характерна и для онкологических заболеваний различной этиологии у мужчин и женщин. Причиной возникновения субфебрилитета может стать саркоидоз. Синдром хронической усталости, который возникает из-за постоянных стрессов, недосыпаний, переутомлений, также относится к причинам субфебрилитета. Если говорить о новорожденных и грудных детях, то в силу несовершенного теплообмена, любая инфекция может дать стойкую повышенную температуру. У беременных женщин субфебрилитет протекает без каких то особых проявлений, но необходимо как можно быстрее выяснить причину появления температуры. Так как многие инфекционные заболевания чреваты для плода и будущего ребенка серьезными последствиями.
Характеристики респираторных инфекций
Острое респираторное заболевание или ОРИ (теперь обычно называемое ОРИ — Острое респираторное вирусное заболевание) — это группа нескольких различных патологий.
- Грипп и парагрипп.
- Аденовирусная инфекция.
- Носовая вирусная инфекция.
- Респираторно-синцитиальная инфекция.
Они могут появляться все вместе или по отдельности. Возбудители относятся к разным группам. Но все эти патологии объединяет ряд отличительных черт. Все они вызываются вирусами и поражают верхние дыхательные пути. А некоторые вирусы способны проникать в бронхи даже в нормальных условиях. Большинство заболеваний «заканчиваются» на уровне гортани.
Симптомы гриппа в детском возрасте
Проявления гриппа в ребенка мало отличаются от симптомов, возникающих у взрослого. К ним относятся:
- Лихорадка;
- Головная боль;
- Ломота в мышцах;
- Насморк с прозрачными выделениями;
- Боль в горле (как правило, не сильно выражена);
- Сухой кашель;
- Снижение аппетита.
Отличительная особенность гриппа – острое проявление. Болезнь стартует с развития лихорадки, которую дети не всегда ощущают.
У грудничков может присутствовать только температура, которая резко повышается до 39-40°C. Дополнительным неприятным симптомом является насморк, который мешает деткам спать. Груднички, болеющие гриппом, становятся либо вялыми и сонными, либо наоборот раздражительными, плаксивыми.
Методы лечения трахеита
Важно, чтобы лечение трахеита проводилось в соответствии с назначениями врача и под врачебным контролем. Самолечение часто оказывается неэффективным
Не принимайте антибиотики, если их Вам не назначил врач. При вирусном или грибковом характере трахеита они Вам не помогут, а только уничтожат полезную микрофлору.
Обратитесь в Сеть поликлиник «Семейный доктор», чтобы пройти все необходимые исследования, сдать анализы и получить консультацию высококвалифицированного и опытного врача.
Медикаментозное лечение
При бактериальном характере инфекции применяются антибактериальные препараты, при вирусном – противовирусные (наиболее эффективны в начальной стадии заболевания).
Также при трахеите применяют методы симптоматического лечения. Могут использоваться горчичники, противовоспалительные, жаропонижающие препараты. При мучительном кашле назначаются противокашлевые препараты, а также средства, стимулирующие отхождение мокроты. При вязкой мокроте – отхаркивающие, разжижающие мокроту средства. Также уместны ингаляции (паровые или с использованием ультразвуковых ингаляторов).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Формы
В зависимости от изменений температурных показателей, субфебрилитет классифицируется следующим образом.
Перемежающаяся лихорадка — температура сначала немного понижается, а затем снова повышается, и такое чередование длится на протяжении нескольких дней.
- Ремитирующая — температура в течении суток колеблется больше, чем на 1°C.
- Волнообразная лихорадка — у пациента наблюдается чередование нормальной температуры с постоянным и ремитирующим состоянием.
- Постоянная лихорадка — о ней говорят, когда температура постоянно повышена, и, практически, не изменяется в течении суток.
Есть еще лихорадка неясного происхождения(генеза), причины которой выяснить врачам не удается. В этом случае отмечается повышение температуры до 38°C в период от трех неделях и более при неустановленных причинах.
Лихорадку неясного происхождения(генеза) подразделяют на следующие виды:
- так называемая, лихорадка “классическая” невыясненного генеза — к ней относят все случаи инфекционных болезней, тяжело поддающиеся диагностике, абсолютно непривычные для местности, в которой проживает пациент, или имеют атипичные формы;
- резкое снижение в крови специальных элементов, которые отвечают за иммунитет человека, также может привести к лихорадке неясного генеза;
- лихорадка госпитальная — она возникает у пациента после госпитализации в течении суток;
- цитомегаловирусную инфекцию, гистоплазмоз, микобактериоз относят к ВИЧ-ассоциированной лихорадке.
Как сбивать температуру при гриппе у ребенка?
Борьба с лихорадкой у детей должна проводиться только при необходимости. Нецелесообразное применение жаропонижающих приводит к тому, что инфекция продолжает активно развиваться. Длительность болезни увеличивается, а риск осложнений повышается.
Сбивать температуру у ребенка нужно только предназначенными для его возраста препаратами со строгим соблюдением дозировок. Детям подходят препараты на основе анальгезирующих и жаропонижающих средств, оказывающих противовоспалительное действие3.

ЧТО ДЕЛАТЬ, ЕСЛИ ТЕМПЕРАТУРА НИЖЕ 38,3°C?
Пока температура держится в допустимых пределах, ребенку не нужно давать препараты для ее понижения. Вместо этого, следует помочь организму бороться с инфекцией.
Этому способствуют:
- Обильное питье комнатной температуры или чуть теплое (помогает уменьшить интоксикацию).
- Постельный режим.
- Полноценное питание (но не стоит пытаться накормить ребенка через силу, если он отказывается от еды).
- Проветривание помещения и увлажнение воздуха в комнате.
Для борьбы с возбудителем инфекции можно применять специальный противовирусный препарат, разработанный против гриппа1. Дополнительно ускорить выздоровление помогут симптоматические препараты, промывание носа, например средством на основе морской воды Маример.
Не стоит укутывать ребенка в теплую одежду или одеяла, давать горячие напитки, проводить разогревающие процедуры – это способствует повышению температуры до слишком высоких цифр.
Повышение температуры в остром периоде гриппа и ОРВИ может сопровождаться болью в горле. Помощь в активации местной иммунной защиты горла от инфекции оказывает Имудон. Он разрешен с трехлетнего возраста и выпускается в форме таблеток для рассасывания. Препарат содержит лизаты бактерий (фрагменты клеток), что способствует запуску местной защиты иммунитета против основных возбудителей бактериальной инфекции в ротоглотке. Также Имудон помогает активировать противовирусные компоненты иммунитета. Благодаря этому осуществляется борьба с вирусами и бактериями, пытающимися попасть в организм через «входные ворота» для инфекции. При применении с первых симптомов препарат способствует снижению риска возникновения бактериальных осложнений при ОРВИ4,5.
Профилактика
Гриппа без повышения температуры не бывает. Чтобы избавить ребенка от неприятного симптома, следует озаботиться его защитой от ОРВИ.
Для этого нужно выполнять несколько несложных рекомендаций:
- Избегание контактов с больными людьми;
- Избегание мест скопления людей в период эпидемии;
- Правильное питание ребенка;
- Закаливание (безопасными, проверенными методами);
- Соблюдение режима сна и бодрствования;
- Ежедневные прогулки на свежем воздухе;
- Соблюдение личной гигиены.
Факторы, способствующие развитию трахеита
Важным фактором, способствующим развитию трахеита, является нарушение носового дыхания. В норме воздух должен проходить через носовые ходы, где он согревается и увлажняется. Если нос заложен (причиной может быть насморк, искривление носовой перегородки, аденоиды, полипы и т.п.), приходится дышать через рот. В этом случае неподготовленный атмосферный воздух сразу же попадает в гортань и трахею. В результате, слизистая трахеи может подвергнуться:
- переохлаждению;
- воздействию загрязненного или слишком сухого воздуха;
- воздействию аллергенов.
Также развитию трахеита способствуют:
- курение. Табачный дым раздражает слизистую оболочку дыхательных путей;
- ослабление иммунитета;
- злоупотребление алкоголем. Алкоголь угнетает иммунную систему;
- заболевания сердца и почек, в результате которых ткани слизистой не получают достаточного питания, и некоторые другие заболевания.
Обзор
Простудные заболевания или ОРЗ (ОРВИ) — это большая группа острых инфекций дыхательных путей, которые имеют схожий механизм передачи и развития заболевания.
ОРЗ — аббревиатура от «острое респираторное заболевание» — может быть вызвано вирусами, бактериями и другими микроорганизмами, ОРВИ — острое респираторное вирусное заболевание. Так как на практике очень сложно определить, какой вид возбудителя вызвал симптомы простуды, обычно ставят диагноз ОРЗ (ОРВИ), а некоторые врачи, учитывая, что 90% всех простудных заболеваний вызваны вирусами, пишут просто ОРВИ.
Грипп тоже относится к респираторным (дыхательным) заболеваниям. Однако принято рассматривать его отдельно, как одно из самых тяжелых ОРВИ. В этой статье речь пойдет главным образом о легких простудных заболеваниях, про грипп можно почитать здесь. Кроме того, простудой на губах часто называют проявления простого герпеса. Об этом заболевании читайте подробнее в статье «Герпес на губах».
Симптомами простуды также сопровождаются кишечные инфекции, вызванные ротавирусом (чаще у детей) и норовирусом (у взрослых).
Простуда — очень распространенное заболевание, которое обычно не представляет серьезной угрозы здоровью и проходит самостоятельно в течение недели или двух. Однако на протяжение этого периода и за несколько дней до появления первых симптомов человек является источником инфекции для окружающих, поэтому во время болезни желательно оставаться дома.
Заразиться простудой можно:
- вдыхая мельчайшие капельки жидкости, которые содержат возбудителей инфекции — они попадают в воздух, когда больной человек чихает или кашляет;
- касаясь объектов, загрязненных выделениями, в том числе кожи больного человека, руками, а затем — своего лица, рта, носа или глаз.
Легче всего простуда распространяется среди людей, которые находятся в постоянном тесном контакте, например, в семье, в группе детей детского сада или школы. Чаще вспышки заболеваемости отмечаются в зимнее время года, хотя причины сезонности до конца не ясны.
Возбудителей простуды очень много, поэтому бывают случаи повторных заболеваний, когда вслед за первым ОРЗ следует другое, вызванное иной инфекцией и т. д. Наиболее частыми возбудителями ОРЗ (кроме гриппа) являются:
- аденовирусы, энтеровирусы, реовирусы, риновирусы, коронавирусы, вирусы герпеса, вирусы парагриппа, респераторно-синцитиальный вирус и другие;
- бактерии: стрептококки, стафилококки, менингококки, гемофильная палочка, легионеллы, пневмококки и др.
- хламидии, микоплазмы, а также группы вышеуказанных инфекционных агентов.
Диагностика
Субфебрилитет не возникает на пустом месте, и часто является предвестником достаточно серьезного заболевания. Чтобы выяснить причины возникновения постоянно повышенной температуры, необходимо обязательно обратиться к доктору. Диагностика субфебрилитета начинается со сбора анамнеза и жалоб на состояние здоровья. Врач изучит историю болезни пациента, расспросит о ранее перенесенных и существующих ныне заболеваниях. Наличие таких болезней, как туберкулез, сахарный диабет, ВИЧ, различные виды заболеваний крови и печени, а также перенесенные операции — одна из причин стойкого повышения температуры. При диагностике субфебрилитета необходимо выявить и возможность заражения бактериальным эндокардитом и гепатитом во время медицинских процедур, посещения стоматолога, переливании крови, незащищенных половых контактах. Также проводится эпидемиологический опрос — врач задаст вопросы о том, какие страны посещал человек в последнее время, не выезжал ли он в районы, для которых характерны те или иные инфекционные и паразитарные заболевания.
Далее следует визуальный осмотр пациента. Врач проводит исследование кожных покровов, слизистой, суставов, лимфатических узлов, делает пальпацию брюшной полости, молочных желез у женщин, аускультацию грудной полости, осматривает ЛОР-органы, урогенитальные органы и прямую кишку. Для выяснения всех причин возникновения субфебрилитета назначаются лабораторные исследования, к которым относятся общий анализ мочи крови, серологический и биохимический анализы, исследования мокроты и спинномозговой жидкости.
В обязательном порядке проводится и приборная диагностика: УЗИ, рентгенография, КТ, эхокардиография. Назначаются консультации различных специалистов: гинеколога(для женщин), невролога, онколога, гематолога, инфекциониста, фтизиатра — все пациенты, мужчины, женщины, дети, беременные с субфебрилитетом, должны пройти проверку на туберкулез.
Обзор
Ротавирусная инфекция (ротавирусный гастроэнтерит, кишечный грипп) — это кишечная инфекция, протекающая с температурой, рвотой, поносом и иногда сопровождающаяся симптомами простуды.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
Профилактика
Гриппа без повышения температуры не бывает. Чтобы избавить ребенка от неприятного симптома, следует озаботиться его защитой от ОРВИ.
Для этого нужно выполнять несколько несложных рекомендаций:
- Избегание контактов с больными людьми;
- Избегание мест скопления людей в период эпидемии;
- Правильное питание ребенка;
- Закаливание (безопасными, проверенными методами);
- Соблюдение режима сна и бодрствования;
- Ежедневные прогулки на свежем воздухе;
- Соблюдение личной гигиены.
Препаратом, оказывающим влияние на механизм развития ОРВИ, является ИРС196. Он используется в качестве назального спрея, вызывая немедленный неспецифический ответ организма в слизистой носа. Препарат способствует выработке собственного интерферона, запускает формирование антибактериального ответа организма.