Генетическая (наследственная) тромбофилия как одна из причин невынашивания беременности
Содержание:
Как себя вести в критические сроки
Опасные периоды не являются факторами риска потери ребенка для абсолютного большинства женщин. На эти сроки по статистике выпадает большее количество самопроизвольных прерываний беременности, что является причиной повышения внимания к себе и своему здоровью в эти моменты. Не следует со страхом ожидать наступления опасных недель, нужно постараться спокойно пережить их, соблюдая следующие врачебные рекомендации:
- отказ от повышенных физических, умственных и эмоциональных нагрузок;
- максимальное снижение уровня стресса и повышения уровня позитивных эмоций;
- половой покой (особенно при наличии прямой врачебной рекомендации);
- полноценный сон;
- выработка способности полноценно расслабляться;
- соблюдение режима дня, питания;
- отказ от перелетов, дальних поездок.
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Увеличение веса, отеки
Увеличение веса у беременных женщин увеличивает нагрузку на организм при любой физической активности. Дополнительный вес и гравитация (притяжение) замедляют циркуляцию крови и других жидкостей в организме, особенно в нижних конечностях. В результате у беременных женщин жидкость накапливается, вызывая отеки ног, ног, рук и лица.
Обычно отеки появляются во втором триместре, продолжаясь весь третий триместр. Лишняя жидкость составляет до 25% веса беременной. Состояние можно облегчить избегая длительных периодов стояния, отказом от кофеина и соли, увеличивая потребление калия. Врачи предпочитают бороться с этим состоянием, назначая специальные препараты, разрешенные для беременных. Лекарства подбираются на приеме у гинеколога индивидуально, с учетом других осложнений.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Угрозы 3-го триместра
Заключительный этап беременности сопровождается усиленной нагрузкой на организм женщины. Будущей маме труднее двигаться, наклоняться; походка тяжелеет, самочувствие, как правило, ухудшается. Мало приятного, когда:
- постоянно устаёшь;
- мучаешься одышкой;
- страдаешь бессонницей — из-за выросшего живота трудно отыскать удобную позу для сна, к тому же изводит страх предстоящих родов;
- болят суставы.
Но это не главные опасности. Преждевременные роды — вот чего стоит бояться по-настоящему. Однако разумное поведение будущей мамы, бдительность и своевременное обращение ко врачу в случае тревожных симптомов помогут «дотянуть» беременность до того момента, когда малыш сможет самостоятельно обитать во внешнем мире.
С 28 по 34 неделю беременным требуется соблюдать максимальную осторожность — это последний период повышенного риска для внутриутробного развития плода. В наши дни научились выхаживать недоношенных детей, родившихся на 28 неделе, но опасность потери ребёнка сохраняется и лучше, если тот появится на свет, как говорится, «дозревшим»
Плацентарная недостаточность
Временный орган реагирует на патологические перемены в организме женщины; как результат — плацента перестаёт нормально работать, то есть питать и защищать плод. Нарушается кровоснабжение будущего ребёнка, а значит:
- у плода развивается гипоксия;
- замедляется внутриутробное развитие малыша;
- плацента отслаивается;
- изредка плод замирает в матке (фактически — умирает от удушья).
Случается, плацента преждевременно стареет; «лепёшка» истончается, покрывается крапинками, приобретает волнистую структуру. Работать в полную силу, как прежде, орган уже не в состоянии, что, разумеется, критически опасно для незрелого плода.
К порче временного органа, как правило, приводят:
- инфекции половых путей женщины, последующее заражение плода;
- гестоз;
- наследственные патологии у беременной;
- низкое расположение плаценты;
- сахарный диабет;
- гипертония;
- пиелонефрит;
- врождённые дефекты развития у плода.
При тяжёлой плацентарной недостаточности будущую маму помещают в стационар.
После ЭКО за плацентой нужен особый контроль; процедура искусственного оплодотворения неблагоприятно воздействует на развитие органа, опасность досрочного старения повышается.
Гестоз
Эта патология подстерегает женщин в положении как раз на пороге 3 триместра. Гестоз (другое название — поздний токсикоз) именуют «болезнью теорий»: врачам до сих пор не удаётся точно установить её причины. Тем гестоз и опасен, поскольку появляется внезапно. Болеют исключительно беременные; после родов поздний токсикоз проходит.
Гестоз сопровождается сбоями в кровообращении, поражениями сосудов; дальше — по цепочке нарушается работа важнейших органов, в том числе сердца, почек. Симптомы патологии:
- отёки — сначала на конечностях, потом расползаются по телу;
- рост артериального давления;
- белок в моче;
- мочеиспускание малыми порциями;
- почечная недостаточность;
- неукротимая рвота — 20 и больше раз за день (если болезнь вступает в тяжёлую стадию);
- пелена перед глазами — сигнализирует о нарушении кровообращения в мозге (состояние преэклампсии);
- судороги, обморок (эклампсия — тяжёлая форма гестоза); не исключены отслоение сетчатки, отёк мозга.
В редких случаях будущая мама впадает в кому и умирает.
Осложнения при гестозе несут угрозы для плода, среди которых:
- гипоксия;
- нарушение работы внутренних органов;
- отслойка плаценты;
- асфиксия (удушье) при рождении;
- преждевременные роды;
- гибель в утробе.
Тяжёлый гестоз требует госпитализации; иногда чтобы спасти жизнь матери, беременность прерывают. В других случаях контролируют у женщины:
- давление — измеряют 5–6 раз за день;
- вес — проверяют раз в 4 суток;
- выпитую и выделенную жидкость — ежедневно;
- уровень белка в урине — каждые 2–3 дня;
- режим питания — меньше углеводов, больше белков и витаминов;
- состояние будущего ребёнка — каждый день.
Из лекарств врач выбирает те, что улучшают кровоток в органах малого таза, снижают давление, укрепляют сосуды. Задача медиков — продлить беременность хотя бы до 37 недели, когда уже возможны естественные роды.
Чтобы снизить вероятность позднего токсикоза, ещё в начале беременности:
- бросьте вредные привычки;
- уменьшите физические нагрузки;
- забудьте о стрессах;
- перейдите на правильное питание; забудьте о жареных, солёных, жирных блюдах, копчёностях, шоколаде; контролируйте вес;
- выпивайте ежедневно полтора-два литра воды.
Истинно переношенная беременность — беда для мамы и малыша
При переношенной беременности возникает много проблем.
Из-за старения плаценты, которая не может полноценно снабжать детский организм кислородом, возникает гипоксия. Природа до последнего сохраняет жизнь малыша, перенаправляя снизившийся поток кислорода и питательных веществ к жизненно важным органам (сердцу, печени, почкам, мозгу), а кожа и подкожная клетчатка при этом страдают.
Замедляется работа сальных желез, смывается и исчезает сыровидная смазка, покрывающая тельце малыша. Из-за этого кожа, оставшаяся без защиты в жидкой среде, намокает. Получается, что ребенок находится 24 часа в своеобразной «ванной». Из-за этого появляется дряблость и морщинистость кожи ножек и ручек («банные» стопы и ладони). Кожа становится раздраженной и шелушащейся.
Из-за гипоксии возникает внутриутробное отхождение мекония. Воздействие желто-зеленого первородного кала усугубляет кожные проявления. Кожа и ушные раковины в период рождения имеют необычный зеленовато- желтый оттенок.
Постепенно кислорода перестает хватать всем органам. Возникают серьезные осложнения:
- Поражения головного мозга. Гипоксия вызывает гибель мозговых клеток. У таких детей в будущем наблюдаются задержка умственного развития и нарушения работы нервной системы.
- Аспирация первородным калом. Меконий, попавший в дыхательные пути, вызывает их раздражение. Особенно опасно попадание кала в трахею. Когда ребёнок после рождения начнет дышать самостоятельно, частички мекония проникнут в легкие и бронхи, вызвав проблемы с дыханием. Такие дети дышат тяжело, задействуя все мышцы грудной клетки. Это заметно по расширенным крыльям носа, втягивающимся межреберными промежуткам и грудине, посинению ногтей и носогубного треугольника. 10% новорождённых при этой патологии умирают в первые дни после рождения.
- Поражения печени. У перезрелых малышей возникает желтуха, вызванная поражением печени, плохая работа которой, отравляет весь организм. В отличие от здоровых детей, у которых желтушность кожи проходит к 5-7 дню без лечения, при запоздалых родах она сохраняется очень долго. После рождения ребенку понадобится серьезная педиатрическая помощь.
Переношенная беременность – повод для госпитализации и срочного родоразрешения. Проводится стимуляция, а если она не дает результата – оперативное родоразрешение. Роженицам с узким тазом и неправильным предлежанием плода сразу проводят кесарево сечение.
Симптомы ЗВРП
Определить патологию беременная женщина самостоятельно не может. Проблема выявляется на плановом УЗИ плода, где гинеколог сравнивает полученные параметры с табличными данными
Поэтому очень важно посещать все плановые скрининги, а при обнаружении задержки развития или роста плода, проходить дополнительное обследование
Важный симптом — редкие и слабые шевеления плода. Так бывает при значительной степени задержки развития, поэтому нужно обязательно обратиться в клинику.
Один из симптомов, говорящий о возможной задержке развития — недостаточный набор веса беременной. Этот признак нельзя считать на 100% достоверным, так как здесь оказывают влияние и другие факторы — качество питания, уровень физических нагрузок, особенности организма и т.д. Поэтому все-таки лучше в этом вопросе довериться УЗИ,
Опасные сроки при беременности – миф или реальность?
Критические периоды – это отнюдь не миф, они существуют. Возможность гибели плода объясняется особенностями организма конкретной женщины и влиянием негативных факторов окружающей среды.
К выкидышу или развитию различных патологий у малыша могут привести:
- несоблюдение женщиной режима дня;
- переохлаждение или перегрев;
- прием некоторых лекарств;
- воздействие токсинов, химических веществ, излучения;
- кислородное голодание плода;
- неправильное или недостаточное питание женщины;
- чрезмерная физическая активность;
- эндокринные болезни;
- любые бактериальные или вирусные инфекции;
- заболевания в острой или хронической форме;
- стрессы.

Плод чувствителен и уязвим на определенных неделях беременности. В эти периоды женщина должна особенно тщательно следить за своим состоянием.
В третьем триместре
Самый опасный срок беременности в третьем триместре – это время с двадцать восьмой по тридцать вторую неделю. К этому периоду у будущего малыша уже сформированы головной мозг и нервная система, процесс его внутриутробного развития подходит к завершению. Преждевременное начало родовой деятельности на последнем критическом сроке в большинстве случаев связано со следующими явлениями:
- поздний гестоз (токсикоз);
- преждевременная отслойка плаценты;
- истмико-цервикальная недостаточность;
- фетоплацентарная недостаточность;
- аномалии, связанные с недостаточным количеством или избытком околоплодных вод;
- гормональные сбои.
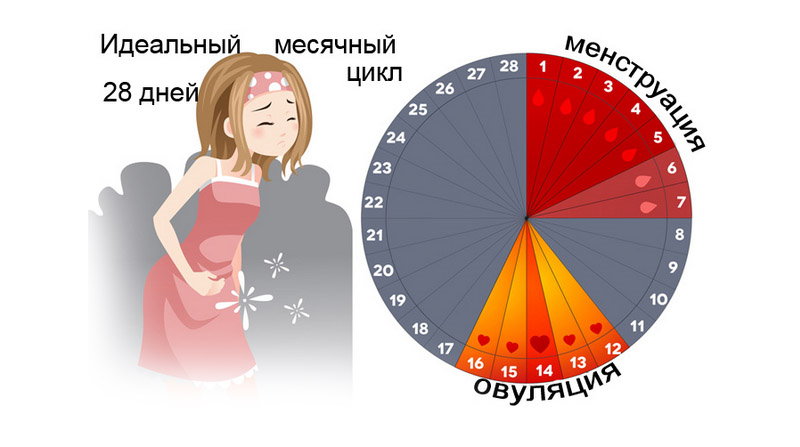
Первый триместр
Первый триместр завершается 13 неделей беременности включительно. Этот период – без преувеличения самый важный этап. Из нескольких клеток вырастает эмбрион, который постепенно превращается в плод. Именно в эти три месяца у ребенка закладываются все органы и системы, формируются конечности, головной мозг, кровообращение, половые органы. Любые негативные воздействия в первом триместре (например, бесконтрольный прием лекарственных препаратов, заболевание ОРВИ или другой вирусной инфекцией, высокий жар и т. д.) могут привести к необратимым последствиям – от патологий развития ребенка до его гибели и отторжения.
Чуть позже, во втором триместре, малыша от токсинов, лекарственных препаратов, принимаемых мамой, будет защищать плацента – это лучший природный барьер, но пока плацента еще только формируется и не функционирует, а значит, ребенок совершенно беззащитен перед многочисленными угрозами извне.
Сам по себе первый триместр – один большой опасный срок. Но в нем, тем не менее, специалисты выделяют три наиболее опасных периода. Самый первый приходится на имплантацию оплодотворенной яйцеклетки в функциональный слой маточного эндометрия. Это происходит примерно через неделю после овуляции, что соответствует 2-3 акушерской неделе беременности.
Главный фактор риска на этом сроке – отсутствие имплантации или отторжение плодного яйца в течение нескольких дней после того, как ему все-таки удалось прикрепиться к стенке матки. В большинстве случаев это происходит незаметно для женщины. Просто в срок или с небольшой задержкой приходят очередные месячные, а о том, что беременность была, женщина не догадывается.
Имплантация может завершиться неудачей из-за множества причин, среди которых воздействие токсичных веществ (курение, алкоголь, лекарственные препараты), стрессы и эмоциональные потрясения, гормональные нарушения в организме женщины, врожденные патологии плода, несовместимые с жизнью (естественный отбор), высокий уровень физических нагрузок, которые в этот момент испытывает женщина, а также наличие изменения эндометрия матки (эндометриоз, рубцы на матке после операций).
Довольно часто с имплантацией оплодотворенной яйцеклетки возникают трудности у женщин, которые страдают миомой матки, имеют врожденные или приобретенные анатомические аномалии строения матки, а также у женщин, которые сделали несколько абортов, ведь каждое выскабливание истончает эндометрий.
Второй опасный период в первом триместре – 4-6 неделя беременности. В это время начинается задержка, уже «полосатятся» тесты, но это в том случае, если наступления беременности ждут. Если же женщина не подозревает о своем «интересном положении», то она в этот период находится в ожидании менструации и не всегда заботится о том, чтобы в организм не попадали тот же никотин или алкоголь, а также пара таблеток от головной боли. На этом сроке идет закладка зачатков внутренних органов эмбриона. Риски патологий и аномалий наиболее высоки.
Третий критический период первого триместра – 8-11 неделя беременности. В этот период идет интенсивное формирование плаценты. Могут происходить внезапные «скачки» гормонального фона, которые могут привести к выкидышу. Также этот период считается одним из самых опасных по вероятности замирания развития плода в утробе матери.
Отслойка плаценты
На сегодняшнее время одна из распространенных проблем. В первом триместре заболевание излечивается и, после принятия всех необходимых мер предосторожности, на беременность не повлияет. Больной назначают постельный режим, спазмолитики, лекарства, содержащие железо и кровоостанавливающие препараты
Основной причиной отслойки хориона или плаценты является сокращение матки, так как в плаценте не присутствуют мышечные волокна, и способности к сокращениям у нее нет.
Вторая причина заключается в неполноценном кровообращении и недостаточной выработке гормонов.
При такой патологии, при сохранении беременности, есть вероятность, того, что роды будут проводиться путем кесарева сечения.
Заболевания
Из-за большой нагрузки на организм иммунитет будущей матери заметно слабеет. Поэтому женщина легко может подхватить простуду, которая будет сопровождаться такими неприятными симптомами, как головная боль, кашель, насморк и общее состояние простуды.
Паниковать не стоит, ведь на третьем триместре беременности она уже не так страшна, как в первые недели вынашивания ребенка. Однако стоит заметить, что покупать себе лекарства самостоятельно не стоит. Лучше сразу обратиться за помощью к врачу, который назначит правильное и безопасное лечение.
Однако все же существуют несколько довольно опасных ситуаций, к которым ведет обычная простуда. К примеру сильная заложенность носа может спровоцировать кислородное голодание на внутриутробном уровне, а сильный кашель и вовсе способен вызвать преждевременные роды из-за непроизвольного сокращения матки. Поэтому с лечением лучше не затягивать и обратиться к специалисту.
Но что же делать беременной женщине, которая столкнулась с таким неприятным явлением как молочница? По словам врача, ее последствия для ребенка могут оказаться весьма неприятными.
Поскольку женщинам в таком деликатном состоянии нельзя принимать сильнодействующие препараты, пациенткам прописывают бифидобактерии и молочнокислые бактерии. Нормальное лечение путем санации, по его словам, может проводиться только с 37 недель.
pixabay.com  / 
В первом триместре
Опасные недели беременности в первом триместре – это вторая и третья недели (имплантационный период); момент со второй по шестую неделю (время, когда происходит формирование зачатков ключевых систем и органов эмбриона), время с восьмой по двенадцатую неделю (активное формирование плаценты). В первом критическом периоде происходит прикрепление эмбриона к стенке матки
На таком малом сроке женщина часто не знает о своем положении, поэтому может не соблюдать режима и мер предосторожности для предотвращения самопроизвольного аборта
Факторами, из-за которых процесс имплантации проходит с нарушениями, что может привести в итоге к отторжению эмбриона, являются:
- Чрезмерные физические нагрузки.
- Эмоциональные перегрузки, стресс.
- Аномалии и патологии развития эмбриона.
- Неполноценный эндометрий матки (из-за инфекционного заболевания или хирургического вмешательства).
- Миома матки.
- Рубцы на матке после операционных вмешательств, аномалии ее строения.
- Критические дозы отравляющих веществ (этанол, никотин и другие) в организме матери.
Вторым опасным периодом первого триместра считается время с четвертой по шестую неделю. В этот период возрастает риск формирования пороков развития плода. Если они несовместимы с жизнью, происходит непроизвольное прерывание беременности. По этой причине женщине необходимо постараться свести к минимуму возможное влияние любых негативных факторов (вредные привычки, стресс, нарушенный режим дня) и точно соблюдать врачебные предписания и рекомендации.
Третий опасный период – с восьмой по двенадцатую недели – это время формирования плаценты. Если этот процесс происходит с нарушениями, возникает риск развития замершей беременности, часто завершающейся ее самопроизвольным прерыванием. Основными причинами патологий на этом сроке являются нарушения гормонального фона, связанные со следующими факторами:
- нарушенными функциями щитовидной железы;
- увеличением выработки прогестерона;
- увеличение выработки тестостерона, понижающего уровень эстрогенов.