Различия конъюнктивита и дакриоцистита у новорожденных
Содержание:
Что такое стеноз привратника (пилоростеноз) желудка
Стеноз привратника (пилоростеноз) является относительно редким заболеванием, поражающим выходное отверстие из желудка в двенадцатиперстную кишку (привратник) у новорожденных детей. Привратником называют мышечный клапан, функция которого состоит в удержании пищи в желудке до тех пор, пока она не будет готова к следующему этапу в процессе пищеварения.
При пилоростенозе происходит утолщение мышцы привратника, что приводит к почти полной невозможности прохождения пищи в тонкий кишечник ребенка. Стеноз привратника проявляется упорной рвотой, обезвоживанием и потерей веса. Дети с этим заболеванием выглядят постоянно голодными. Стеноз привратника может быть вылечен только хирургическим путем.
Нормальная анатомия нижнего отдела желудка и верхнего отдела тонкого кишечника:
Анатомия пилоростеноза:
Тревожные симптомы
Появление жжения и зуда заднего прохода считается у взрослых классическими симптомами проявления болезни. Ребенок грудничкового возраста не может сам сказать, что его беспокоит. Единственный сигнал, который доступен в таком возрасте – плач. Родители должны запомнить, как выглядит ребенок здоровый в хорошем настроении и его состояние, когда его что-то беспокоит.
Из-за чего может быть понос у ребенка и как его остановить
Всего несколько симптомов помогут родителям помочь понять, когда что-то не так с его здоровьем:
- Беспокойное состояние малыша в период дефекации.
- Когда младенец тужится при дефекации, можно заметить появление геморроидального узелка, который прячется обратно. Появление узлов может случиться как результат частых запоров при нарушенной микрофлоре.
- Могут появиться кровавые следы в каловых массах.
- Покраснения кожного покрова вокруг анального отверстия, которые свидетельствуют о раздражении.
- Если начался воспалительный процесс, то обязательно повысится температура тела.
Причины возникновения заболевания у младенцев
Детский образ жизни в корне отличается от взрослого. Причины развития, соответственно, тоже будут иными. Если взрослые пациенты сталкиваются с геморроем в силу развития воспалительных и застойных явлений в малом тазу из-за гиподинамии, то у детей подобные патологические трансформации зарождаются на фоне хронических запоров.
Почему возникает геморрой у детей до 1 года
Причины, вызывающие геморрой у младенцев и грудничков до 1 года, можно детальнее изучить в таблице, приведенной ниже.
| Причина | Описание |
| Запор | Запор – всегда главный и основной фактор риска. Все люди рождаются с несовершенной системой организации организма, поэтому сразу после рождения многие органы и системы продолжаются развиваться, а иногда даже формироваться. Ребенку крайне тяжело адаптироваться к новым условиям, при этом еще и гармонично расти. Любые сбои в работе того или иного органа неизменно ведут к развитию патологических явлений и в других системах. Стоит отдельно отметить слабость мышечной системы у младенца. До 12 месяцев у всех малышей отмечается слабость мышц передней брюшной стенки. В сочетании с несовершенной работой незрелого кишечника и нестабильной микрофлорой возникновение тотальных хронических запоров просто неизбежно. |
| Плач | Продолжительный надсадный плач приводит к повышению внутрибрюшного давления. Из-за этого приток крови к венам и артериям в малом тазу увеличивается, переполненные сосуды не справляются с аномальной нагрузкой. Нарушается общая циркуляция в крови, возникают застойные явления. Это является первым этапом развития в дальнейшем воспалительных процессов и формирования геморроидальных узлов |
| Аномалии при рождении, генетические патологии | Врожденная аномалия расширения вен – редкое явление, но все же возможное. Зачастую фиксируется у грудничков, которые страдают от проблем с сердечно-сосудистой системой сразу же после рождения. При таком неблагоприятном диагнозе грудничку противопоказан даже кратковременный плач. В ином случае патологические явления будут возникать не только в сосудах малого таза, но и на других участках, а также может пострадать самый важный орган – сердце |
Выход из комы
Период выхода из комы может различаться по времени: от почти мгновенного и полного восстановления сознания и нервных функций до многомесячного или многолетнего процесса, который также может закончиться как полным восстановлением функций ЦНС, так и остановиться в любой период с сохранением стойкого неврологического дефекта
Отметим удивительную способность детей компенсировать повреждения мозга, поэтому строить прогноз на высоте коматозного состояния нужно предельно осторожно
Выход из глубокого и длительно сохраняющегося коматозного состояния нередко происходит постепенно; темп выхода зависит от степени повреждения мозга. Полный выход из комы наблюдается не всегда, и для восстановления функции ЦНС часто требуются месяцы и годы активной реабилитационной терапии. Различают следующие этапы выхода из комы:
- вегетативное состояние (самостоятельно обеспечиваются спонтанное дыхание, кровообращение, пищеварение на минимально достаточном для жизни уровне);
- апаллический синдром (лат.: pallium — плащ). Отмечается беспорядочная смена сна и бодрствования. Пациент открывает глаза, фотореакция зрачков живая, но взгляд не фиксирует. Мышечный тонус повышен. Имеются те или иные проявления тетрапареза или плегии. Определяются патологические рефлексы — пирамидные знаки. Самостоятельных движений нет. Деменция (слабоумие). Функция сфинктеров не контролируется;
- акинетический мутизм — двигательная активность несколько возрастает, больной фиксирует взгляд, следит за предметами, понимает несложную речь, команды. Отмечаются эмоциональная тупость, маскообразное лицо, но больной может плакать (в смысле: «лить слезы»). Самостоятельной речи нет. Больной неопрятен;
- восстановление словесного контакта. Речь скудная, односложная. Больной дезориентирован, дементен, эмоционально расторможен (чаще отмечаются плаксивость или агрессия, злобность, реже — эйфория). Он быстро истощается, устает. Нередко наблюдаются булимия, полидипсия из-за утраты чувства насыщения. Возможно частичное восстановление навыков опрятности;
- восстановление вербальных функций, памяти, речи, интеллекта. Прогностическое значение имеют позы, которые становятся отчетливыми через 2-3 нед после развития комы: декортикация — согнутые верхние и разогнутые нижние конечности (поза боксера). При надавливании на грудину происходят приведение плеч, сгибание предплечий, кистей и сгибание пальцев, разгибание конечностей;
- децеребрация — разогнутые руки и ноги, гипертонус мышц, в классическом варианте — до опистотонуса. Эти позы демонстрируют уровень повреждения мозга, преодоление которого в последующем будет даваться С большим трудом.
Самостоятельное патологическое значение имеют только глубокие степени комы с угнетением дыхательного и сосудодвигательного центра. Помимо полной потери сознания и развития арефлексии, по мере усугубления тяжести комы появляются характерные изменения дыхания. При декортикации (кома I) наблюдают патологический тип дыхания Чейна-Стокса, при децеребрации (кома II) возникает тип дыхания Куссмауля и редкие, поверхностные вдохи в завершающей стадии. Параллельно изменяются параметры гемодинамики: прогредиентно падает артериальное давление и частота сердечных сокращений.
Причины
Некоторые возможные причины желтых выделений из ушей могут включать в себя:
Вода в ухе
Иногда желтые выделения из уха — просто смесь ушной серы и жидкостей, таких как вода. При плавании, купании и принятии душа вода может попасть в ухо, где смешивается с ушной серой и может появиться в виде желтоватых выделений. Это само по себе может быть неприглядным, но в большинстве случаев не вызывает беспокойства
Однако следует обратить внимание на любые другие симптомы, которые могут появиться, и если выделения длятся дольше нескольких дней
Ухо пловца
Ухо пловца, также известное как наружный отит, представляет собой бактериальную инфекцию. Обычно она проявляется, когда в ушной канал попадает вода, что позволяет бактериям или грибкам накапливаться и инфицировать канал. Как следует из названия, ухо пловца ассоциируется с длительным пребыванием в воде. Однако любой источник размножения бактерий в ухе может вызвать инфекцию. Наружный отит чаще всего встречается у детей, хотя может наблюдаться и у взрослого.
Другие признаки включают в себя:
- снижение слуха
- покраснение в ухе
- зуд в ухе
- боль
- лихорадка
Травма
Травма ушного канала может оставить ухо открытым для инфекций. Выскабливание ушного канала ногтями может вызвать открытые повреждения данной области. Это может сделать канал восприимчивым к инфекции. Использование других предметов, таких как зубочистки или ватные тампоны, также может привести к повреждению, что приведет к чрезмерным выделениям из уха.
Признаки травмы включают кровотечение из уха, боль, раздражение и потерю слуха или изменение слуха.
Инфекция среднего уха
Инфекция среднего уха, или средний отит, также может вызвать выделения. Некоторые исследования показывают, что инфекции среднего уха наиболее распространены у детей в возрасте от 6 до 24 месяцев.
Инфекции возникают, когда вирусы или бактерии размножаются в ухе. Инфекции в среднем ухе проявляются скоплением жидкости за барабанной перепонкой. Если жидкость продолжает накапливаться или существует слишком большое давление за барабанной перепонкой, она может порваться, что приведет к чрезмерному выделению.
Другие признаки могут включать в себя:
- нарушение равновесия
- проблемы со слухом
- боль в ухе
- проблемы со сном
- высокую температуру
- головную боль
Разрыв барабанной перепонки
Повреждение ушного канала или барабанной перепонки может привести к ее разрыву. Барабанная перепонка — это тонкая мембрана, разделяющая наружный слуховой проход и среднее ухо.
Причины разрыва барабанной перепонки
- использование постороннего предмета в ухе, например, зубочистки или ватного тампона
- громкие звуки, такие как взрывы или звуки динамиков
- изменение давления, например, при подводном плавании или фридайвинге
- травмы головы или уха
- тяжелая травма, такая как перелом черепа
Диагностика
Детский офтальмолог осмотрит глаза новорожденного, может назначить некоторые анализы для установления причины. Анализы берут, если глазик слезится и гноится. Они помогут установить типа агента, который привел к развитию инфекции.
Окулист проводит анализ анамнеза заболевания и семейного анамнеза. Диагноз определяется на основании клинической картины.
Если предварительный диагноз — экзема или аллергическая реакция, направляют к дерматологу. Доктор проводит дифференциальную диагностику, чтобы исключить другие патология, выясняет причину и назначает проведение гистологического исследования поврежденных тканей.
Принципы лечения поверхностного кариеса
Когда выявляется поверхностный кариес у детей, лечение должно быть направлено не только на устранение образований на зубной эмали, но также на предотвращение повторного развития патологии. Чтобы не допустить осложнений необходима комплексная и незамедлительная терапия.
Говоря о лечении следует понимать, что в кабинете стоматолога оно только начинается, а продолжение его потребуется также и в домашних условиях с использованием специальных средств и рецептов народной медицины.
Особенности лечения в кабинете детского стоматолога
Если кариесом повреждены молочные зубы, то вполне возможно провести лечение консервативным путем без применения бормашин, которых боится практически каждый ребенок. Современная стоматология предлагает более щадящие и комфортные методы:
- детям до 3-летнего возраста проводят серебрение или глубокое фторирование зубов. Если кариесом уже повреждена эмаль, то выполняется очистка ее от налета и обработка лазером. При необходимости герметизируются трещинки на жевательных и фронтальных зубах;
- в возрасте от 3 до 5 лет можно проводить озонотерапию для устранения первой стадии поверхностного кариеса, а при больших осложнениях лечение осуществляется методом депофореза. Сущность его состоит во введении непосредственно в корневые каналы специального состава с кальцием и медью;
- детям от 5 до 9 лет проводится пломбирование. Для пломб используются стеклоионополимеры или цветные компомеры;
- у детей в возрасте от 9 до 12 лет уже есть коренные зубы и для лечения их можно применять взрослые технологии с минимальной травматичностью. Но в большинстве случаев терапия жевательных зубов осуществляется посредством герметизации фиссур.
Когда поверхностный кариес у детей требует проведения сложный стоматологических манипуляций, то перед проведением таких процедур в обязательном порядке проводится местная анестезия. При необходимости удаления возможно проведение такого вмешательства под внутривенным наркозом.
Лечение в домашних условиях
Одновременно с профессиональным лечением кариеса детским стоматологом для получения эффективного результата потребуется также правильный уход за ротовой полостью в домашних условиях. С этой целью используются специальные ополаскивающие составы и зубные пасты с противокариозным воздействием.
Для малышей до 4-летнего возраста средства для ухода за зубами и ротовой полостью не должны содержать в своем составе фтора. Лечебное воздействие оказывается антибактериальными активными компонентами и ионами кальция.
Детям от 4 лет разрешены гигиенические средства с содержанием фтора, только концентрация элемента должна быть минимальной.
Хорошими зубными пастами для детей считаются LACALUT kids, PresiDENT Baby, SILPA Putzi, Splat junior. Чистить зубы ими необходимо по два раза каждый день. Среди ополаскивателей хорошо зарекомендовали себя Дракоша детский, Active Kids, LACALUT Teens. При лечении кариеса такими растворами полоскать рот необходимо после каждого приема пищи и обязательно перед сном.
Кроме профессиональных препаратов можно также использовать приготовленные по рецептам нетрадиционной медицины средства:
- настой аптечной ромашки отлично подойдет в качестве ополаскивателя. Для этого нужно стаканом кипятка залить 1 ст. л. сухих цветков, настоять и охладить до комнатной температуры;
- слабо концентрированный раствор морской соли положительно сказывается на состоянии зубов. В стакане воды нужно растворить 0,5 ч. ложечки соли и применять для полоскания.
Важно! Ополаскиватели применять можно только после достижения ребенком 1,5-2 лет, когда он уже сможет самостоятельно полоскать и сплевывать жидкость, а не глотать ее
Профилактика поверхностного кариеса у детей
Чтобы предотвратить поверхностный кариес у детей, профилактика его должна начинаться еще в период вынашивания ребенка. Матери следует правильно сформировать свой рацион и употреблять достаточное количество продуктов с содержанием белков, витамина D и кальция.
Профилактикой для грудного младенца является грудное вскармливание. В материнском молоке содержатся все необходимые для полноценного формирования зубов витамины и микроэлементы.
Когда зубы уже прорезались, то в обязательном порядке нужно соблюдать гигиену ротовой полости и после каждого кормления малыша салфеткой убирать с поверхности зубов остатки пищи и налет.
Нужно ограничить употребление сладостей ребенком. Особенно вредными считаются газированные напитки и тягучие конфеты.
Не менее двух раз в год следует посещать детского стоматолога. Специалист во время осмотра сможет своевременно выявить развитие патогенных процессов и провести безопасное лечение. Это позволит сохранить не только зубы, но и здоровье всего организма малыша.
В чем заключается лечение
Если геморрой у младенцев не вызван генетической предрасположенностью, то в грудничковый период вылечить несложно на начальной стадии. Выясняется это в процессе обследования. Иногда достаточно пальцевого исследования, чтоб определить степень поражения геморроем. Но при необходимости проводят эндоскопию. При тщательном обследовании можно выяснить: у новорожденного геморроидальные узлы или полипы.
В таком нежном возрасте обычно используют для лечения консервативные способы в комбинации с народными методами. Весь процесс лечения обязательно должен проводиться под наблюдением специалистов. Не стоит подвергать опасности жизнь человека, который не может самостоятельно о себе заботиться.
Что делать если случился запор у ребенка
- Первым шагом лечения является корректирование рациона кормящей матери. Из меню матери исключают все продукты, которые провоцируют запоры. Женщине надо отказаться от хлеба белого, жирных продуктов, макаронных изделий, шоколада, крепких чаев и кофе и других продуктов. В таких случаях врач дает четкие рекомендации, что можно и чего нельзя есть.
- Не стоит пить напитки газированные, которые могут провоцировать лишнее газообразование у малыша.
- Чтоб снять дискомфорт в области ануса обычно доктор рекомендует проводить ванночки с использованием лечебных трав: календула, ромашка, череда.
Используют медикаменты по назначению врача. Специально для лечения детского геморроя медикаментов не производят, применяют лекарства для взрослых, но только те препараты, которые изготавливаются на натуральном сырье и дозы, рекомендуемые доктором.
Если требуется, врач назначает прием слабительных препаратов, если корректировка питания кормящей мамы не дает нужного эффекта. То есть производят стимуляцию дефекации с помощью, к примеру, клизмы, свечи. Иногда доктор может назначить прием пробиотиков для того, чтоб нормализовать микрофлору кишечника.
Детишкам, находящимся на искусственном вскармливании, производится подбор питания, меняется режим приема пищи, увеличивают питье водички, соков.
Когда у новорожденных детей появляются слезы при плаче?
новорожденный малыш горько плачет без слез
Кроха в утробе испытывает эмоции, но не плачет слезами. Его глазки омываются околоплодной жидкостью и сохраняют здоровье.
С первых часов пребывания в воздушном пространстве реакцией на новые окружающие условия у ребенка является крик и плач без слез.
Немного из анатомии. Тело крохи после рождения покрыто налетом. Он защищает кожу и все слизистые от вторжения бактерий и микроорганизмов.
Кроме кожи, налет также есть:
- на конъюнктивах глаз
- в слезных протоках
Во вторых он образует желатиноподобную корку, которая должна выйти наружу и открыть каналы для движения слез.
Педиатры и детские офтальмологи утверждают, что их раскрытие происходит с 2-6 недели жизни новорожденного. Тогда же молодая мама увидит первые слезинки при его плаче. В отдельных случаях крохи способны проливать слезы с первой минуты жизни в воздушном пространстве.
Почему слезные каналы у новорожденного сразу не открываются? Причин несколько:
- не созрели для самостоятельной работы
- чрезмерно узкие
- слабая функциональность
- толстая желатозная мембрана
- наличие патологии или серьезного заболевания
Сохраняйте повышенную внимательность к состоянию глаз малыша.
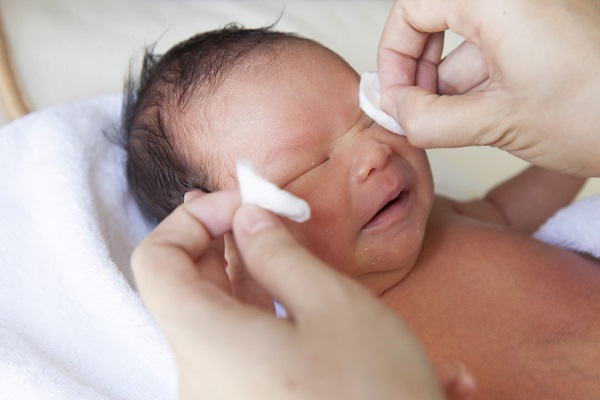
Все выделения снимайте аккуратно ваткой после обработки настоем ромашки, собственным молоком из груди или специальными каплями. Но перед любыми манипуляциями консультируйтесь с докторами.
Помимо гигиенических процедур офтальмолог может назначить крохе массаж слезных каналов. Молодая мама вполне справится с такой задачей самостоятельно.
Для этого:
- вымойте руки с антибактериальным мылом
- возьмите чистый ватный диск
- аккуратно и умеренно сильно нажимайте пучкой мизинца от точки под внутренним уголком глаза к нему
- повторите действия для второго глазика
- выполняйте массаж до 5 раз в день
Так вы стимулируете движение жидкости в слезных каналах. Она давит на желатозную пробку, выталкивая ее наружу.
Когда в глазках малыша накапливается непрозрачное отделяемое, его обязательно вымывайте, например, раствором фурацилина, и удаляйте чистой сухой ватой.
Чтобы установить факт непроходимости слезных каналов новорожденного, доктор проведет тест. Капнет в глазки малышу цветной раствор, например, фурацилина, в носик поставит ватные турундочки. Если через 10 минут вся жидкость из глаза не ушла и турундочки остались почти без окрашивания, то 99% диагноз — закупорка слезных каналов.
Для их прочистки в условиях дневного стационара поликлиники детский офтальмолог проводит микро операцию малышу под местным наркозом. Последнему капают специальные капли в глаз и запускают зонд. Его задача — вытолкнуть пробку из канала либо его расширить для ее свободного прохождения. Процедура безболезненная и дает нужный результат.
Причины косоглазия у детей до года
К развитию страбизма у детей могут привести следующие факторы:
- поражение центров головного мозга новорожденного, отвечающих за движение глазных яблок, во время рождения, например, при тяжелых родах;
- инфекционные заболевания;
- некоторые болезни матери, которые были у нее диагностированы в период вынашивания плода;
- родовая травма;
- наследственная предрасположенность;
- неправильный уход за новорожденным;
- травма головы или глаз ребенка;
- постоянные стрессы, которые заставляют малыша плакать, что усиливает асинхронную работу глаз.
Это основные причины детского косоглазия. Возможно наличие и других факторов. Нередко речь идет о генетической предрасположенности. Если у одного из родителей был страбизм, ребенок в ⅘ случаях наследует заболевание. Причины определяют вид патологии. Разновидности ее рассмотрим позже. Перечислим признаки развития косоглазия у детей до года.