Острый гломерулонефрит
Содержание:
В чем особенности хронического гломерулонефрита у детей?
Общие особенности гломерулонефрита в детском возрасте
- Клиническая картина заболевания может сильно различаться.
- Хронический гломерулонефрит – наиболее распространенная причина хронической почечной недостаточности у детей (кроме новорожденных).
- До 40% всех случаев гемодиализа и трансплантации почек у детей проводится по поводу хронического гломерулонефрита.
Основные причины хронического гломерулонефрита у детей
- В большинстве случаев причины неизвестны. Заболевание развивается как первично хроническое, то есть до этого у ребенка не было острого гломерулонефрита.
- Не исключена роль нерациональной терапии хронических очагов инфекции (больные зубы, воспаленные миндалины), тяжелых гиповитаминозов, переохлаждения и неполноценного питания во время острого гломерулонефрита.
- Определенную роль играют медленно текущие инфекционные процессы: цитомегаловирусная инфекция, гепатит B, парагрипп и др.
- Врожденные нарушения структуры почечной ткани.
- Наследственные иммунодефициты (снижение функции иммунной системы, обусловленное генетическими нарушениями).
Основные формы хронического гломерулонефрита у детей
- нефротическая (отечно-протеинурическая);
- гематурическая;
- смешанная.
Особенности нефротической формы хронического гломерулонефрита у детей
- Заболевание развивается остро после переохлаждения, ангины, острой респираторной инфекции, прививок, либо без видимых причин.
- Основные симптомы – отеки и наличие белка в моче.
- Заболевание протекает долго, периоды улучшения состояния сменяются новыми обострениями. Постепенно развивается хроническая почечная недостаточность.
Особенности гематурической формы хронического гломерулонефрита у детей
- Обычно жалобы отсутствуют – ребенок чувствует себя нормально.
- В моче обнаруживается небольшое количество эритроцитов и белка. Иногда такие изменения сохраняются в течение 10-15 лет без каких-либо симптомов.
- У многих детей обнаруживают хронический тонзиллит (воспаление миндалин) и другие хронические очаги инфекции.
- Периодически могут возникать отеки, боль в пояснице, головная боль, повышенная утомляемость, боли в животе.
- У некоторых детей заболевание сопровождается анемией, бледностью, повышением артериального давления.
- Если симптомы сохраняются в течение длительного времени – есть риск хронической почечной недостаточности.
Особенности смешанной формы хронического гломерулонефрита у детей
- Характерно сочетание примесей крови и белка в моче, отеков, повышения артериального давления.
- Проявления повышенного артериального давления: головные боли и головокружение, боли в пояснице, вялость, раздражительность, ухудшение зрения, иногда судороги.
- Часто отмечается анемия, бледность.
- Заболевание протекает тяжело, очень рано развивается хроническая почечная недостаточность.
Как проводится диспансерное наблюдение детей, страдающих хроническим гломерулонефритом?
- общий анализ мочи, осмотр участкового педиатра и измерение артериального давления – 1 раз в месяц;
- проба Зимницкого – 1 раз в 2-3 месяца;
- электрокардиография (ЭКГ), консультация отоларинголога (ЛОР-врача) и стоматолога – 2 раза в год.
аденоидовминдалин
Диагностика хронического гломерулонефрита
Для диагностики важно выявить ведущий синдром: нефротический, остронефротический, изолированный мочевой, артериальная гипертензия. Также имеют значение симптомы ХПН
Нефротический синдром чаще всего бывает при:
- мембранозном гломерулонефрите
- гломерулонефрите с минимальными изменениями
- амилоидозе почек
- диабетическом гломерулосклерозе, амилоидозе почек
Остронефритический синдром — сочетание гематурии, АГ, отеков и нередко ухудшения фильтрационной функции почек. Он может быть при таких заболеваниях:
- мезангиокапиллярном гломерулонефрите
- быстропрогрессирующем гломерулонефрите
- обострении волчаночного нефрита
- мезангиопролиферативном гломерулонефрите
Артериальная гипертензия в сочетании с протеинурией и минимальными изменениями мочевого осадка возникает, помимо хронического гломерулонефрита, при диабетической нефропатии, поражении почек в рамках гипертонической болезни.
Мочевой синдром — это сочетание протеинурии, гематурии, цилиндрурии, лейкоцитурии с лимфоцитурией (каких-либо сочетаний из выше перечисленных).
Существуют такие причины изолированной гематурии:
- инфекция
- камень
- опухоль в мочевыводящих путях
- Болезнь Берже
- Болезнь Олпорта
Протеинурия возникает при воспалительных и невоспалительных поражениях клубочков или при тубулоинтерстициальных поражениях различной этиологии. Особым вариантом массивной протеинурии является протеинурия переполнения, которая связана с наличием в крови парапротеина и миеломной болезнью. Доброкачественная протеинурия бывает при синдроме обструктивного ночного апноэ, сердечной недостаточности; иногда возникает при эмоциональном стрессе, переохлаждении, становится следствием лихорадочной реакции. Она называется доброкачественной, поскольку относительно функционирования почек прогноз благоприятный.
Биопсия почки
Пункционную биопсию почки проводят, чтобы определиться с морфологической формой хронического гломерулонефрита, что сказывается на выборе тактики терапии. Противопоказания:
- Гипокоагуляция
- Наличие не двух, а одной функционирующей почки
- Подозрение на тромбоз почечных вен
- Подозрение на злокачественное новообразование
- Повышение венозного давления в большом круге кровообращения
- Поликистоз почек
- Гидро- и пионефроз
- Нарушения сознания
- Аневризма почечной артерии
Дифференциальная диагностика
Проводится дифференциальная диагностика с такими заболеваниями:
- острый гломерулонефрит
- хронический пиелонефрит
- хронический тубулоинтерстициальный нефрит
- нефропатия беременных
- амилоидоз
- алкогольное поражение почек
- поражения почек при системных заболеваниях соединительной ткани
- диабетическая нефропатия
Характерные особенности хронического пиелонефрита, которые нужно учитывать при дифдиагностике:
- нейтрофилурия
- бактериурия
- обострения с лихорадкой и ознобами
- изменения чашечно-лоханочной системы
- асимметрия поражения
При остром гломерулонефрите рассматривают в анамнезе связь с перенесенной стрептококковой инфекцией, но однако в отличие от IgА-нефропатии временной интервал составляет 10-14 дней. Типично острое начало. Среди больных — в основном подростки и дети.
Хронические тубулоинтерстициальные нефриты имеют такие особенности (учитываются при дифференциальной диагностике):
- небольшая протеинурия
- полиурия
- нарушение ацидификации мочи
- снижением относительной плотности мочи
При подозрении на амилоидоз следует искать фоновую патологию, а именно хроническое воспаление, которое бывает, например, при ревматоидном артрите. Амилоидоз подозревают, когда ХПН сохраняется при увеличенном или нормальном размере почек, и при наличии нефротического синдрома. Решающее значение в дифдиагностике таких случаев имеет биопсия тканей.
Диагноз диабетической нефропатии вероятен (как и хронического пиелонефрита), если у человека сахарный диабет или его осложнения, медленно нарастающая ХПН, скудные изменения мочевого осадка, нормальные или чуть-чуть увеличенные размеры почек.
О нефропатии беременных говорят, если симптомы поражения почек появляются во второй половине гестационного периода, сопровождаются высокой АГ и другими признаками преэклампсии и эклампсии.
Диагностика Интерстициального нефрита:
Установить диагноз ОИН трудно не только в условиях поликлиники, но и в специализированных нефрологических отделениях. Особенно трудно установить (тем более своевременно) диагноз ОИН при стертых, атипичных формах заболевания, когда клинические симптомы слабо выражены. Этим объясняется тот факт, что истинная частота и распространенность ОИН, по-видимому, существенно выше, чем регистрируется официально. Можно предположить, что у многих больных с диагнозом так называемой инфекционно-токсической почки, который нередко ставится в поликлинических условиях, на самом деле имеет место стертая форма ОИН.
И все же, хотя установить диагноз ОИН на основании клинических признаков и лабораторных данных (без результатов пункционной биопсии почки) сложно и трудно, но возможно при тщательном учете анамнеза и основных особенностей клинико-лабораторных проявлений заболевания и его течения, тем более в типичных случаях. При этом наиболее надежным диагностическим критерием является сочетание таких признаков, как острое развитие почечной недостаточности с явлениями гиперазотемии, возникающей в первые дни после приема лекарственных препаратов (чаще антибиотиков), назначаемых по поводу предшествующей стрептококковой или другой инфекции, при отсутствии длительной олигурии, а часто на фоне полиурии, которая возникает уже в начале заболевания. Весьма важный признак ОИН — раннее развитие гипостенурии не только на фоне полиурии, но (что особенно характерно) и у больных с олигурией (даже выраженной). Существенно, что, рано появляясь, полиурия и гипостенурия сохраняются значительно дольше других симптомов, иногда до 2-3 месяцев и более. Патологические изменения в моче (протеинурия, лейкоцитурия, гематурия, цилиндрурия) сами по себе не являются строго специфичными для ОИН, однако их диагностическое значение возрастает с учетом одновременного развития гиперазотемии, нарушения диуреза и концентрационной функции почек.
Существенное значение в диагностике начальных проявлений ОИН придают определению b2-микроглобулина, экскреция которого с мочой увеличивается уже в первые дни заболевания и уменьшается при обратном развитии воспалительного процесса в почках (М. С. Команденко, Б. И. Шулутко, 1983).
Наиболее надежным критерием диагностики ОИН считают данные гистологического исследования пунктата почечной ткани, полученной с помощью прижизненной пункционной биопсии почки.
При дифференциальной диагностике ОИН прежде всего необходимо иметь в виду острый гломерулонефрит и острый пиелонефрит.
В отличие от ОИН острый гломерулонефрит возникает не на фоне, а спустя несколько дней либо 2-4 недели после очаговой или общей стрептококковой инфекции (ангины, обострения хронического тонзиллита и др.), т. е. ОГН свойствен латентный период. Гематурия при ОГН, особенно в типичных случаях, более выражена и более стойкая, чем при ОИН. В то же время у больных с интерстициальным нефритом чаще встречается, более выражена и более характерна лейкоцитурия, она обычно преобладает над гематурией. Умеренная преходящая гиперазотемия возможна и при ОГН, но развивается лишь при бурном тяжелом течении заболевания, на фоне олигурии с высокой или нормальной относительной плотностью мочи, тогда как для ОИН характерна гипостенурия даже при выраженной олигурии, хотя чаще она сочетается с полиурией.
Морфологически (по данным пункционной биопсии почки) дифференциальный диагноз между этими двумя заболеваниями не представляет затруднений, поскольку ОИН протекает без поражения клубочков и, следовательно, воспалительные изменения в них, характерные для ОГН, отсутствуют.
В отличие от ОИН для острого пиелонефрита характерны дизурические явления, бактериурия, а также нередко обнаруживаемые с помощью рентгенологического или ультразвукового исследования изменения формы, размеров почек, деформации чашечно-лоханочной системы и других врожденных либо приобретенных морфологических нарушений со стороны почек и мочевых путей. Пункционная биопсия почки в большинстве случаев позволяет надежно провести дифференциальную диагностику между этими заболеваниями: гистоморфологически ОИН проявляется как абактериальное, недеструктивное воспаление интерстици-альной ткани и канальцеврго аппарата почек без вовлечения в этот процесс чашечно-лоханочной системы, что обычно характерно для пиелонефрита.
Что представляет собой хронический нефрит
Хронический нефрит — это воспалительное заболевание урогенитального тракта инфекционной и неинфекционной этиологии, которое характеризуется поражением почек и нарушением их функций. От этого недуга регулярно страдают как мужчины, так и женщины самых разных возрастов.
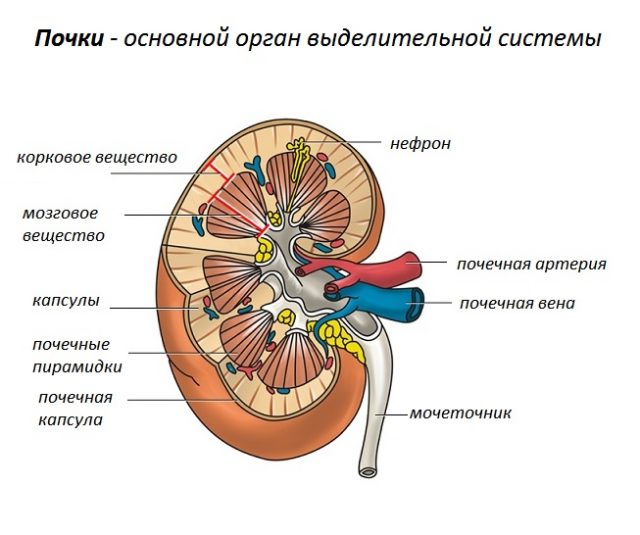
Почка состоит из клубочков, чашечек и лоханок, из которых выходит мочеточник
Какие разновидности патологии выделяют
В зависимости от характера поражения и его особенностей существует несколько типов хронического нефрита:
- Гламированный нефрит (гломерулонефрит). Этот недуг характеризуется преимущественным поражением почковых клубочков с их отёком и набуханием. Сопровождается выраженным нарушением фильтрации крови.
- Пиелонефрит — это воспалительное изменение чашечно-лоханочного аппарата почек. Приводит к замедлению оттока урины и перерастяжению мягких тканей.
- Лучевой нефрит возникает после воздействия на тело человека большой дозы облучения. Недуг сопровождается разрушением отдельных участков органа и развитием интоксикационного синдрома.
- Интерстициальный нефрит — следствие гибели почечных клеток под воздействием химических веществ (лекарственные и наркотические препараты, тяжёлые металлы). Является самой неблагоприятной формой недуга.
Особенности заболевания
Гломерулонефрит (гламированный нефрит, клубочковый нефрит) – двустороннее иммунно-воспалительное или поначалу инфекционное заболевание, при котором преимущественно поражаются почечные клубочки (гломерулы) с нарушением их структуры. При пиелонефрите чаще страдает одна почка.
Согласно статистике, в 70% случаев это заболевание развивается в результате повреждения гломерул иммунными телами, поступающими в кровоток. Кровь проходит через эти фильтры, и на них оседают продукты распада, образующиеся при обмене веществ. Они постепенно накапливаются и провоцируют начало острого воспаления.
Инициаторами патологического процесса могут быть факторы плазмы (так называемые комплементы), нефротические факторы (иммуноглобулины, ингибиторы ферментов), некоторые виды лейкоцитов, факторы свертывания крови, как по отдельности, так и в различных комбинациях. От этого зависят типы повреждений почечных клубочков, симптомы, дифференциальная диагностика и лечение каждой из форм гломерулонефрита.
Патогенез
Патогенез аналогичен таковому при остром гломерулонефрите. Клетками воспалительного инфильтрата и клетками клубочка выделяются различные медиаторы. Происходит активация комплемента, вырабатываются цитокины, хемокины, факторы роста. Происходит выработка протеолитических ферментов и кислородных радикалов, продуцируются провоспалительные простагландины, активируется коагуляционный каскад.
В процессах накопления и изменения структуры внеклеточного матрикса основное значение имеют активация и пролиферация мезангиальных клеток. Для дальнейшего прогрессирования заболевания имеют значение и неиммунные факторы. В основном речь идет об изменениях динамики крови (внутриклубочковой гипертензии и гиперфильтрации). Прогрессирование гломерулонефрита связано и с тубулоинтерстициальными изменениями. Здесь большое значение имеет протеинурия. Подвергшиеся избыточной фильтрации белки вызывают активацию и высвобождение клетками канальцевого эпителия вазоактивных и воспалительных факторов. Они вызывают воспалительную интерстициальную реакцию, выраженное накопление фибробластов и т.д.
Гиперлипидемия, без которой не обходится нефротический синдром, влияет на развитие гломерулосклероза. Интеркуррентные рецидивирующие инфекции мочевыводящих путей способны сильно повлиять на ухудшение функций почек. В последние годы рассматривается значение в патогенезе хронического гломерулонефрита такого фактора как ожирение. Оно является также самостоятельным этиологическим фактором поражения почек.
В начале развития ожирения развивается состояние относительной олигонефронии, результатом чего становится повышенная фильтрационная нагрузка клубочков. Гиперфильтрация инициируется и поддерживается метаболитами и гормонами самой жировой ткани.
Патогенез и патоморфология фибропластического гломерулонефрита
Выраженность фибротических процессов значительная: формируются синехии или же сращения сосудистых долек с капсулой, склерозируются капиллярные петли клубочка. Прогрессирующее накопление в мезангии и за его пределами внеклеточного матрикса вызывает склероз капилляров клубочка. Компоненты плазмы при нарушении целостности капиллярных стенок проникают в экстракапиллярное пространство, и образующийся фибрин провоцирует развитие склеротических изменений.
1.Что такое гломерулонефрит и хроническая почечная недостаточность?
Гломерулонефрит – это хроническое заболевание почек. Такое название используется для целой группы заболевание почек, при которых происходит поражение почеченых клубочков. Но термин гломерулонефрит иногда используют и в качестве названия для хронической почечной недостаточности. Попробуем разобраться подробнее.
Почки выполняют в организме важную работу – фильтруют кровь. Они удаляют отходы и лишнюю жидкость, вымывая их из организма вместе с мочой. Но когда почки не справляются со своей функцией, отходы скапливаются в крови и вызывают проблемы со здоровьем.
Иногда симптомы гломерулонефрита появляются внезапно. Но все равно такая болезнь развивается не сразу, а в течение многих лет из-за повреждения почек. В каждой почке есть около миллиона крошечных фильтров, назваемых нефроны. Если нефроны повреждены, они перестают работать. Какое-то время здоровые нефроны могут брать на себя дополнительную «работу» взамен больных. Но если поражение почек продолжается, все больше нефронов закрываются, и оставшиеся просто не могут фильтровать кровь настолько хорошо, чтобы сохранить здоровье организма.
Один из способов оценить то, насколько хорошо работают почки – это тест на скорость клубочковой фильтрации. Обычно результаты рассчитываются в зависимости от уровня креатинина в крови. И в зависимости от показателя можно выяснить наличие проблем с почками. Есть пять стадий заболевания почек, последней из которых считается почечная недостаточность.
Гломерулонефрит – это поражение почек, которое может иметь разную степень. Но когда функция почек падает ниже определенной точки, это называется почечная недостаточность. Почечная недостаточность – серьезное заболевание, которое влияет на весь организм. Почечная недостаточность может привести к проблемам с сердцем, костями, мозгом и заставить вас чувствовать себя очень плохо. Без лечения почечная недостаточность может быть смертельно опасна.
Есть некоторые вещи, которые помогут остановить или замедлить повреждение почек. Лекарства и некоторые изменения в образе жизни помогут управлять болезнью и почувствовать себя намного лучше.
Пиелонефрит и гломерулонефрит, чем отличаются эти заболевания, и может ли пиелонефрит стать причиной гломерулонефрита и наоборот?
Пиелонефритзаболевания почек
| Критерий диагностики | Острый гломерулонефрит | Острый пиелонефрит |
| Начало заболевания | Симптомы гломерулонефрита возникают через 1-3 недели после перенесенного острого инфекционного заболевания или воздействия других причин развития заболевания. | Острый пиелонефрит наиболее часто возникает как осложнение острого или обострение хронического цистита (восходящий пиелонефрит). Реже на фоне тяжелой бактериальной инфекции других органов и сепсиса. |
| Распространенность процесса | Всегда двустороннее поражение почек. | Пиелонефрит может быть как односторонним, так и двусторонним. |
| Симптомы: | Боль в спине неинтенсивная, может отсутствовать. | Характерны всегда |
| Интоксикационный синдром может отсутствовать, часто связан с другими инфекционными заболеваниями. Температура тела повышается незначительно, часто до 38С, хотя субфебрилитет может сохраняться длительно. | Симптомы интоксикации выражены, повышение температуры тела до высоких цифр. | |
| Отеки лица есть практически всегда, отеки конечностей и тотальные отеки появляются при развитии нефритического синдрома (отеки, белок и эритроциты в анализе мочи, повышение артериального давления, снижение количества выделяемой мочи). | Отеки для острого пиелонефрита не типичны, они могут появиться при хроническом пиелонефрите, а также при тяжелом течении заболевания. | |
| Типичный симптом для гломерулонефрита, Артериальное давление поднимается внезапно до 180/100 мм рт. ст. | Острый пиелонефрит не является причиной артериальной гипертензии, а вот хронический пиелонефрит при длительном течении и частых рецидивах нередко дает стойкую артериальную гипертензию. | |
| В начале заболевания наблюдается повышенное выделение мочи, а затем происходит резкое снижение ее количества и задержка мочи, вплоть до анурии (отсутствие мочи). | Мочеиспускание при пиелонефрите зачастую болезненное, частое, малыми порциями. Только при хроническом пиелонефрите возможна задержка мочи и анурия. | |
| Цвет мочи напоминает мясные помои, или имеет красный или розовый оттенок. | Моча мутная, в ней могут быть сгустки гноя или слизи. | |
| Общий анализ мочи: | Количество лейкоцитов обычно не изменено или повышено незначительно. | Много, более 20 г/л. |
| Более 2-3 г/л | До 1 г/л | |
| Эритроциты при гломерулонефрите в моче есть всегда, их количество значительное. | Единичные. | |
| В большом количестве эритроцитарные, гиалиновые и зернистые цилиндры. | Редко выявляют гиалиновые цилиндры. | |
| Не типичны, может быть небольшое количество бактерий при неправильной интимной гигиене перед сдачей анализа. | Выявляют большое количество бактерий, осадок мочи можно посеять на питательные среды для выявления типа возбудителя и антибиотикограммы (тест чувствительности возбудителя к антибиотикам). | |
| Общий анализ крови |
|
|
| УЗИ почек |
|
|
Может ли пиелонефрит стать причиной гломерулонефрита или наоборот?стрептококк
Лечение хронического гломерулонефрита
| Вид лечения | Цель | Практические сведения |
| Устранить источник хронического воспаления, который является пусковым фактором аутоиммунного поражения почек |
|
|
| Снизить нагрузку на почки. Физическая активность ускоряет обменные процессы, которые ведут к ускорению формирования токсических для организма азотистых соединений. | Больному рекомендуется находиться с лежачем положений, без крайней необходимости не вставать с постели. | |
| Нарушение работы почек приводит к изменению электролитного баланса крови, потере нужных организму питательных веществ и накоплению вредных токсических. Адекватная диета позволяет снизить неблагоприятное воздействие вышеперечисленных факторов. | Стол номер 7 Особенности питания:
|
|
| Улучшение текучести крови. При воспалении в почечных клубочках создаются условия для формирования в их сосудах тромбов и закупорки их просвета. Препараты данной группы предотвращают этот процесс. |
|
|
| Нестероидные противовоспалительные препараты | Имеются сведения, что индометацин и ибупрофен оказывают влияние на активность иммунного ответа. Подавление иммунного поражения почек приводит к улучшению состояния почек. | Индометацин
|
| Средства подавляющие активность иммунной системы оказывают благоприятный эффект при гломерулонефрите. Снижая активность иммунной реакции, эти препараты подавляют разрушительные процессы в почечных клубочках. | Стероидные препараты:
Цитостатические препараты:
|
|
| При развитии почечной недостаточности может наблюдаться задержка жидкости в организме, а так же изменение концентрации гормонов, вырабатываемых почками. Эти изменения часто приводят к стойкому повышению артериального давления, которое возможно снизить лишь медикаментозно. |
|
|
| Затрудненный кровоток в воспаленных клубочках почек, накопление в почечных канальцев клеточных элементов крови требует активизации тока жидкости в нефроне. Потому, мочегонные препараты могут оказывать положительный эффект при гломерулонефритах. |
|
|
| В том случае, если у больного гломерулонефритом сохраняется хронический очаг инфекции (хронический гайморит, синусит, эндометрит, уретрит, тонзиллит), необходима его санация антибактериальными препаратами. | В каждом конкретном случае вид антибиотика подбирается лечащим врачом индивидуально в зависимости от следующих факторов:
|
Лечение гломерулонефрита
Лечение определяется выраженностью клинических проявлений. При бурном течении заболевания показаны строгий постельный режим в условиях стационара и лечебное питание, предусматривающее молочно-растительную диету с ограничением поваренной соли и животного белка, а также жидкости (суточный диурез +400 мл).
Медикаментозная терапия направлена на воздействие патологического фактора, вызвавшего заболевание. В случае стрептококковой инфекции, подтвержденной связью с перенесенным стрептококковым заболеванием и/или высокими титрами противострептококковых
антител, проводят лечение антибиотиками в течение 7-10 дней. При выраженных отеках назначают диуретики (петлевые), при повышении АД антигипертензивные препараты (ингибиторы АПФ и/или антагонисты кальция дигидропиридинового ряда). Глюкокортикостероиды или цитостатики показаны при наличии нефротического синдрома, в лечении которого рассматривают также антикоагулянты и/или анти-агреганты.
Санаторно-курортное лечение противопоказано в острый период заболевания, при наличии нефротического синдрома, высокой артериальной гипертензии. Через 6 мес от начала заболевания возможно лечение на курортах с сухим жарким климатом.
Какие формы и стадии гломерулонефрита различают (классификация)?
Формы острого гломерулонефрита:
- Циклическая форма – острое начало, бурное течение, яркие клинические проявления.
- Латентная форма – бессимптомное или малосимптомное течение гломерулонефрита. Это наиболее коварное течение заболевания, которое можно обнаружить только при выявлении специфических изменений в общем анализе мочи. Часто признаки уже хронического гломерулонефрита выявляют тогда, когда развивается хроническая почечная недостаточность (ХПН) – состояние, в большинстве случаев требующее пожизненного гемодиализа или пересадки почки.
Формы гломерулонефрита, зависимо от преобладающего синдрома (комплекс симптомов):1. Гломерулонефрит с нефротическим синдромом –
- преобладание отеков;
- изменения в моче (высокий уровень белка);
- снижение уровня белковых фракций в крови.
2. Гломерулонефрит с гипертоническим синдромом – артериального давленияГломерулонефрит с нефритическим синдромом –
- выраженные отеки;
- изменения в моче (высокий уровень белка, эритроцитов, эритроцитарные цилиндры);
- снижение уровня белка в крови;
- артериальная гипертензия;
- анемия.
виды гломерулонефрита в зависимости от гистологических изменений в почках:
- Мезангиопролиферативный гломерулонефрит – разрастание соединительной ткани, располагающейся между сосудами почечных клубочков, способствует сужению капилляров, как следствие – нарушение функций почек. Это наиболее частый вид гломерулонефрита.
- Внутрикапиллярный гломерулонефрит – разрастание эндотелия сосудов (внутреннего слоя сосудистой стенки), на этом фоне также происходит сужение просвета сосудов и снижение фильтрующей функции почек.
- Мезангиокапиллярный – смешанная форма предыдущих двух видов гломерулонефрита, такой вид заболевания имеет прогрессирующее течение.
- Диффузная мембранозная нефропатия – при этой форме поражения почек утолщаются стенки капилляров почечных клубочков за счет оседания на них большого количества иммунных комплексов. Такой гломерулонефрит в большинстве случаев протекает с преобладанием нефротического синдрома (отек, белок в моче).
- Быстропрогрессирующий гломерулонефрит – наиболее тяжелая форма заболевания, быстро приводящая к почечной недостаточности, развивается в результате выраженного воспалительного процесса в почках (например, постстрептококковый и аутоиммунный гломерулонефрит).
Стадии гломерулонефрита:острый гломерулонефритпериод реконвалесценции хронический гломерулонефритпериод развития осложнений




