Тонус матки
Содержание:
Профилактика эрозии шейки матки при беременности
Профилактика эрозии шейки матки при беременности очень актуальна, ведь гораздо легче предупредить болезнь, чем лечить её. Для того чтобы снизить опасность заболевания, следует придерживаться простых и доступных правил:
- проходить профилактические осмотры гинеколога не реже, чем 1-2 раза в год, для своевременного обнаружения и лечения проблемы;
- соблюдать правила личной гигиены – ежедневно принимать душ и надевать чистое белье, вовремя менять гигиенические средства во время менструаций;
- желательно иметь одного постоянного полового партнера;
- если вам предстоит случайная половая связь, не забывайте использовать презервативы;
- если в ваших планах отсутствует беременность, используйте меры предохранения, так как любое искусственное прерывание беременности представляет собой значительную травму для половых органов и всего организма в целом;
- следует своевременно лечить любые воспалительные заболевания половой сферы.
Внематочная беременность
При внематочной беременности плод развивается не в матке, а в канале шейки матки, в маточной трубе, брюшной и тазовой полостях.
В нормальном состоянии яйцеклетка при выходе из яичника попадает в отверстие маточной трубы. Передвигаясь с помощью особых ресничек, которыми покрыта маточная труба, через несколько дней яйцеклетка достигает матки. В обычных случаях процесс оплодотворения яйцеклетки возникает в трубе, затем клетка появляется в матке.
В случае инфекционной непроходимости трубы или другой патологии яйцеклетка застывает на месте или двигается очень медленно, так и не успевая добраться до матки. Так возникает внематочная беременность.
Анализ крови на ХГЧ помогает в установлении диагноза внематочной беременности.
ХГЧ — это хорионический гонадотропин человека. В составе ХГЧ находятся альфа и бета-единицы. При помощи анализов крови по увеличению уровня ХГЧ достаточно точно определяется наличие беременности. Так, при нормальной беременности каждые два дня происходит возрастание уровня ХГЧ на 65%. А при внематочной беременности эта динамика неочевидна.
При обычной беременности ХГЧ растет до 10 недели, затем начинает снижаться. Прекращение увеличения уровня ХГЧ может быть следствием замершей или неразвивающейся беременности.
Желтуха новорожденных: симптомы, лечение, профилактика
Самое частое проявление конфликта АВО выражается в гемолитической (или физиологической) желтухе у новорожденного. Проявляются ее симптомы окрашиванием кожных покровов и склер глаз в желтый цвет, и порой влияют на неврологический статус. Дети становятся беспокойными, крикливыми или, наоборот, неактивными, вялыми, спят больше, чем положено по возрасту.
В тяжелых случаях билирубиновая атака оказывает воздействие на мозг и другие жизненно важные органы новорожденного. Но чаще всего физиологическая желтуха проходит за 2-3 недели при небольшой поддержке (и постоянном контроле) неонатолога и педиатра.
Основное лечение заключается в помощи организму. Как и во время беременности, если обнаружен высокий титр групповых антител, врач может назначить внутривенные вливания (или допаивание из бутылочки) глюкозы, прием витаминных комплексов, призванных облегчить процесс очистки крови печенью. Если у ребенка обнаружено высокое содержание билирубина, не надо противиться назначению дополнительного питания или медицинских процедур. Как правило, грудному вскармливанию это не мешает, а своевременная помощь малышу облегчит его состояние и поможет правильному росту и развитию.
В случае необходимости доктор может назначить иные медикаменты, в том числе и с условием госпитализации. Если желтуха начинает оказывать влияние на мозговые клетки, лечение проводится при постоянном врачебном контроле.
В последнее время часто говорят о пользе позднего пересечения пуповины после родов. Перевязывание пуповины откладывают на момент прекращения ее пульсации, что позволяет ребенку получать питательные вещества уже после рождения. Это именно та процедура, которая запрещена, если группа крови матери отлична от группы крови отца. Даже если вероятность, что ребенок унаследовал группу крови матери, выше возможности конфликта по группе крови, пуповину следует пересекать сразу же после рождения. Это убережет малыша от возможных проблем.
Однако главное при желтухе новорожденных — профилактика. В процессе беременности мать не ощущает дискомфорта от иммунологической несовместимости
Поэтому, если есть возможность конфликта по группе крови, надо своевременно проходить исследования, планировать ведение родовой деятельности с врачом и помнить о важности здорового образа жизни.
Что происходит в организме после переноса эмбрионов?
После перемещения плодного яйца в маточную полость его имплантация в эндометрий происходит в течение 2-8 дней. При процедуре ЭКО чаще наблюдается поздняя имплантация, что связано с длительным периодом адаптации бластомеров к новой среде.
На сроки внедрения эмбриона в стенку матки влияют следующие факторы:
- состояние эндометрия;
- психоэмоциональное состояние;
- гормональный фон;
- острые инфекционные заболевания и т.д.
В 1 дпп пятидневок плодное яйцо продолжает свое развитие. Из 6- или 8-клеточного эмбриона формируется 16-64-клеточная морула, клетки которой продолжают делиться. И только на вторые сутки после процедуры ЭКО она превращается в бластоцисту, состоящую из сотни клеток.
Уже на 3-4 сутки бластоциста покидает свою оболочку и «находит» подходящее место для имплантации. На 5-й день она проникает в эндометрий и только на 7-й день заканчивает имплантацию, после чего ее клетки подразделяются на два типа: те, из которых будет развиваться зародыш и те, из которых произойдет формирование плаценты.
Маточный тонус
Маточный тонус зависит от того, насколько напряжен миометрий. Гипотонус — отклонение от нормы, при котором мускулатура излишне расслаблена. Такое бывает в первые два часа после родов. Симптом: гипотоническое кровотечение из матки. Нормотонус — состояние органа, которое характеризуется покоем миотерия, может быть у небеременных и у тех, кто ждет ребенка.
Гипертонус матки — излишний тонус женского органа, который может быть периодическим (что нормально, когда это схватки) или постоянным (что может спровоцировать выкидыш). Гипертонус по степени:
- тотальный
- локальный (напряжена сверх меры только часть миометрия)
Итак, что представляет собой тонус матки?
Тонус матки – это мышечные сокращения матки, которые способствуют родоразрешению, т.е. выходу плода и плаценты во внешнюю среду. Поскольку матка – это полый гладкомышечный орган, которому по природе своей свойственно сокращаться, то и тонус матки – состояние весьма естественное.
Считается нормальным, когда матка находится в некоем тонусе (мед. нормальный тонус матки), а не полностью расслабленной или, наоборот, слишком напряженной, каменной. Однако очевидно, что тонус матки, как физиологическая необходимость, должен появиться непосредственно в родах, если же тонус матки наблюдается во время беременности, то следует обратиться к врачу и выяснить причину такого явления.
Следует сразу отметить, что тонус матки – это не диагноз, это – симптом. В связи с этим, наблюдайте за поведением своего организма, ощущениями, чтобы суметь понять и почувствовать, когда следует опасаться тонуса матки, а когда – нет.
На что направлена ЗГТ
У женщин старшего возраста гипоэстрогения вызывает снижение памяти, что сказывается на работе. И ЗГТ помогает решать проблему ухудшения умственных способностей. Из-за дефицита костной массы пожилые люди подвержены переломам. У женщины этот риск резко возрастает после наступления менопаузы. Пытаться тоннами принимать кальций бесполезно: он не усваивается на фоне гипоэстрогенного состояния. Если у женщины существует предрасположенность к остеопорозу, то ей ЗГТ жизненно необходима. Классический остеопорозный тип: блондинка-секретарша с чашечкой кофе перед компьютером. Именно такой образ рисуют для учащихся на кафедре для простоты запоминания. Иными словами, это женщина с низкой массой тела, у нее малоподвижная работа, она много пьет кофе и курит.
У второго типа – северных народов (эвенков, чукчей) – генетически тонкие кости, которые в старости легко ломаются. А еще есть семьи, где переломы возникают в нескольких поколениях у людей пожилого и старческого возраста. Если эти группы риска начнут принимать эстрогены, то костная масса у них будет восстанавливаться, а значит, возможность переломов отдалится на значительное время. Кроме остеопороза пожилых женщин поджидают не менее опасные ловушки: ишемическая болезнь сердца, инфаркт миокарда, гипертония.
После наступления менопаузы резко прогрессирует атеросклероз. Единственное, что может защитить в этой ситуации женщину, – это эстрогены, которые замедлят развитие данных болезней. Четко доказано, что при высокой концентрации эстрогенов в крови значительно уменьшаются риски болезни Альцгеймера, рака кишечника. ЗГТ решает проблемы недержания мочи, сухости влагалища, что затрудняет половую жизнь, даже делает ее невозможной. Но больше всего женщина страдает от вегетативной дисфункции, от приливов, когда лицо в секунду становится пунцово-красного цвета, от раздражительности, ночной потливости. Эти климактерические признаки делают пребывание в обществе дискомфортным, даже невыносимым. Есть женщины, которые по 6 — 10 лет мучаются от тяжелого климактерия. И все их страдания снимаются ЗГТ.
Симптомы гипертонуса передней стенки матки
В отличие от избыточного напряжения мышечного слоя по задней стенке, симптомы гипертонуса передней стенки матки, как правило, более ярко выражены. О наличии указанного нарушения можно заподозрить при появлении следующих признаков:
- чувство напряжения в области матки;
- болевые ощущения в нижней части живота, подобные тем, которые обычно чувствует женщина накануне или в первые дни месячных;
- усиление боли при физической нагрузке;
- дискомфорт и напряжение в области промежности;
- учащение мочеиспускания;
- более частое опорожнение кишечника.
опасноВ случае, когда к вышеуказанным симптомам присоединяется изменение характера влагалищных выделений, особенно появление в них следов крови, следует немедленно обратиться в медицинское учреждение.
КРОВОТЕЧЕНИЯ В ПЕРИМЕНОПАУЗЕ И ПОСТМЕНОПАУЗЕ
Маточные кровотечения в пери и постменопаузе — кровянистые выделения из половых путей циклического или чаще ациклического характера, возникающие в период пери и постменопаузы.
Маточные кровотечения — одна из ведущих жалоб, с которой обращаются к гинекологу 20-30% женщин. Кровотечения занимают ведущее место среди причин госпитализации женщин в гинекологические стационары, а также служат показанием для 2/3 производимых гистерэктомий и большей части эндоскопических деструктивных хирургических вмешательств. Чрезмерная кровопотеря создаёт опасность возникновения железодефицитной анемии, вызывает боязнь онкологических заболеваний, служит причиной нарушений сексуальной жизни женщины, вызывает личностные нарушения, снижает качество жизни.
Классификация и клиническая картина
|
Маточные кровотечения в пери и постменопаузе могут иметь различный генез, в зависимости от которого условно выделяют 4 основных их вида:
КЛИНИЧЕСКАЯ КАРТИНАКлинически кровотечения могут проявляться:
В пременопаузе чаще возникают менометроррагии, нередко служащие одной из ведущих причин возникновения железодефицитной анемии, в постменопаузе — метроррагии на фоне отсутствия менструаций или применения ЗГТ. |
Методы обследования больных с маточными кровотечениями включают:
- клиникоанамнестическое обследование с оценкой кровопотери;
- анализ характера менограмм;
- определение рХГЧ (в пременопаузе);
- клинический анализ крови (гемоглобин, эритроциты);
- биохимический анализ крови (сывороточное железо, билирубин, печёночные ферменты); •исследование свёртывающей системы крови;
- гормональное обследование (ЛГ, ФСГ, эстрадиол, прогестерон, при подозрении на патологию щитовидной железы — гормоны щитовидной железы, при образованиях в яичниках — СА 125, СА 199);
- трансвагинальное УЗИ органов малого таза;
- соногистерография;
- цветовое допплеровское картирование (по показаниям);
- МРТ органов малого таза (по показаниям);
- мазок на онкоцитологию из шейки матки;
- биопсия эндометрия (при подозрении на патологию эндометрия);
- гистероскопия и раздельное диагностическое выскабливание эндометрия и эндоцервикса (при подозрении на патологию эндометрия);
- морфологическое исследование эндометрия.
Терапия маточных кровотечений зависит от их генеза и интенсивности, направлена на выяснение их причины, остановку кровотечения и профилактику рецидива.
Диагностика эрозии шейки матки при беременности
Методы диагностики эрозии шейки матки при беременности определяются врачом.
Одной из первых и наиболее значимых процедур является исследование шейки матки в зеркалах. При данном обследовании можно обнаружить четкий дефект эпителия, который имеет вид очерченного красного пятна различной площади.
Для того чтобы определить плотность пораженной ткани, проводят пробу Кробака – зондирование эрозивной ткани.
Следующий шаг – это лабораторные исследования. Как правило, доктор берет мазок непосредственно с эрозии и с цервикального канала, после чего проводится цитология мазка, включающая бактериоскопический и бактериологический анализ.
Окончательный диагноз помогает установить кольпоскопическое исследование. Доктор должен увидеть четко очерченное повреждение эпителия шейки с видимой зоной стромы. Истинная эрозия отличается низким уровнем дна – оно должно находиться в слое цилиндрического или плоского многослойного эпителия. Для уточнения диагноза проводят тест с применением 3% уксусного раствора: его наносят на участок эрозии, дно при этом должно побледнеть.
Если есть подозрение на наличие злокачественного процесса, доктор берет частичку эрозивной ткани на биопсию (для обнаружения атипичных клеток в ткани).
Следует понимать, что только комплексный подход к диагностике поможет впоследствии определить необходимую и эффективную схему лечения.
Виды аденомиоза
В зависимости от распределения патологических структур в пораженных тканях различаются следующие формы аденомиоза:
- Диффузная проявляется как равномерное распределение мелких вкраплений эндометрия по всему мышечному слою матки;
- При узловом типе заболевания в мышечном слое образуются эндометриоидные узлы, заполненные кровью;
- Очаговая форма аденомиоза характеризуется образованием небольших скоплений эндометриальных клеток в различных областях матки.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Существует также кистозная форма, которая является дальнейшим развитием узлового или очагового аденомиоза и образуется при кровоизлиянии узлов с последующим образованием кист. Указанные виды этой патологии могут формироваться отдельно или в сочетании друг с другом. Наиболее часто возникает диффузно-узловая форма, при которой эндометриальные клетки образуют узел и области с их равномерным вкраплением.
Также выделяется несколько стадий развития этого заболевания, характеризующиеся степенью поражения тканей матки:
- стадия 1 – на этом этапе эндометриальная ткань проникает только в наиболее тонкий слой миометрия (мышечной стенки) матки;
- стадия 2 – патологический процесс проникает глубже в мышечную стенку, состоящую из 3 слоев, поражая 2 из них;
- стадия 3 – эндометрий распространяется на все 3 слоя миометрия вплоть до серозной оболочки матки, которая граничит с поверхностью мочевого пузыря;
- стадия 4 – эндометриальная ткань проникает сквозь миометрий матки и поражает примыкающие к ней органы, вызывая внешний гинекологический эндометриоз.
От стадии заболевания зависят признаки аденомиоза матки и его ущерб для организма. Определение этапа развития патологии играет важную роль в ее диагностике и лечении. Чем ранее она будет обнаружена, тем более эффективным и щадящим будет терапия.
Симптомы опущения матки
На первичных стадиях присутствуют незначительное ухудшение самочувствия. Поэтому большинство женщин, как правило, игнорируют такое состояние. Но следует знать, что заболевание достаточно серьезное и в запущенной стадии лечение значительно осложняется. При появлении даже некоторых из перечисленных ниже симптомов немедленно обращайтесь к врачу.
Для опущения матки характерны следующие симптомы:
- боли в пояснице и крестце;
- сбои менструального цикла;
- обильные выделения;
- дискомфорт при половом контакте;
- нарушение фертильности.
Если опущение матки входит в прогрессирующую стадию, появляются симптомы, сильно усложняющие жизнь. При позывах к мочеиспусканию возможно недержание. Также присутствует ощущение инородного тела во влагалище. Периодически возникают инфекции мочеполовой системы (цистит, уретрит, пиелонефрит). Возникает непроизвольное подтекание мочи, затруднение процесса мочеиспускания, а также появляются сильные рези.
Очень часто следствием этой патологии является формирование конкрементов не только в мочевом пузыре, но и в почках. Нарушается функционирование кишечника, что сопровождается чрезмерным газообразованием, запорами или диареей. Нередко возникают проблемы кишечного недержания.
Тяжелое течение болезни зачастую приводит к инвалидности. Сильные боли, невозможность передвижения из-за подтекания мочи и постоянная нервозность, снижают работоспособность и возможность общения. Беременность при опущении матки сильно влияет на течение заболевания, пролапс чреват осложнениями. Поэтому специалисты при опущении матки рекомендуют предохраняться.
Причины повышения тонуса матки
Первый триместр
На ранних сроках гипертонус матки чаще всего возникает из-за недостатка прогестерона – гормона, играющего важнейшую роль в развитии беременности. Именно прогестерон не дает матке активно сокращаться, обеспечивая расслабленное состояние гладкой мускулатуры и тем самым сохраняя беременность.
Другие причины возникновения гипертонуса матки в первом триместре:
- токсикоз — если он сопровождается сильной и частой рвотой, то мышцы сокращаются и могут оказывать влияние на тонус матки. При тяжелом токсикозе нарушается электролитный баланс, что тоже может вызвать гипертонус;
- резус-конфликт отца и матери – в редких случаях при этом плод воспринимается организмом матери как чужеродный элемент, происходит его отторжение;
- инфекционные заболевания;
- нарушение работы желудочно-кишечного тракта — запоры, повышенная перистальтика кишечника.
Второй триместр
Во втором триместре беременности гипертонус считается практически обычным явлением: ведь будущий ребенок в это время быстро растет, а значит, оказывает давление на матку. Главное, чтобы повышенный тонус не был постоянным!
Гипертонус во втором триместре могут вызвать:
- нехватка магния — ее другими признаками являются мышечные спазмы и судороги;
- многоводие,
- аномалии строения матки,
- многоплодие, крупный плод – они вызывают чрезмерное растяжение матки.
Третий триместр
Периодическое повышение тонуса матки в период третьего триместра — обычное явление. С 30 недели могут возникать «тренировочные» схватки, или схватки Брэкстона-Хикса. По-прежнему основное правило – следить, чтобы повышение тонуса не было слишком продолжительным!
Частые причины возникновения гипертонуса матки в третьем триместре беременности:
- избыток пролактина (гиперпролактинемия);
- чрезмерно активная работа кишечника;
- переполненный мочевой пузырь;
- неудобная поза во время сна.
С 36-37 недель беременности можно окончательно перестать беспокоиться: малыш практически готов появиться на свет, а мамин организм активно тренируется перед близкими родами.
Причины опущения матки
Традиционно развитие пролапса гениталий связывали с тяжелым физическим трудом и поднятием тяжестей, при которых происходит резкое повышение внутрибрюшного давления, «выталкивающее» матку наружу. Естественный процесс старения и связанный с ним возрастной дефицит половых гормонов также могут приводить к ослаблению поддерживающих структур.
Патологический процесс развивается на фоне анатомических дефектов, сосредоточенных в области тазового дна. Факторы развития патологического процесса:
- недопустимые физические нагрузки;
- врожденная патология органов таза;
- наличие разрывов промежности любой этиологии;
- наличие лишних килограмм;
- травмирование при родах;
- оперативное вмешательство в области органов половой системы;
- повреждение или ослабление мышц таза;
- суставная дисплазия, грыжи, варикоз;
Среди предрасполагающих факторов опущения следует выделить надрывный продолжительный кашель. Причиной также является недостаток эстрогена и наличие новообразований в области женской половой системы.
Необходимо ли ложиться в стационар?
Предложение о госпитализации чаще всего очень расстраивает беременных, особенно тех, кому необходимо оставаться дома из-за второго ребенка или продолжать ходить на работу из-за важного проекта. В таких ситуациях женщины часто отказываются уезжать из дома в больницу, обещая доктору не перенапрягаться, своевременно принимать лекарства и в случае чего — вызывать Скорую помощь
Увы, невозможно предсказать развитие событий в каждой конкретной ситуации, ведь в одном случае риск преждевременных родов действительно очень велик из-за высокого тонуса матки, а в других его можно избежать. В любом случае решение необходимо будет принять самой беременной, ведь задача врача — информировать ее о возможных рисках и предложить возможность госпитализации. Возможно, стоит поискать выход из положения, попросив, к примеру, помощи у родственников или друзей, а на работе — понимания у коллег.
Причины развития тонуса
- Прогестерон, точнее его недостаток. Этот гормон формируется до 4-го месяца желтым телом. В период беременности его функция – устранение развития тонуса матки.
В основном недостаток прогестерона возникает на первых этапах вынашивания, однако патология может быть диагностирована на всем сроке. На втором этапе беременности это может быть связано с тем, что будущая мама до сих пор работает, устает и нервничает. На третьем этапе причины могут быть различны.
Таким образом, если прогестерона не хватает, то возможен гипертонус, поэтому состояние гормонального фона должно наблюдаться врачом.
- Токсикоз. Обильный токсикоз сказывается на состоянии матки. Во время токсикоза происходят частые позывы рвоты, поэтому мышцы тела сокращаются.
Очень важно, чтобы женщина могла понять сильный у нее токсикоз или нет, чтоб вовремя обратиться к гинекологу, ведущему беременность
- Резус-конфликт. Возникает, когда кровь родителей не совпадает, например, у матери резус-фактор отрицательный, а у отца положительный. Организм женщины может отказаться воспринимать плод.
- Заболевание, вызванное инфекцией или воспаление в матке. Признаки заболевания: боль внизу живота, зуд, выделения.
Повышенная СОЭ у детей
В случае, когда норма СОЭ у детей превышена, скорее всего, в организме развивается инфекционный воспалительный процесс. Но следует учитывать, определяя СОЭ по Панченкову, что повышены у детей (или изменены) и другие показатели ОАК (гемоглобин и др.). Также у детей при инфекционных болезнях значительно ухудшается общее состояние. При инфекционных заболеваниях СОЭ высокое у ребенка уже на вторые-третьи сутки. Показатель может составлять 15, 25, 30 мм/ч.
Если эритроциты повышены у ребенка в крови, причины такого состояния могут быть следующими:
- нарушение обменных процессов (диабет, гипотиреоз, гипертериоз);
- системные или аутоиммунные болезни (астма бронхиальная, ревматоидный артрит, волчанка);
- болезни крови, гемобластозы, анемия;
- заболевания, при которых происходит распад тканей (туберкулез, инфаркты миокарда, онкологические болезни).
Нужно учесть: если даже после выздоровления скорость оседания эритроцитов повышена, это значит, что процесс проходит нормально. Просто нормализация идет медленно, но примерно через один месяц после заболевания нормальные показатели должны восстановиться. Но если есть сомнения в выздоровлении, значит, нужно делать повторное обследование.
Родители должны понимать, что если у ребенка эритроциты выше нормы, это значит, что патологический процесс в организме имеет место.
Но иногда, если у малыша незначительно повышены эритроциты в крови, это значит, что оказывают влияние некоторые относительно «безобидные» факторы:
- у грудничков незначительный рост СОЭ может быть связан с нарушением диеты мамы при естественном вскармливании;
- период прорезывания зубов;
- после приема медикаментов (Парацетамола);
- при недостатке витаминов;
- при гельминтозе.
Таким образом, если повышены эритроциты в крови, это значит, что у ребенка развивается определенное заболевание. Существует и статистика частоты увеличения этого значения при разных болезнях:
- в 40% случаях высокое значение говорит об инфекционных недугах (болезни дыхательных путей, туберкулез, болезни мочевыводящих путей, гепатиты вирусные, грибковые болезни);
- в 23% — онкологические процессы разных органов;
- в 17% — ревматизм, системная волчанка;
- в 8% — желчнокаменная болезнь, воспаление органов ЖКТ, органов малого таза, анемия, ЛОР-болезни, травмы, диабет, беременность;
- 3% — болезни почек.
Симптомы повышенного тонуса матки
Иногда женщина вообще не ощущает повышения тонуса матки, и удивляется, если врач ставит такой диагноз. Повышенный тонус матки, начиная со второго триместра, диагностирует врач при осмотре. Для определения тонуса матки нужно лечь на спину и согнуть ноги в коленях: в обычном состоянии живот мягкий, при повышенном тонусе — твердый и напряженный.
Другой вид диагностики, более точный — ультразвуковое исследование. На УЗИ это состояние хорошо видно – стенки матки напряжены и сжимают ребенка.
С помощью УЗИ можно определить и область гипертонуса (по задней стенке или по передней). А при постоянном сильном тонусе матки делают также УЗИ шейки матки, чтобы исключить ее укорачивание и раскрытие (то есть прямую угрозу выкидыша или преждевременных родов).
Правда, некоторые врачи не исключают того, что иногда повышение тонуса может быть вызвано как раз датчиком УЗИ-аппарата – в таких случаях женщину ничего не беспокоит.
Но большинство будущих мам жалуется на следующие ощущения при тонусе матки:
- «тянет» поясницу или низ живота;
- живот становится «каменным», твердым;
- появляются схваткообразные боли внизу живота.
Первый триместр
В первом триместре беременности основными симптомами гипертонуса матки являются:
- тяжесть внизу живота, напряжение;
- тянущие боли там же, иногда они переходят в поясничный или крестцовый отдел;
- выделения с кровью;
- схваткообразные ощущения.
При последних двух симптомах нужно незамедлительно обращаться к врачу!
Второй триместр
Во втором, а также в третьем триместре гипертонус матки уже можно увидеть и «пощупать»: живот становится твердым и сжимается, «каменеет».
Кроме этого, симптомы в период второго триместра остаются теми же, что и в первом.
Третий триместр
Основная проблема, связанная с симптомами гипертонуса в третьем триместре — как отличить его от тренировочных схваток. С 37 недели, как правило, ощущаются именно они.
Напомним их отличительные черты: они довольно слабые, нерегулярные, малоболезненные или безболезненные и, как правило, длятся недолго – не более минуты. Такие схватки вполне нормальны и не требуют лечения.
Во всех других случаях стоит посоветоваться с врачом – возможно, начинается преждевременная родовая деятельность.
Диагностика
Основным методом диагностики при появлении признаков гипертонуса передней стенки матки во время беременности является ультразвуковое исследование (УЗИ). Несмотря на то, что указанную процедуру обычно назначают будущим мамам только 3 раза в течение всего периода вынашивания малыша, в случае возникновения тревожных симптомов следует пройти дополнительное обследование – это не сможет навредить малышу, в отличие от ситуации, когда будет упущено время для начала лечения.
Во время процедуры УЗИ гипертонус матки выявить несложно: при наличии данного нарушения передняя стенка немного прогибается внутрь. Кроме того, эта сторона обычно более тонкая, чем задняя, поэтому установить диагноз специалисту не составит труда.
Также врач может направить пациентку для прохождения дополнительных обследований: например, сдачи анализа крови на уровень гормонов, чтобы установить причину повышения маточного тонуса.
важноОсобенное внимание доктор обращает на состояние шейки матки, так как укорочение ее длины или приоткрытие зева может являться симптомом приближающихся преждевременных родов или выкидыша
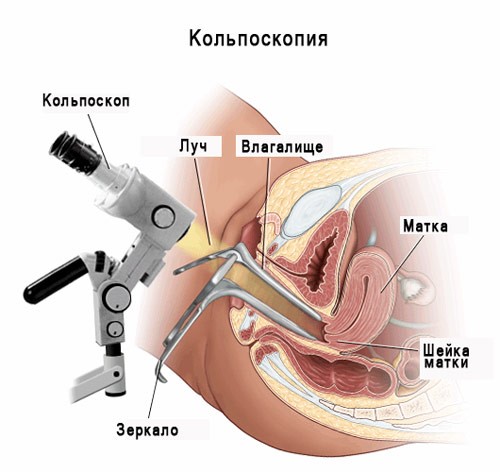
Кольпоскопия шейки матки при беременности: зачем назначается эта процедуру?
Проведение кольпоскопии входит в перечень обязательных диагностических мер, которые проводятся на этапе планирования беременности. Если у пациентки были выявлены определенные нарушения, затрагивающие слизистую влагалища, шейку матки и цервикальный канал, рекомендуется провести необходимые исследования и, если необходимо, то их лечение до зачатия ребенка. Если же беременность была незапланированной и предварительные обследования не проводились, врач может назначить будущей маме кольпоскопию при беременности. Для чего это нужно?
Мнение эксперта
Кольпоскопия при беременности проводится исключительно по показаниям, а не для профилактики.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Во время вынашивания малыша гормональный фон женщины претерпевает существенные изменения.
В некоторых случаях это может привести к появлению эрозии или эктопии шейки матки. Эти понятия не являются одинаковыми по смыслу, хотя многие женщины ошибочно путают их.
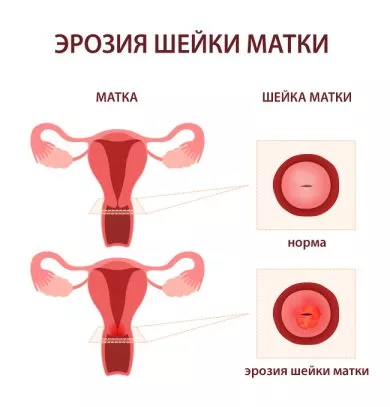
Эрозия шейки матки — понятие собирательное и подразумевает любые выявленные изменения. Включает в себя, например, истинную эрозию, спровоцированный дефект слизистой шейки матки травмой, воспалением, ожогом и т.д. Истинная эрозия представляет собой ярко-красный, легко кровоточащий участок на слизистой шейки матки, появление которого вызвано слущиванием многослойного плоского эпителия. Такое состояние подлежит лечению, так как при попадании на пораженный участок болезнетворных микробов может начаться воспаление, опасное как для беременной женщины, так и для ребенка. Помимо этого, эрозия шейки матки более подвержена растяжениям и разрывам во время родов. Эктопия же является вариантом нормы и представляет собой замену плоского многослойного эпителия клетками цилиндрического эпителия. Однако в обоих случаях (как при истинной эрозии, так и при эктопии) возникает опасность трансформации здоровых клеток в атипичные с последующим развитием доброкачественных или злокачественных новообразований.
Это требует проведения лечения и учёта данного заболевания при проведении родоразрешения. Кроме подозрения на возникновение эрозии во время беременности, кольпоскопия делается в случае опасения развития онкологического процесса, полипа цервикального канала.
Кроме того, если беременная женщина отмечает наличие таких симптомов, как необычные выделения из половых путей, сыпь на вульве, зуд и жжение во влагалище, болезненность в нижней части живота, боль во время мочеиспускания или кровянистые выделения после секса, ей также рекомендовано пройти кольпоскопию.