Как оценивают качество эмбрионов в программах эко?
Содержание:
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
А есть ли разница?
Вывод однозначен: целью должно быть не наступление беременности, а рождение здорового ребенка.
Почему всего один? Потому что на чаше весов помимо материнского счастья в квадрате есть и возможные риски и осложнения многоплодной беременности. Интересно, что будущие мамы это осознают, и все чаще за умилительными заключениями «двойняшки это же так мило» или озабоченными «как же потом с ними справляться» звучит «боюсь, что не смогу доносить», «беспокоюсь за здоровье малышей». Разумеется, эти беспокойства не беспочвенны: к сожалению, беременность двойней труднее доносить до срока плановых родов, что чревато осложнениями из-за недоношенности.
Проведенные большие исследования изучали частоту живорождений детей после переноса одного и двух эмбрионов. В равных группах она оказалась практически одинаковая – случаев рождения детей после переноса двух эмбрионов всего на пару процентов больше, чем после одного.
Этапы роста и развития эмбриона в процессе культивации
После оплодотворения зигота проходит ряд изменений, свидетельствующих о правильном развитии:
- на следующий день после оплодотворения клетка исследуется на наличие пронуклеусов — клеточных ядер родительских гамет. Наличие двух пронуклеусов (2PN) -нормальное оплодотоворение. Зиготы с нормальным оплодотворением отбираются и культивируются дальше. Если пронуклеусы не просматриваются под микроскопом, яйцеклетка считается не оплодотворенной (0PN). Аномальным оплодотворением считается наличие 3-х (ЗPN) и более пронуклеусов. Яйцеклетки не оплодотворенные и с анамальным оплодотворением не культивируются.
- во второй день развития эмбрион проходит 2 последовательных митотических деления дробления и, в норме, имеет 4 бластомера расположенных в форме тетраэдра, равных по размеру, одноядерных, без фрагментации (Grade 1) (по классификации 4A (цифра 4 обозначает количество бластомеров, буква А -бластомеры хорошего качества ), (Alpha Scientists in Reproductive Medicine and ESHRE Special Interest Group of Embryology, 2011)
- для 3-го дня развития оптимальным считается 8-клеточный эмбрион с равными по размеру, одноядерными бластомерами, без фрагментации. По международной классификации обозначение 8А (Grade 1)
- на четвертый день эмбрион формирует морулу, состоит из 12- 16 плотно прилегающих друг к другу бластомеров, начинается первая клеточная дифференциация: наружные клетки морулы в дальнейшем будут формировать трофэктодерму (ТЭ), внутренние клетки-внутреннюю клеточную массу (ВКМ) При естественной беременности на этой стадии происходит мигрирование морулы из маточных труб в матку.
- на пятый и шестой день предимплантационного развития эмбриона формируется бластоцита — сфера с внутренней полостью (бластоцель), выстланная рядом клеток трофэктодермы (трофобласт, из которого в дальнейшем формируются различные экстраэмбриональные структуры) и компактная группа клеток внутренней клеточной массы (эмбриобласт- клетки самого зародыша). Перенос бластоциты высокоэффективен, каждая вторая подсадка заканчивается беременностью.
Дробление при зачатии
В процессе оплодотворения яйцеклетка, а в последующем зигота, продолжает свое продвижение по маточной трубе в сторону матки. Этому способствуют сокращения мышечного слоя трубы и движения ресничек её эпителия. После образования зиготы начинается процесс её митотического деления, который носит название «дробление» (такое название деление зиготы получило потому, что общий размер эмбриона не увеличивается, и с каждым последующим делением дочерние клетки становятся все мельче). Размер эмбриона человека на стадиях зиготы и дробления одинаков и составляет около 130 мкм. Дробление у человека, как и всех млекопитающих, полное, равномерное и асинхронное. Асинхронное дробление означает, что дочерние клетки делятся не одновременно, в итоге эмбрион человека может содержать различное количество клеток (а не только 2 в степени n, как это характерно для большинства животных). Клетки эмбриона на стадии дробления называются бластомеры.
Период дробления продолжается около 3 дней. Первоначально все бластомеры эмбриона человека одинаковы, как по внешнему виду, так и по своей детерминации. Бластомеры не взаимодействуют друг с другом и удерживаются вместе лишь благодаря блестящей оболочке. Если блестящая оболочка по какой-то причине будет повреждена, то эмбрион рассыпется на отдельные группы клеток или индивидуальные клетки. В редких случаях это может приводить к формированию двух и более независимых эмбрионов, идентичных генетически. Такие эмбрионы дадут начало однояйцевым дихориальным близнецам (около одной трети случаев рождения всех однояйцевых близнецов).
К 4 дню развития, когда эмбрион состоит приблизительно из 12-16 клеток, бластомеры приобретают дифференциацию и образуют два клеточных слоя. Наружные бластомеры формирует так называемый трофобласт, а внутренние — чуть позже — эмбриобласт.
К 5 дню развития, дробящийся эмбрион формирует бластоцисту — стадию развития, характерную только для плацентарных млекопитающих. Бластоциста состоит из приблизительно 30 клеток в начале развития и приблизительно 200 клеток в конце развития. Бластоциста представляет собой полый шар размером 130-200 мкм, сформированный клетками трофобласта, внутри шара располагается группа клеток эмбриобласта, прикрепленная к одной из стенок.
Изредка бластоциста может нести два эмбриобласта, такой эмбрион даст начало однояйцевой двойне — однояйцевым монохориальным близнецам (около двух третей случаев рождения всех однояйцевых близнецов).
Симптомы пониженного уровня прогестерона у женщин
Дефицит прогестерона обычно проявляется в виде следующих признаков:
- недостаточность овуляторной фазы месячного цикла (ановуляция, дизовуляция);
- понижение секреторной функции желтого тела;
- хронический воспалительный процесс репродуктивных органов;
- расстройства менструальной функции (аменорея, альгодисменорея, олигоменорея);
- напряженная болезненная грудь;
- маточные ановуляторные кровоизлияния;
- эндокринная форма бесплодия;
- раздражительность, плаксивость, резкая смена эмоционального состояния.
Однако, несмотря на наличие симптомов, о состоянии уровня прогестерона достоверно можно узнать лишь, сдав анализ крови. Кровь сдают, как правило, на 22-26 сутки от начала месячного цикла, в зависимости от его продолжительности (или за неделю до первого дня менструации). Перед сдачей анализа нельзя принимать пищу и пить, поэтому кровь обычно сдают утром.
Нормальные показатели уровня прогестерона следующие:
- во время фолликулярной фазы – 0,2-1,5 нг/мл;
- во время овуляторной фазы – 0,8-3,0 нг/мл;
- во время лютеиновой фазы – 1,7-27,0 нг/мл;
- при постменопаузе – 0,1-0,8 нг/мл.
Показатели нормы могут варьироваться в зависимости от особенностей конкретной лаборатории, где сдается анализ, поэтому оценивать результаты рекомендуется не самостоятельно, а на приеме у специалиста.
Классификация эмбрионов
Обычно проводится визуальная оценка качества подготовленных для переноса зародышей, а также особенности их развития. В день проведения пункции выполняется оплодотворение ооцитов и после этого специалист каждый день под микроскопом контролирует рост эмбрионов и классифицирует их с учетом определенной схемы.
Оценка качества эмбрионов осуществляется с учетом различных критериев в зависимости от времени суток.
В первые сутки после оплодотворения проводится оценка эффективности процедуры, и после этого обращается внимание на первое клеточное деление зародившегося организма. На 2 и 3 сутки начинается процесс дробления клеток эмбриона и оценивается количество бластомеров
На вторые сутки после оплодотворения их количество должно составлять 4-5, а на 3 сутки развития увеличивается до 6-8. Кроме этого, специалист обращает внимание на формы и размеры эмбрионов, а также присутствие фрагментации.
Чаще всего встречается цифро-буквенная классификаций по качеству зародышей второго — третьего дня. Она позволяет оценить степень фрагментации и количество клеток в эмбрионе. Обычно записывается число с буквой, где первый показатель отражает количество клеток в эмбрионе, а второй — процент фрагментации.
- А — говорит о том, что фрагментация полностью отсутствует:
- В — показатель фрагментации составляет 25%;
- С- уровень фрагментации увеличился до 25-50%;
- D-показатель фрагментации более 50%
Обычно зародыши с буквой D не подлежат переносу в полость детородного органа женщины и не консервируются.
Классификация пятидневных эмбрионов или бластоцист
Качество эмбрионов на 5 день оценивается по трем критериям:
- размеру бластоцисты (цифровое обозначение) – стадия экспансии;
- качеству внутриклеточной массы (первое буквенное обозначение);
- качеству трофобласта или трофоэктодермы – тонкого слоя клеток, из которых образуются внезаредышевые органы (второе буквенное обозначение).
На 4 сутки у морулы инициируется процесс компактизации, а ближе к концу 4 суток начинается процесс кавитации. Это означает, что межклеточные связи становятся более прочными, а внутри появляется полость. Вскоре клетки разделятся на внутриклеточную массу (ВКМ) и трофоэктодерму. На 5 сутки внешне ВМК выглядит в виде островка у наружной оболочки. А трофоэктодерма – окружает образованную полость. Из нее формируются плодные оболочки, внезародышевые органы, она ответственна за имплантацию.
| Стадия экспансии | Характеристика |
| 1 | Ранняя бластоциста – полость занимает около 50% объема |
| 2 | Средняя — полость занимает более половины объема, но по отношению к внутриклеточной массе не намного ее превышает |
| 3 | Экспандированная – полость занимает большую часть бластоцисты, при этом ее объем в 2 и более раза превышает объем делящегося эмбриона. Зона пеллюцида (блестящая оболочка) истончена. |
| 4 | Бластоциста с начавшимся хетчингом (выклевом из белковой оболочки) |
| 5 | Блатоциста, в хетчинге после ПГД |
| 6 | Бластоциста с завершившимся хетчингом |
«Отстреляться» за один раз
Собственно, почему просят перенести два эмбриона? Во-первых, многоплодная беременность, которая для врачей считается осложненной беременностью, для самих будущих мам – бесценное счастье. Представьте, годами ждешь хотя бы одного ребенка, а тут сразу двойной подарок. Опрос «Пробирки» подтвердил, что хоть с двумя детьми приходится непросто, никто из мам не жалеет о рождении сразу парочки малышей.
Во-вторых, считается, что перенос двух эмбрионов увеличивает вероятность наступления беременности. Репродуктологи называют разные цифры – от 5 до 15%. При нормальном состоянии эндометрия вероятность имплантации одного эмбриона хорошего качества на стадии бластоцисты может достигать 70% – более чем достаточно. То есть изначально успех не в количестве эмбрионов – а в их качестве и состоянии эндометрия. Если репродуктолог высоко оценивает шансы на наступление беременности, то желательно переносить один эмбрион, если вы не грезите мечтами о двойне.
Комментарий эксперта:
Ирина Александровна Мастерова, репродуктолог, «Центр ЭКО» Петрозаводск
+7(8142)33-20-24 ivf10.ru
Решение о количестве переносимых эмбрионов принимается индивидуально в зависимости от клинической ситуации. Если мы видим, что при наступлении многоплодной беременности женщина не сможет благополучно выносить ввиду аномалии развития полового аппарата, возраста, тяжелой сопутствующей патологии, то для переноса выбирается один эмбрион.
Сейчас в мире приходят к тому, что следует всем пациенткам проводить селективный перенос одного эмбриона с целью снижения частоты многоплодных беременностей, которые обычно имеют повышенный риск невынашивания, преждевременных родов и осложнений для матери и детей.
Оценка оплодотворения
После забора яйцеклеток и сперматозоидов, в течение 3-5 часов производится оплодотворение. Оценка его успешности осуществляется утром на следующий день.
Процесс оплодотворения яйцеклетки по дням
В первые сутки развития оплодотворенная яйцеклетка называется зиготой. При успешном оплодотворении через 18 часов в зиготе появляются 2 пронуклеуса. При появлении большего количества пронуклеусов, эмбрион считается аномально оплодотворенным и исключается из культивирования.
На 2 сутки начинает происходить дробление зиготы. Внутри нее появляются бластомеры (Б) — одинаковые по размерам крупные клетки. При неравномерности Б и их фрагментации судят о наличии отклонений.
На третьи сутки количество Б продолжает увеличиваться. Классификация проводится точно так же, как и на 2 день. На 4 день зигота переходит в стадию морулы. Морула состоит из 10-16 бластомеров и имеет более гладкую поверхность, чем накануне. Также на 4 сутки начинает появляться полость внутри эмбриона.
На 5 сутки эмбрион становится бластоцистой. У бластоцисты внутриклеточная полость занимает 50% объема. В это время клетки уже начинают дифференцироваться и делятся на 2 типа:
- Трофобласты. Составляют наружный слой. Они влияют на внедрение эмбриона в стенку матки. Из трофобластов в дальнейшем будет формироваться плацента и другие внезародышевые оболочки.
- Эмбриобласты. Составляют внутренний слой. Именно из них будет формироваться будущий плод.
Снаружи бластоциста окружена блестящей оболочкой. При пересадке эта оболочка разорвется и бластоциста выйдет наружу.
Классы
На сегодняшний день оценка качества зародышей происходит по количеству клеток, а также степени фрагментации.Если в карте ставится: эмбрионы 8а — это значит, что зигота содержит 8 клеток, а фрагментация полностью отсутствует. Также учитывается равномерность дробления, наличие вакуолей и отсутствие ядерных бластомеров.

Эмбрион bl1 – это маленькая бластоциста, качество которой на данном этапе оценить очень трудно. Имплантация дает положительные результаты в том случае, если хорошо развита внутренняя клеточная масса бластоцисты и трофобласт.
Эмбрион 4аа класса – это хорошее качество бластоцисты, имплантируется с вероятностью более 70%. Первая проверка качества зародыша происходит через 48 часов после изъятия яйцеклетки для проведения ЭКО. Оплодотворение яйцеклеток и качество зиготы оцениваются в первый день после подсадки.
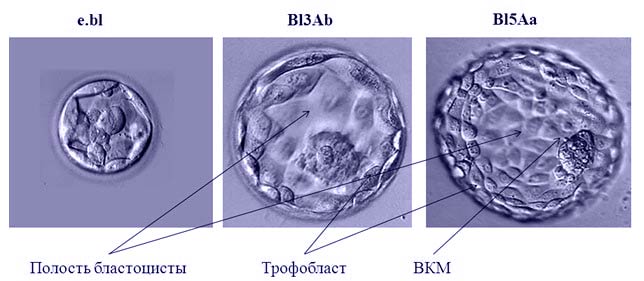
Таблица — Качество эмбрионов для переноса
Зародыши выбирают по следующим критериям:
- степень фрагментации;
- качество;
- однородность и форма клетки;
- время деление клетки;
- отсутствие цитоплазмы.
Для проведения ЭКО оставляют только самые сильные зародыши для проведения.
Пятый день после оплодотворения
Эмбрион к этому периоду переходит в стадию формирования бластоцисты. Иными словами, полость в клетке зародыша продолжает увеличиваться и достигает 50% от исходного объема. Клетки внутри эмбриона начинают трансформироваться, в результате чего образуются:
- трофобласты – они располагаются на границе эмбриона и способствуют закреплению зародыша на стенках матки, из этих структур в последующем будет сформирована плацента;
- эмбриобласты – внутренние структуры, из которых в будущем станут формироваться ткани и органы плода.
Как правило, после завершения формирования тробобластов и эмбриобластов зародыш пересаживают в матку женщины. Также на данном этапе можно проводить генетические исследования для выявления возможных патологий будущего плода.
Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
День пятый
На пятый день развития эмбрион достигает стадии, которая называется бластоциста. Это значит, что полость внутри эмбриона уже достигла 50% от его общего объема.
В отличие от предыдущих стадий развития, бластоциста состоит из разных клеток:
- Трофобласт. Находится снаружи. Эта часть эмбриона отвечает за его внедрение (имплантацию) в слизистую оболочку матки. Из него будет развиваться плацента и прочие внезародышевые оболочки.
- Эмбриобласт. Находится внутри. Из этих клеток в дальнейшем сформируются органы и ткани плода.
Именно на этой стадии в большинстве случаев врачи пересаживают эмбрион в матку женщины. Также их можно замораживать. Это делают, чтобы сохранить «лишние» эмбрионы на следующий цикл.
Весь эмбрион окружен блестящей оболочкой. После переноса эта оболочка разрывается. Бластоциста выходит наружу и встраивается в стенку матки. Этот процесс называется hatching, что означает «вылупление».
Некоторым супружеским парам проводят преимплантационную диагностику для раннего выявления хромосомных и генетических мутаций. В таком случае ПГД делают именно на данном этапе, когда часть клеток начинает выступать за внешнюю оболочку.
На данном этапе развития критериями качества эмбриона являются:
- размер внутренней полости;
- степень проникновения эмбриона за оболочку;
- количество и плотность клеток.
Размер внутренней полости оценивается цифрами, два других критерия – буквами.
Исходя из размеров, выделяют шесть степеней зрелости бластоцисты:
- 1 – полость внутри эмбриона менее 50% (ранняя бластоциста);
- 2 – полость внутри эмбриона более 50% от его объема;
- 3 – полость занимает весь объем эмбриона;
- 4 – полость увеличивается, а оболочка эмбриона становится тоньше (расширенная бластоциста);
- 5 – трофэктодерма (наружный слой бластоцисты) проникает сквозь блестящую оболочку;
- 6 – бластоциста «вылупляется» и покидает оболочку.
Клетки качественного эмбриона должны быть сгруппированными. Представьте себе теннисные мячики, которые упакованы внутри футбольного мяча. Чем их больше, и чем плотнее расположены, тем лучше эмбрион.
Данный параметр отражается буквами:
- А – плотно упакованный «футбольный мяч» с большим количеством клеток;
- В – среднее количество клеток внутри бластоцисты;
- С – малое количество клеток.
Оценивается также трофэктодермальный слой. Продолжая аналогию, можно сравнить его с кожей, из которой пошит футбольный мяч. Чем меньше сегментов (клеток), и чем плотнее они расположены, тем лучше.
Данный параметр тоже оценивается буквами латинского алфавита:
- А – много клеток;
- В – среднее количество клеток;
- С – мало клеток.
Соответственно, общая характеристика эмбриона отображается цифрой и двумя буквами. Например, запись 4АА означает, что эмбрион находится на стадии расширенной бластоцисты, внутри содержится много клеток, и снаружи его трофэктодерма тоже представлена большим количеством клеток.
Процесс развития эмбриона очень сложен. Процедура ЭКО считается удачно проведенной, если хотя бы 40% из них на пятый день развития достигли стадии бластоцисты хорошего качества.
Один или два эмбриона переносятся в матку. Остальные можно заморозить. Если текущий протокол ЭКО не завершится беременностью, их можно будет использовать в следующем цикле. В клинике ЭКО при заморозке используется метод витрификации, то есть сверхбыстрого замораживания, что позволяет защитить эмбрионы от повреждения кристаллами льда.
Что дает криоконсервация?
-
- Гиперстимуляции яичников способствуют три момента:
- Доза гонадотропинов. Чем выше доза, тем выше риск.
- Выбор триггера овуляции. Триггер может быть с хорионическим человеческим гонадотропином (ХГЧ) и с агонистом гонадолиберина. В первом случае препарат продолжает стимулировать яичники в течение недели, во втором двое суток. Чем дольше стимулирует, тем выше риск.
- При наступлении беременности при «свежем» переносе, эмбрион начинает выделять ХГЧ, который вновь начинает стимулировать яичники.
- При криоконсервации всех эмбрионов можно избежать II и III пунктов. И это позволяет свести риск синдрома гиперстимуляции практически к нулю у любой женщины
- Гиперстимуляции яичников способствуют три момента:
-
После стимуляции и пункции получают несколько яйцеклеток и эмбрионов. Только 4 из 10 яйцеклеток могут дать эмбрион. Шансы эмбриона на имплантацию сильно зависят от возраста женщины и колеблются от 1-2 % в самом худшем случае до 65-70 в самом лучшем. Раньше не было эффективной криоконсервации и качество эмбрионов было не высоким, поэтому переносили сразу по несколько эмбрионов, чтобы увеличить шансы на беременность. Сегодня, во-первых, шансы эмбрионов на имплантацию существенно выросли, а криоконсервация позволяет сохранять эмбрионы без потери их качества. Можно провести одну стимуляцию яичников, одну пункцию (а это самые неприятные и опасные этапы ЭКО), но сделать при необходимости несколько переносов эмбрионов . Т.е. если при переносе одного эмбриона беременность не наступила, в следующем цикле моно разморозить следующий эмбрион и перенести его. Шансы на беременность складываются каждый раз. Так в возрасте до 35 лет шансы на беременность при получении 4 эмбрионов будут 80-90%, а при наличии 8 эмбрионов 99%.
-
Если получено достаточное количество эмбрионов, то после одной стимуляции и пункции можно родить не только одного, но даже двух или трех детей, оттаяв криоконсервированные эмбрионы.
-
Во время стимуляции яичников главная задача — это получить яйцеклетки, об эндометрии думают во вторую очередь. На фоне стимуляции часто возникает ситуация избыточного или недостаточного действия эстрогенов на эндометрий, кроме того может наблюдаться ранний подъем прогестерона. Эти изменения снижают не только шансы эмбриона на имплантацию, но и увеличивают риск осложнений при беременности. При переносе оттаянных эмбрионов эти негативные явления отсутствуют.
Стоимость криопереноса составляет 1/3-1/4 от стоимости программы ЭКО
Что необходимо для успешного оплодотворения?
Для искусственного оплодотворения необходимо получить яйцеклетки (ооциты) и сперматозоиды, которые будут оплодотворены в искусственных условиях эмбриологической лаборатории. Для успешного оплодотворения клетки должны быть зрелые и хорошего качества. Только зрелые яйцеклетки способны оплодотвориться, так как находятся в нужной стадии клеточного развития (цикла).
В норме в естественном менструальном цикле в яичнике созревает один антральный (главный) фолликул, содержащий одну яйцеклетку, которая становится зрелой к моменту овуляции. При стимулированном протоколе у женщины в одном менструальном цикле получают не одну яйцеклетку, а сразу несколько (в среднем 10–15 клеток). При этом к моменту пункции клетки (все или часть из них) могут оказаться незрелыми. Это зависит от разных факторов. Важен грамотно подобранный протокол стимуляции роста фолликулов, а соответственно и созревания яйцеклеток, который назначает врач-репродуктолог.
Очень важно точное следование назначенному врачом протоколу приема препаратов для получения зрелых яйцеклеток во время пункции. Также зрелость яйцеклеток может зависеть от индивидуальных, в частности генетически обусловленных особенностей репродуктивной системы пациента.
Как можно повлиять на успех ЭКО?
Как видим, на каждом этапе женщину и врачей-репродуктологов подстерегает множество сложностей. Поэтому сам факт проведения ЭКО – еще не гарантия успешного наступления беременности. По данным РАРЧ (Российской ассоциации репродукции человека) в России беременностью и родами заканчиваются в среднем 30-40 % проводимых процедур. И мы не отличаемся от остальных европейских стран по этим показателям.
Сегодня известны далеко не все причины, которые играют роль в исходе ЭКО. Но некоторые из них установлены вполне достоверно. На эффективность ЭКО влияют следующие факторы:
- Возраст женщины.
- Причина бесплодия.
- Длительность бесплодия.
- Качество и количество полученных в ходе ЭКО эмбрионов.
- Состояние эндометрия матки к моменту переноса эмбрионов.
- Количество предыдущих безуспешных попыток ЭКО.
- Образ жизни и наличие вредных привычек (курение – одна из них).
- Генетические факторы.
На часть «слагаемых успеха» повлиять нельзя. Но часть из них – целиком и полностью в руках будущих родителей. Так, качество эмбрионов зависит и от качества сперматозоидов. А этот показатель улучшается при приеме комплекса Сперотон. Толщина эндометрия, как мы уже упоминали выше, может нормализоваться приемом комплекса Прегнотон. Отказ от курения и правильное питание, конечно, потребуют определенной силы воли. Но ведь каждый день, когда вы сделали выбор в пользу здоровой пищи, каждая сигарета, которую вы не выкурили, – это дополнительные шансы к вероятности успеха ЭКО.
Представьте, что вас ждет. От вас потребуется много моральных и физических сил во время протокола ЭКО, вы перенесете несколько не самых приятных процедур, вам придется с замиранием сердца ожидать результаты каждого этапа, вы потратите заметную сумму денег. Так начните свой путь к мечте с правильных шагов! Сделайте все, что зависит от вас, чтобы помочь природе сделать то, что зависит от нее!
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Почему так важно снизить вес перед ЭКО?
В ходе протокола ЭКО производится забор яйцеклеток, после оплодотворения которых возникают эмбрионы. При нарушениях метаболизма страдает качество ооцитов, что негативно сказывается и на состоянии получаемых из них эмбрионов. Во избежание подобных негативных последствий женщине с избыточным весом перед протоколом ЭКО необходимо похудеть.
Безусловно, при очень высоких показателях ожирения оперативно сбросить большое количество килограммаов не получится, кроме того, быстрое похудение может навредить здоровью. Однако даже незначительное снижение веса под четким контролем врача позволяет ощутимо улучшить метаболизм, следовательно, и качество яйцеклеток. Пациентка должна строго придерживаться разработанной специалистом индивидуальной программы похудения, и тогда положительный результат не заставит себя долго ждать.
Перед планированием беременности женщина с избыточным весом проходит диагностику, которая включает:
- измерение массы тела, роста;
- расчет индекса массы тела;
- измерение окружности талии;
- контроль за артериальным давлением;
- выявление нарушений углеводного обмена — проводят тест на толерантность к глюкозе, уровень инсулина, выясняют другие необходимые показатели;
- биохимический анализ крови;
- УЗИ брюшной полости;
- тест на гормоны;
- определение уровня витамина D.
Два ключевых фактора, оказывающих влияние на эффективность ЭКО
- На 80% эффективность ЭКО зависит от «качества» эмбриона, переносимого в полость матки.
- На 20% эффективность ЭКО зависит от состояния эндометрия или, говоря другими словами, от его готовности принять эмбрион или нет.
На сегодняшний момент, пожалуй, второй фактор является наиболее уязвимым, т. е. менее предсказуемым. Этому есть объяснения.
Сегодня наука значительно продвинулась в области изучения «качества» эмбрионов. В Клинике «ЭмбриЛайф» существуют новейшие, современные методы исследования эмбрионов, которые уже успели себя зарекомендовать с лучшей стороны. Безусловно данные технологии способны значительно повлиять на эффективность процедуры ЭКО, но только лишь с точки зрения оценки «качества» эмбрионов.
Остается вопрос по состоянию эндометрия. Несомненно, его можно «подготовить» для проведения процедуры ЭКО, но повлиять на развитие ситуации после пересадки эмбриона в полость матки, спрогнозировать дальнейший результат — невозможно.






