Ибупрофен, парацетамол и ацетилсалициловая кислота
Содержание:
МРТ головного мозга — показания?
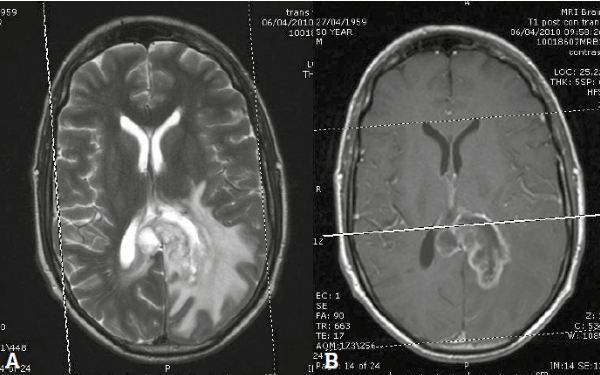
Злокачественная внутримозговая опухоль: А — Т2-взвешенное изображение, показывающее образование в левых теменной и затылочной долях; В — постконтрастное Т1-взвешенное изображение, усиление визуализации
Проведение МРТ головного мозга необходимо, если есть клинические симптомы, указывающие на патологический процесс в исследуемой области:
-
частые головные боли, которые нельзя объяснить уже проведенной диагностикой, при подозрении на органическое поражение;
-
тошнота, рвота (особенно в утренние часы), устойчивое к терапии повышение артериального давления;
-
неадекватное поведение (невозможность ответить на простые вопросы, забывчивость и прочие интеллектуальные расстройства);
-
появление ненормальных рефлексов;
-
слабость на одной стороне лица или тела;
-
асимметрия мимических мышц;
-
диплопия, выпадение полей зрения, прогрессирующее его ухудшение несмотря на проводимую терапию, выпячивание глазного яблока, застойные зрительные диски при офтальмоскопии;
-
головокружения, шум в ушах;
-
кратковременные потери сознания;
-
эпилептические припадки;
-
изменение характера головных болей или их возобновление у пациента после лечения опухоли;
-
гормональные нарушения, нуждающиеся в уточнении их природы.
Магнитно-резонансная томография мозга позволяет получить четкие изображения участков, которые нельзя увидеть с помощью рентгенографии, КТ или ультразвукового исследования, что делает ее особенно ценной для диагностики проблем в гипофизе или стволе. Интенсивные головные боли и головокружение у пациента старше 50 лет — повод пройти магнитную томографию, так как эти жалобы могут быть предвестниками инсульта.
МРТ головного мозга детям проводят для уточнения причины судорог или задержки развития
Показания к МРТ головного мозга детям во многом совпадают со взрослыми, но сама диагностическая процедура имеет некоторые особенности. Длительность проведения МРТ — 45-60 минут, при этом для качества снимков важна максимальная неподвижность, что трудно добиться от ребенка до 5-6 лет. Поэтому чаще исследование выполняют под действием седативных лекарств, которые погружают маленького пациента в медикаментозный сон. Для детей постарше наушники с любимой сказкой и присутствие родителей сделают процедуру МРТ более комфортной. Особой подготовки не требуется, но при запланированной седации нужен пустой желудок: грудных малышей кормят за 2 часа до процедуры, от года — за 4 часа, старше 5 лет — за 6 часов. Все нюансы наркоза можно обсудить с анестезиологом. Магнитное поле безопасно для ребенка любого возраста. Современные контрастные препараты крайне редко вызывают какие-либо побочные эффекты у детей. Противопоказания к МРТ головы в детском возрасте такие же, как и у взрослых. Контрастирование недопустимо при почечной недостаточности и аллергии на парамагнитный усилитель.
Головная боль у малышей
Важно, чтобы все родители понимали тот факт, что головные боли в любом возрасте ребенка — это не отдельное заболевание, а всего лишь симптом, проявление определенных патологий, и за счет них тело сигнализирует о том, что формируются разного рода неполадки. Наиболее часто голова болит у детей лишь эпизодически, в результате сильных негативно воздействующих факторов — инфекционных болезней, переутомлений, перегревания на солнце в летнее время или сильных негативных эмоций
Однако, если головная боль стала часто повторяться, возникает на фоне полного здоровья и резко, сильно, либо же длится по несколько часов — это опасное проявление, которое требует и родительского внимания, и врачебного контроля.
Как отличить симптомы сотрясения мозга с более тяжелыми повреждениями головы?
Коммоция (сотрясение) легкой степени тяжести характерна основными группами симптомов:
- Признаки, касающиеся головы. Это нетипичная утомляемость и сонливость, некоторая спутанность сознания. Может присутствовать головная боль или головокружение, часто бывает тошнота. Потери памяти, как правило, не наблюдается. Могут проявляться болезненные ощущения при движении глаз, ригидность мышц шеи, скачки артериального давления, изменения пульса.
- Неврологические признаки, выраженные локально. Это нистагм (подрагивания, подергивания глаз), зрительная размытость, нечеткость, пошатывания при ходьбе, общая мышечная слабость.
Симптомы сотрясения мозга могут быть и отдаленными, они называются посткоммоционными. Посткоммоционный синдром часто бывает спустя недели или месяцы после травмы, на которую человек может не обратить должного внимания.
МКБ-10 описывает этот синдром как следствие травмы головы, обычно после сотрясения мозга.
Признаки посткоммоции следующие:
- Сдавливающая, сжимающая головная боль, которую часто путают с типичной ГБН – головной болью напряжения. Посткоммоционная боль проявляется через 7-10 дней после травмы, реже через месяц.
- Головокружение, не связанное с переутомлением или другими вегетативными нарушениями.
- Нарастающая утомляемость, астения.
- Раздражительность
- Постепенное снижение активности когнитивных функций – памяти, внимания.
- Трудности концентрации и проблемы с выполнением простых задач
- Чувство необъяснимой тревоги, нарастающая агрессивность, часто плаксивость.
- Нарушение сна, сонливость в дневное время.
- Проявления сенсорных нарушений – снижение зрения, слуха, шумы в ушах.
- Нарушения сексуальных функций, не связанных с урологической или гинекологической патологией.
- Снижение устойчивости к стрессу, эмоциональное возбуждение или проблемы с алкоголем.
- Нередко здесь же присутствуют тревога и депрессия.
Головные боли и головокружение более чем в половине случаев сохраняются в течение нескольких месяцев, но по истечении года они выявляются лишь у 1% (и в большинстве этих случаев обследование не показывает никаких аномалий).
Посткоммоционные расстройства, как правило, проявляются спустя месяц после травмы, но в 10-15 % всех случаев симптомы сотрясения мозга, которые не видны сразу, могут быть заметны даже спустя полгода.
Данные о сравнительной роли органических и психогенных факторов в сохранении упомянутых симптомов довольно противоречивы. Так, высказывалось предположение, что эти симптомы просто отражают желание получить материальную компенсацию. В некоторых больших обследованиях удалось установить выраженную связь с прошлой конституцией, принадлежностью к определенному социальному классу, характером несчастного случая и судебной тяжбой. В других обзорных работах и катамнестических исследованиях отмечается связь с ранней неврологической симптоматикой (диплопия, анозмия, продолжительность посттравматической амнезии). Lishman отмечает, что данные симптомы начинаются на органической основе и большей частью сходят на нет, но они также могут поддерживаться психологическими факторами. В проспективном исследовании причины сохранения симптоматики оказались смешанными (органические и социальные), а желание получить компенсацию не попало в число факторов.
Психиатров нередко просят подготовить отчеты в связи с требованиями материальных компенсаций после перенесенных травм головы. При подготовке таких отчетов для гражданских судов следует осветить следующие вопросы:
- подлинность симптомов;
- способствовала ли травма головы появлению этих симптомов;
- и если так, то в какой степени (т.е. могли ли эти симптомы возникнуть без травмы?);
- каков прогноз?
Суд признает, что более уязвимый человек пострадает от травмы больше, чем человек крепкий.
Общепризнано, что повышенная раздражительность и агрессия, которые, в частности, отмечаются после травмы головы, могут привести к совершению преступления. Управление такими пациентами сопряжено с трудностями, и в таких случаях обычно необходимо сочетание когнитивного поведенческого подхода с соответствующей фармакотерапией. Поэтому высказывались мнения о том, что для лиц, страдающих от травм головы, а особенно для лиц с нейропсихиатрическими последствиями этих травм нужны специальные службы. В 1992 году Министерство здравоохранения в качестве пилотного проекта создало двенадцать таких служб сроком на пять лет. Вместе с тем их будущее вовсе не гарантировано, и деятельность этих служб будет анализироваться самым внимательным образом. Если бы у нас были более адекватные службы, то меньше лиц находилось бы в неподходящих для них условиях, в том числе в тюрьмах.
Основные причины головной боли
То, что у ребёнка постоянно болит голова, может быть вызвано перечисленными ниже факторами:
- Мигрень. Болевые ощущения нередко сопровождаются временным ухудшением слуха, потерей равновесия. При возникновении приступа мигрени зачастую возникает тошнота;
- Физическое или нервное переутомление. В педиатрии детская цефалгия, связанная с излишним напряжением, диагностируется достаточно часто;
- Повышение внутричерепного давления. Такое недомогание наблюдается при наличии опухоли головного мозга, менингита. Для устранения сильной головной боли при высоком внутричерепном давлении надо лечить основное заболевание;
- Ухудшение зрения. Чрезмерная зрительная нагрузка при интенсивной работе за ноутбуке – одна из причин цефалгии в детском возрасте. Дискомфорт возникает и при неправильном подборе очков. Болевой синдром наблюдается при глаукоме и других серьёзных патологиях.
Выделяют и другие причины боли у детей. Появление недомогания провоцируют и травмы опорно-двигательного аппарата. Что делать, если у ребенка болит голова при наличии соответствующих проблем? Нужно проконсультироваться с ортопедом. В отдельных случаях показано дополнительное обследование.
Голова может болеть и при неврозе. При появлении тревожности и подавленности показана консультация невропатолога.
Если у ребенка болит голова в области лба, это может свидетельствовать о наличии гайморита, фронтита, сотрясении головного мозга.
Возможные травмы
Несколько возможных травм могут возникнуть в результате падения, в том числе:
Сотрясение
Врач должен оценить травмы головы при сотрясении мозга.
Сотрясение представляет собой тип травмы головы, что обычно происходит, когда удар по голове заставляет мозг получать толчок внутри черепа. Трудно обнаружить сотрясение мозга у малыша, потому что они не могут описать свои симптомы.
Признаки сотрясения мозга у младенца включают:
- потеря сознания
- безутешный плач
- рвота
- избыточная сонливость
- длительные периоды тишины
- отказ от еды
- временная потеря недавно приобретенных навыков
- раздражительность
Повреждения мягких тканей.
Скальп — это кожа, покрывающая голову, и она содержит много мелких кровеносных сосудов. Даже незначительный разрез или травма могут обильно кровоточить, поэтому повреждение может выглядеть более серьезным, чем есть.
Иногда, внутренняя гематома под скальпом может привести к отеку на голове ребенка, что может длиться несколько дней.
Перелом черепа
Череп — это кость, которая окружает мозг. Возможен перелом черепа, при падении с высокого места.
Младенцы с переломом черепа могут иметь:
- вдавленная область на голове
- прозрачная жидкость, вытекающая из глаз или ушей
- синяки вокруг глаз или ушей
Немедленно отведите ребенка в отделение скорой помощи, если у него есть какие-либо из этих признаков.
Мозг — это тонкая структура, которая содержит много кровеносных сосудов, нервов и других внутренних тканей. Падение может повредить эти структуры, иногда сильно.
У родителей мощная интуиция
Если что-то кажется неправильным с ребенком, важно понять это, чтобы обратиться к врачу. Всегда лучше быть в безопасности и следить за тем, чтобы не было серьезных травм
Лекарственная форма препаратов
Лекарственное вещество представлено в разных формах. Путем изменения его формы фармацевты добиваются достижения максимального терапевтического эффекта.
| Форма лекарственного вещества | Достоинства |
| Свечи | В детской практике используются ректальные свечи, содержащие анальгезирующие, спазмолитические, жаропонижающие, противовоспалительные вещества. Достоинства:
Форма подходит для лечения младенцев. |
| Сироп | Сироп представляет собой жидкую лекарственную форму. Его плюсами являются следующие свойства:
|
| Таблетки | Таблетки могут применяться в детской практике лишь в том случае, если ребенок сможет их проглотить. Для детей старшего возраста является наиболее оптимальной формой применения препарата. |
Советы по вводу рыбы в прикорм
- Начинайте вводить рыбу в рацион ребенка с 0,5 ч. л., постепенно увеличивая порцию к году до 100 гр.
- Как и любой новый продукт, начинать вводить рыбу лучше с утра, чтобы в течение дня вы могли отследить реакцию малыша.
- Для детей на искусственном вскармливании первое знакомство с рыбными блюдами можно провести в 8 месяцев, для малышей на грудном вскармливании – 9-10 месяцев.
- Искусственникам предлагать рыбные блюда необходимо до смеси, а малышам на естественном вскармливании ВОЗ рекомендует давать рыбу после материнского молока. По большому счету, оба варианта имеют место быть, ведь каждый ребенок индивидуален.
- Не смешивайте в одно блюдо несколько сортов рыбы, если ранее не убедились в отсутствии аллергической реакции на каждый из них.
- Заменяйте рыбой мясные блюда 2-3 раза в неделю, предлагая ее на обед или ужин.
- Не жарьте рыбу для малыша (она и так достаточно жирная), лучше отварите или приготовьте на пару.
- Замороженную рыбу не нужно размораживать полностью, пусть она лишь немного подтает в воде.
- Опускать рыбу нужно обязательно в кипящую воду, так она сохранит максимум полезных свойств.
- Лучше если вы каждый раз будите предлагать малышу свежеприготовленное блюдо. Если нет такой возможности, хранить приготовленный продукт в холодильнике можно не более суток.
Ребёнок отказывается от рыбы
Не опускайте руки при первой же попытке. Предложите ему другой сорт рыбы или приготовьте ее в другом виде. Не хочет пюре – вероятно понравится супчик.
Ни в коем случае не настаивайте, попробуйте перенести срок введения рыбы на неделю-две или даже больше. Ведь вкусовые предпочтения детей часто меняются.
Если же процесс сильно затянулся, то важно понимать, чем заменить рыбу в рационе ребенка. Потребность в белках восполняется регулярным употреблением мяса и птицы, кальция и фосфора – яиц и сыра
Важные кислоты омега-3 и омега-6 можно получить из рыбьего жира, тыквенного и оливкового масла.
Когда следует подождать с прикормом
Иногда с вводом рыбы в рацион ребенка лучше повременить, если тому есть причины:
- аллергическая предрасположенность;
- сезонная аллергия;
- временная непереносимость;
- вирусные инфекции (вводить любой продукт можно, только когда ребенок здоров);
- запланированная вакцинация (неделя до и неделя после прививки).
Лекарства для подростков от головной боли
В каких случаях необходимо вызвать врача при головной боли у ребенка?
В некоторых случаях, когда домашнее лечение не оказывает никакого эффекта на ребенка, за помощью следует обратиться к профессиональному врачу:
- Если головные боли не уходят спустя 1-2 суток
- Если головные боли не становятся меньше, а наоборот, обретают интенсивность.
- Если к головным болям присоединяется повышенная температура
- Если с головной болью наблюдается тошнота и рвота
- Если головная боль появилась после ушиба головы
- Если головная боль спровоцирована вирусными и инфекционными заболеваниями.
- Если у ребенка отсутствует аппетит и нарушен стул
- Если на лекарство, которое вы давали ребенку, спровоцировало аллергию или отравление.
- Лекарство оказалось не действенным
Симптомы ротавирусной инфекции
Заболевание ротавирусом развивается остро, то есть симптомы появляются внезапно и быстро нарастают. От момента заражения до появления первых признаков кишечного гриппа обычно проходит от 14 часов до 4 дней. В 90% случаев все проявления болезни достигают своего пика в течение суток. Значительно реже ротавирусная инфекция протекает вяло, с постепенным нарастанием симптомов в течение 2-3 дней. Средняя продолжительность болезни 5-7 суток.
Симптомы типичной формы ротавирусного гастроэнтерита:
- повышение температуры обычно до 37-38оС;
- признаки интоксикации: слабость, общее недомогание, потеря аппетита, головные боли;
- рвота от 2-4 раз в сутки до 10-20 раз в тяжелых случаях, обычно появляется раньше поноса;
- понос (диарея) характеризуется появлением водянистого пенистого стула желтого цвета, частота опорожнения кишечника зависит от тяжести болезни;
- боли в верхней части живота умеренной интенсивности, иногда схваткообразные;
- урчание в кишечнике;
- появление признаков простуды — боль при глотании, насморк, кашель, покраснение горла — непостоянный признак, чаще встречается у детей.
Выраженность симптомов ротавирусной инфекции зависит от многих факторов: общего состояния организма, наличия сопутствующих болезней, напряженности иммунитета к ротавирусу.
Некоторые дети, а особенно взрослые, болеют кишечным гриппом в легкой форме, иногда болезнь проходит практически незаметно и не требует обращения к врачу. Реже люди становятся носителями вируса: сами не болеют, но постоянно выделяют вирус с испражнениями и могут быть источником заражения для окружающих.
Тяжелые формы болезни наблюдаются обычно у детей до 3 лет с иммунодефицитом или недостаточной массой тела, а также у пожилых людей с серьезными хроническими заболеваниями. По данным ВОЗ ротавирус ежегодно уносит жизни 1-3 млн детей.
Когда нужно немедленно записываться на консультацию к врачу
Как можно скорее попасть на прием к неврологу необходимо,
если у ребенка наблюдаются:
- часто повторяющие приступы головной боли и/или головокружения;
- головокружения длительностью более 20 минут или потеря сознания;
- ухудшение зрения;
- непроизвольные быстрые движения глаз во время приступа;
- звон в ушах.
Но в силу возраста ребенок не всегда может пожаловаться на
самочувствие или описать характер тревожащих его симптомов. Сложнее всего
понять, что тревожит малыша до 3 лет. В таких ситуациях записаться к врачу
следует при:
- возникновении изменений в поведении, повышенной
утомляемости, потере интереса к подвижным играм; - частом беспокойстве, плаче;
- сонливости, нежелании ребенка просыпаться.
Заподозрить наличие головокружения можно по тому, что
ребенок начинает чаще падать. Хотя для детей раннего возраста падения не
являются редкостью, тем не менее если малыш внезапно падает на ровном месте, непроизвольно
пытается удержаться за стену или подходящий предмет следует попросить его
постараться пройти по ровной линии. Если ребенку это удается с трудом или вовсе
не удается, консультация невролога обязательна.
При головной боли дети раннего возраста могут хвататься за
голову и кричать или плакать. При длительных приступах это может сопровождаться
тошнотой, рвотой, слабостью и бледностью кожи.
Обзор
Ротавирусная инфекция (ротавирусный гастроэнтерит, кишечный грипп) — это кишечная инфекция, протекающая с температурой, рвотой, поносом и иногда сопровождающаяся симптомами простуды.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
Основные причины головной боли у детей
Первопричин состояния у детей несколько, они могут быть опасными или спровоцированы некоторыми факторами.
К примеру, головная боль напряжения может появиться у ребенка в результате длительного времяпровождения в неудобной позе за партой или из-за психоэмоционального перенапряжения.
Данный вид цефалгии не считается опасным и в основном легко устраняется исключением из жизни провоцирующих факторов. Немного тяжелее будет избавляться от хронической ГБН. Приступ также может быть спровоцирован:
- зрительными нарушениями;
- неправильной осанкой;
- нарушением психики и прочим.
Ребенок может столкнуться с иррадиирущей болью, когда она возникает в горле, при гайморите или отите, а отражается в голове. К более серьезным причинам относят мигрень и увеличение давления внутри черепа, которое может быть спровоцировано гидроцефалией, менингитом и опухолью.
Методы обследования
Своевременная диагностика – это первый шаг к успешному лечению заболеваний, которые сопровождаются тошнотой, диареей, головной болью. На первом этапе нужно дифференцировать инфекционные болезни, изолировать пациента в стационаре по необходимости. Далее назначаются дополнительные методики, благодаря которым можно определить точную причину плохого самочувствия. К ним относятся:
- бактериальный посев биологического материала для точного определения возбудителей инфекционных болезней;
- УЗИ желудка и кишечника – основной метод обнаружения воспалительных процессов в этих органах;
- эндоскопическое обследование слизистой оболочки желудочно-кишечного тракта;
- КТ, МРТ головного мозга – назначаются при подозрении на различные нарушения работы центральной нервной системы.
В Клиническом Институте Мозга схема диагностики подбирается индивидуально. Она будет включать только те методики, которые необходимы для понимания общей картины болезни.
Особенности головной боли при мигрени
Где болит и как отличить
Чаще приступ мигрени начинается утром или ночью, но может появиться в любое другое время. У человека начинает мучительно болеть левая или правая половина (реже – вся голова), в височной или глазной области. Боль сначала пульсирующая, затем – сдавливающая либо распирающая.
Она усиливается от внешних раздражителей – громких звуков, резких запахов, яркого света. Часто сопровождается слезотечением из одного глаза. На стороне боли глазная щель сужается, иногда заметна пульсация височной артерии.
Характерные для мигрени зрительные аномалии – светящиеся круги, двоящиеся очертания окружающих предметов. Иногда поле зрения как-бы выпадает. Приступ часто заканчивается долгим тяжелым сном. У женщин и мужчин заболевание проявляется одинаково.
Профилактика ротавирусной инфекции
Основная роль в профилактике ротавирусной инфекции принадлежит правилам гигиены. Учитывая способы распространения и передачи вируса необходимо тщательно мыть руки после посещения туалета, прогулки на улице, перед едой.
Важно следить за чистотой детских игрушек, посуды, пустышек и других предметов, которые ребенок может попробовать на вкус. В разгар сезонных вспышек инфекций по возможности не берите с собой детей до 3 лет, когда посещаете места большого скопления людей
Путешествуя за границей, не пейте сырую и бутилированную воду сомнительного происхождения. Не употребляйте напитки со льдом. Тщательно мойте фрукты и овощи.
Если в доме есть больной ротавирусом важно обеспечить правила карантина, так как в первые дни болезни человек очень заразен. У заболевшего должно быть отдельное помещение, личные средства гигиены (полотенце, зубная щетка) и собственная столовая посуда
В комнате, где находится больной нужно ежедневно проводить влажную уборку, проветривать. Тару, в которую собираются выделения больного, необходимо тщательно промывать горячей водой с мылом.
Для детей разработаны меры специфической профилактики ротавирусного гастроэнтерита — вакцинация. В России зарегистрирована вакцина Ротатек. Это препарат, содержащий живые ослабленные ротавирусы пяти наиболее распространенных типов. Вакцину применяют только у детей, рекомендованный период вакцинации от 1,5 до 8 месяцев. Вакцинация старших детей и взрослых считается нецелесообразной, так как с возрастом человек инфицируется этими типами вируса естественным путем и восприимчивость к ротавирусной инфекции снижается.
Вакцина закапывается в рот малышу в 6 недель, затем троекратно с интервалом в 10-14 недель вакцинацию повторяют. Сейчас прививка от ротавирусного гастроэнетрита введена в Национальный календарь профилактических прививок по эпидемическим показаниям. То есть её можно сделать бесплатно при высоком риске заражения. По желанию прививку можно сделать за свой счет в любое время.
Что делать вначале
Если ребенок падает с кровати, важно сохранять спокойствие. Пока у ребёнка не закрылись роднички (большой на середине темени и малый на затылке), они, в случае удара защитят малыша от перелома черепных костей
Когда ребенок или малыш падает с кровати, важно оставаться спокойным и быстро оценить ситуацию. Немедленно позвоните в скорую помощь, не трогая ребенка, если:
Немедленно позвоните в скорую помощь, не трогая ребенка, если:
- Он потерял сознание
- Ребёнок неподвижен (до падения он был активен, возможно, ползал и переворачивался, после падения лежит без движения).
- Появились судороги (ручки и ножки ребёнка непроизвольно подергиваются, дрожат веки).
- Нарушилась координация. Этот симптом можно проследить у ребёнка, который уже умеет сидеть и производить действия с игрушками. Например, он до падения умело складывал предметы в какую-либо емкость, но после падения не может стоять или спотыкается через каждые 2-3 шага.
- Рвота
- Внезапная выраженная вялость и сонливость ребёнка.
- Сильный плач
- Кровь из носа (это может быть довольно опасное состояние, которое говорит о серьезной травме черепных костей. Кровянистые или, наоборот прозрачные выделения могут появиться из ушей).
Перемещение ребенка с травмой головы или позвоночника может вызвать серьезные осложнения
Однако, если ребенок находится в месте, где существует опасность получения дальнейших травм, его можно осторожно переместить в более безопасное место
Если ребенка рвет или у него приступ, осторожно поверните его на бок. Удостоверьтесь, чтобы шея ребенка была прямая, пока вы переворачиваете
Осторожно проверьте его, обращая пристальное внимание на его голову, на удары, ушибы или другие травмы. Проверьте остальную часть тела ребенка, включая руки, ноги, грудь и спину. Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае
К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача
Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае. К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача.
Если ребенок не показывает никаких видимых признаков травмы, наблюдайте за ним в течение короткого времени, чтобы убедиться, что ничего не меняется.
Чем вызывается рвота у грудничка?
Рвота у грудничка может быть связана с разными причинами. Часто повышенная температура вызывает тошноту, а затем и рвоту. Безусловно, такой рвотный рефлекс является следствием основного заболевания, но считается самостоятельной болезнью.
Также рвота у грудничка может быть однократной, хотя и обильной. Если ребенок после того, как рвота закончилась, чувствует себя хорошо, то скорее всего это был рефлекторный случай, возможно от переедания. То есть, по сути, было обильное срыгивание. Если же малыш беспокойный, плаксивый или наоборот затихает, становится вялым, нужно обратиться за медицинской помощью
Следует обратить внимание, что частая рвота, которая повторяется регулярно в первый месяц жизни новорожденного – это тревожный сигнал, свидетельствующий о нарушениях в работе пищеварительной системы. Состояние ребенка должно постоянно контролироваться врачом, порой такого малыша помещают в стационар
Рвота у грудничка может быть связана с рефлекторным удалением лекарственного вещества. Если ребенок по каким-то причинам принимает медикаменты, особенно горького вкуса, у него возникает естественное желание, безусловно, неосознанное, удалить горечь из организма. Поскольку рефлексы малышей работают хорошо и активно, рвота – это единственный способ избавиться от неприятного раздражающего фактора.
Кроме того перекармливание, как материнским молоком, так и смесями, является частой причиной рвотного рефлекса у ребенка. Эту причину нужно отследить с помощью дневника питания малыша, и устранить при первой же возможности.
Кроме вышеперечисленных, причиной рвоты может стать смена рациона питания. Это может быть замена смеси, смена рациона питания матери при условии грудного вскармливания
Следует обратить внимание на состав и сроки годности молочных смесей при искусственном вскармливании. Когда ребенок начинает получать прикорм, нововведения также могут сопровождаться рвотным рефлексом
Рвота у грудничка в таких ситуация объясняется воспалительным процессом слизистой оболочки пищеварительного тракта. Так желудочно-кишечная система реагирует на непривычнее для нее вещества. Эту причину мать может устранить самостоятельно, отрегулировав порции прикорма — они должны быть очень небольшими и увеличиваться постепенно.
Более серьезными причинами являются функциональные расстройства системы пищеварения, которые имеются в организме, независимо от приема пищи. Речь идет о гастрите и других воспалительных процессах ЖКТ. В этих случаях рвота у грудничка сопровождается расстройством стула, такие симптомы требуют обращения за медицинской помощью.
К счастью, редко, но все же случаются отравления, когда малыш получает несвежие продукты или недостаточно обработанные в гигиеническом смысле. Общее расстройство пищеварения является защитной функцией маленького организма, который с помощью рвоты и жидкого стула стремится очиститься от токсинов.
Более серьезные патологии, при которых возможна рвота у грудничка, как правило, выясняются внимательным, грамотным педиатром, который сделает все, чтобы не допустить обострения заболевания.
Рвота у грудничка, конечно, явление неприятное и порой тревожное. Однако, при соблюдении правил питания, санитарно-гигиенических норм, регулярном посещении или осмотре педиатра, такое проявления рефлекторной системы организма ребенка является всего лишь временным.
Квалификация
В 2012 году окончила ДонНМУ им.Горького по специальности «Стоматология».
С 2007-2011 года посещает кружок по специальности «Хирургия» на базе кафедры «Оперативная хирургия» ДонНМУ.
Клиническая Ординатура по специальности «Хирургия» на базе ФГБУ им. Бурназяна по специальности «Стоматология хирургическая».
В 2018 году курс профессиональной переподготовки на базе Учебного Центра Дополнительного профессионального образования «Образовательный стандарт» по специальности «Организация здравоохранения и общественное здоровье».
Соискатель ученой степени кандидата медицинских наук.
Дипломированный специалист, постоянный участник международных и российских тематических профессиональных семинаров, форумов, конгрессов по вопросам эстетической медицины.
МРТ сосудов головного мозга — показания и противопоказания
МРТ сосудов головы, 3D-модель
Сканирование проводят по рекомендации доктора. Результаты исследования могут потребоваться для составления полной клинической картины уже диагностированного заболевания, изучения последствий травмы, выявления причин хронического плохого самочувствия, подтверждения подозрений врача.
МРТ сосудов головного мозга нужно сделать, если у человека есть жалобы на:
- повторяющиеся обмороки;
- прогрессирующее ухудшение зрения или слуха;
- постоянные головокружения;
- головные боли невыясненного генеза;
- шум, особенно пульсирующий, в ушах или в голове (звон, свист, писк);
- судороги;
- нарушения чувствительности и движений в конечностях, туловище, лице;
- расстройства сна (бессонница, проблемы с засыпанием, ночные пробуждения);
- частые носовые кровотечения;
- нарушения памяти;
- потери равновесия, нескоординированность движений;
- остро возникший экзофтальм (выпячивание глазного яблока);
- признаки внутричерепной гипертензии.
Обследование может потребоваться на этапе планирования операции, после хирургического вмешательства, для наблюдения за болезнью в динамике (опухоли, атеросклероз, тромбоз и пр.), а также для контроля эффективности назначенной терапии. Обычно процедуру проходят в плановом порядке.
Противопоказаниями для МРТ сосудов головного мозга является наличие у пациента металлических имплантатов (кардиостимулятора, кровоостанавливающих клипс, протезов и пр.). Если в исследуемой области есть инородные тела из титана (пластина, зубные протезы), необходимо предоставить документ, который подтверждает материал. Соответствующую выписку можно получить в клинике, где проводили операцию.
На результаты сканирования могут негативно повлиять брекет-системы, устройства для коррекции слуха. О них необходимо уведомить рентген-техника перед процедурой.
Следующие состояния считают относительными противопоказаниями:
- первый триместр беременности;
- вес более 120 кг;
- боязнь замкнутого пространства;
- неврологические расстройства, сопровождающиеся неконтролируемыми движениями тела;
- выраженный болевой синдром.
При наличии клаустрофобии или избыточного веса (если масса тела пациента превышает грузоподъемность транспортера томографа) можно выполнить исследование на устройстве открытого типа, однако такие аппараты обладают меньшей точностью (по сравнению с контурными).
При остром болевом синдроме, гиперкинезах (когда человек не может контролировать движения) предлагают пройти диагностику в условиях больницы под седацией.
Необходимо учитывать, как проводится МРТ сосудов головного мозга: с выполнением контрастирования количество противопоказаний не увеличивается, за исключением женщин в период вынашивания ребенка. Последней категории пациентов нельзя использовать даже безопасные препараты на основе хелатов гадолиния. Обычно индикаторы хорошо переносятся, но для уменьшения вегетативных реакций пациенту нужен легкий прием пищи за 45 минут до сканирования.




