Зубной налет — симптомы и лечение
Содержание:
Почему зуб чернеет?
Зуб может изменить цвет на красный, черный, коричневый или прозрачный. Изменение бывает поверхностным или внутренним, расположенным в глубоких частях тканей.
Причины поверхностной пигментации эмали
Поверхность зуба окрашивается, когда человек употребляет напитки и продукты с природными или искусственными красителями. Например, кофеин способствует появлению коричневых пятен, а цветные добавки газированной воды меняют цвет пломб.
Табак также окрашивает зубы. Из-за него появляется стойкий желто-коричневый налет, который особенно заметен на стенках резцов, клыков и моляров со стороны языка.
Изменить оттенок эмали могут и микрочастицы тяжелых металлов: свинца, ртути или меди. Если человек взаимодействует с ними на работе, это отразится на белизне улыбки.
Факторы внутреннего потемнения зубов
Чаще всего зуб чернеет, потому что врач при его лечении использовал некачественные материалы. Стоматолог может поставить пломбу, в состав которой входит олово, или нарушить условия хранения лекарств. Это приводит к тому, что зуб становится черным.

Но есть и другие причины, из-за которых зубная поверхность меняет оттенок:
- При некрозе пульпы или нерва пигменты крови окрашивают прилегающие ткани.
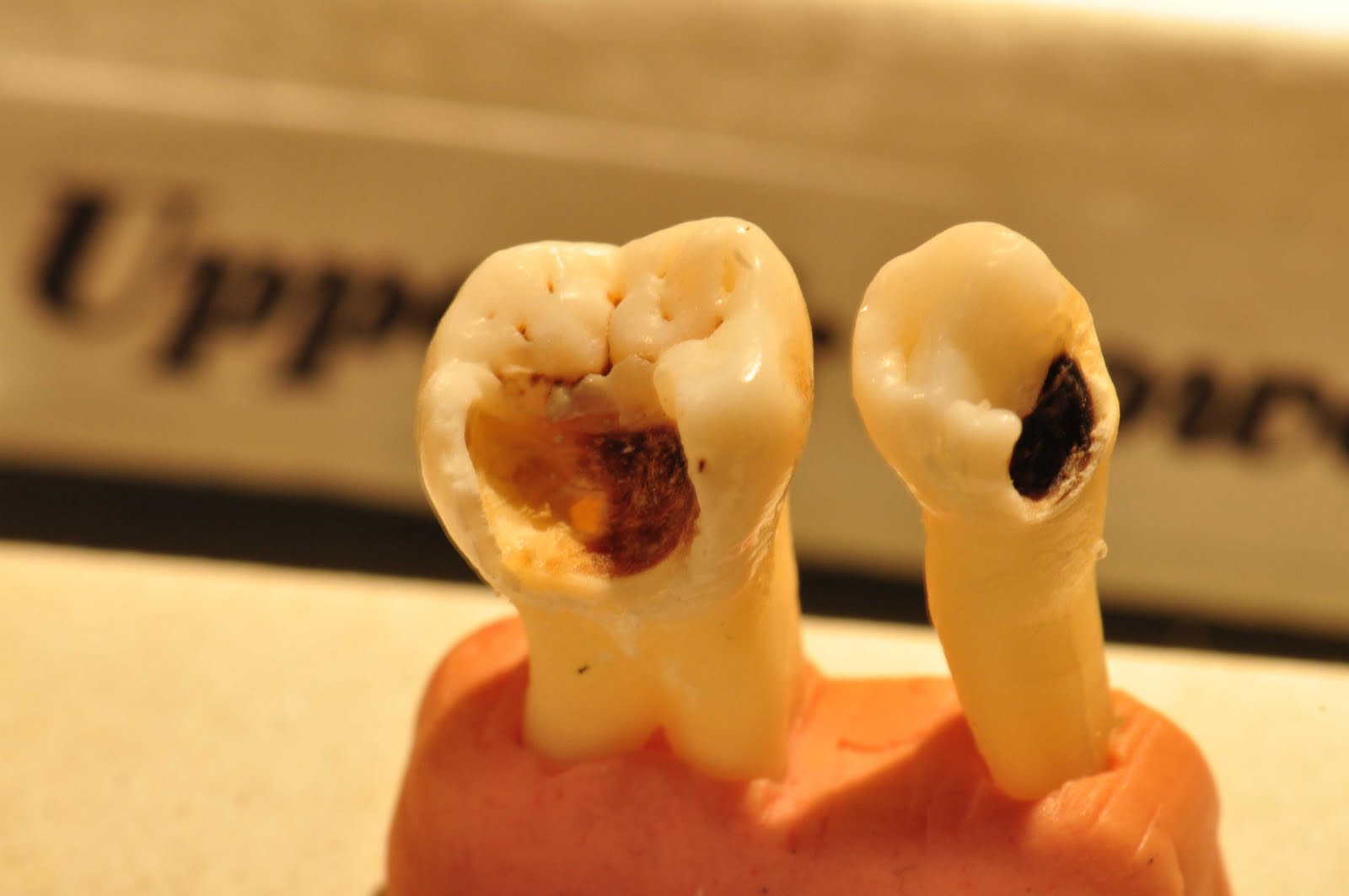
- На начальном этапе кариеса возникают темные пятнышки на эмали. Если их не лечить, дентин разрушается и под ним образуется темная кариозная полость.
- Если с младенчества употреблять перенасыщенную фтором воду, развивается эндемический флюороз. Заболевание проявляется в том, что на эмали возникают меловидные пятна с желто-коричневыми прожилками.
- Когда мать во время беременности принимает антибиотики с высоким содержанием тетрациклина. Особенно чувствительна к окрашиванию зубная эмаль в процессе своего формирования — в период со второго триместра до 8 лет. Особенность «тетрациклиновых» зубов в том, что пигментация усиливается под воздействием солнечного света. Резцы становятся коричневыми или почти черными.
- Большая группа причин — врожденные некариозные повреждения. К ним относятся различные патологии твердых тканей — эмали, дентина и цемента. Дефекты проявляются не только в чернеющей поверхности зуба, но и в деформации его строения, формы и размера.
- У детей черные зубы появляются из-за дисбактериоза кишечника или неправильного питания. Темные пятна проходят сами, когда микрофлора нормализуется. Но лучше проконсультироваться со стоматологом, чтобы удостоверится, что потемнение молочных не скажется на формировании постоянных.
- Дисколорит развивается с возрастом. После 30 лет эмаль постепенно стирается. В ней уменьшается количество органических соединений, и повышается число неорганических веществ. Она становится более проницаема для ионов и ферментов, которые меняют ее оттенок.
Периодически осматривайте улыбку. Если зубы изменили тон сверху, будто на эмали появилась тонкая пленка, это может быть налет, который легко убрать при чистке. Если изнутри и от корней, значит, началось внутреннее разрушение тканей и пора записаться на консультацию терапевта.
Почему возникает пришеечный кариес
Главная причина любого вида кариеса — поражение эмали кариесогенными микроорганизмами из группы стрептококков. Они обитают в ротовой полости почти всех людей. При определенных условиях микробы начинают активно размножаться и выделять кислоты, которые разъедают эмаль, вымывая из нее минералы. Деминерализация эмалевой поверхности становится причиной обнажения твердых тканей зуба. Бактерии проникают в микротрещины дентина и образуют кариозную полость. Из-за отсутствия лечения она распространяется и приводит к постепенному разрушению зуба.
Однако одних микробов для развития кариеса недостаточно. Они опасны только при наличии других факторов возникновения кариозного поражения. В их числе:
- Недостаточная гигиена полости рта. Если чистить зубы дважды в день, использовать для чистки зубные нити и ирригаторы, то риск появления кариеса достаточно низкий. В противном случае в межзубных пространствах и десневых карманах будут накапливаться отложения и остатки пищи. Они являются благоприятной средой для распространения микробов.
- Неправильное питание. Кариесогенные бактерии питаются углеводами. Сразу после употребления сладкой пищи, в которой много быстрых углеводов, начинается активное размножение микробов. Этот процесс сопровождается кисловатым привкусом во рту. Чем больше человек ест сладостей, тем чаще у него развивается кариес.
- Никотиновая зависимость. Курение способствует образованию на эмали налета. Со временем она минерализуется и отвердевает, приводя к формированию зубного камень, в котором находится много бактерий. Они могут оказаться и под налетом, в результате чего кариес начинает развиваться между эмалью и зубным камнем.
- Нарушения работы слюнных желез. Слюна не только вымывает остатки пищи и микробы из ротовой полости, но и нейтрализует продукты жизнедеятельности кариесогенных бактерий. Некоторые заболевания сопровождаются недостаточной выработкой слюны, что может стать фактором развития кариеса.
- Стираемость эмали. Эмалевая поверхность защищает твердые ткани зуба от внешних факторов. У некоторых людей эмаль очень тонкая и имеет склонность к истиранию, в результате чего кариес возникает чаще.
Это основные факторы развития кариеса. Но существует и множество других причин, в числе которых — слабый иммунитет, механические травмы зубов, гормональные сбои, эндокринные патологии и пр. Если не устранить их, болезнь будет периодически рецидивировать.
Причины кариеса у детей
Причины появления и развития кариеса у ребенка могут быть следующими:
Неудовлетворительная гигиена полости рта – малыш может просто не уметь правильно чистить зубы, если его своевременно не научить. Некоторые дети не любят вкус пасты и плохо вычищают остатки пищи, которые создают патогенную микрофлору.
Неудовлетворительная гигиена является одной из причин кариеса
- Генетические факторы – научно доказано, что если хотя бы у одного из родителей есть предрасположенность к любым стоматологическим проблемам, то в большинстве случаев они передаются ребенку в той или иной форме.
- Родовые травмы и негативное течение беременности – если будущая роженица болела серьезными инфекционными недугами, последствия всегда накладываются на плод. Сюда же относится образ жизни – курение, алкоголь и другие вредные привычки.
- Неправильный рацион – шоколад и прочие сладости, хоть и влияют на зубную эмаль, но не являются первопричиной кариеса. Дефицит кальция, фтора и витаминов, поступающих с продуктами – основной фактор разрушения зубов.
- Вредные детские привычки – засыпание с пальцем во рту и т.д.
Засыпание с пальцем во рту
- Желудочно-кишечные заболевания – гастриты, колики и хронические расстройства кишечника изменяют состав слюны, а она в свою очередь пагубно влияет на молочные зубки. Если затягивать с лечением, поход к стоматологу неизбежен.
- Любые инфекции, попавшие с грязными предметами – дети часто тянут пальцы и посторонние предметы в рот, особенно, в период прорезывания. На фоне ослабленного иммунитета это часто становится причиной кариозного поражения.
Интересный факт
Кариес у детей, согласно официальным исследованиям, встречается в 80% случаев и выше. Долгое время болезнь связывали с уровнем благосостояния конкретных регионов, но сейчас доказано, что даже в развитых странах серьезные проблемы с зубами в детском возрасте встречаются ничуть не реже, чем в бедных государствах юго-восточной Азии.
Что делать с почерневшими зубами?
Если обнаружили темные участки, не затягивайте с визитом в клинику. Своевременный осмотр позволит выявить и устранить причину. Если диагностирован кариес, то, при правильном и качественном лечении, можно спасти даже начавший разрушаться зуб и вернуть ему естественный тон.
Когда эмаль изменила цвет из-за курения или избытка фтора, запишитесь на отбеливание. Процедуру проводят ультразвуком, лазером или содоструйным аппаратом. Выбор технологии зависит от стадии образования налета. Например, лазерным отбеливанием можно удалить даже застарелые отложения, а содоструйным устройством — только свежие. Гигиенист также порекомендует правильную пасту без фторсодержащих компонентов.
В случае, когда отбеливание оказывается неэффективным, применяют ламинирование. Стоматолог не устраняет пигментацию, а покрывает каждый зуб, который виден при улыбке, пластиной толщиной 0,05 мм. Она фиксируется специальным клеящим составом и по цвету соответствует естественному оттенку.
Можно в домашних условиях отбелить черные зубы, не прибегая к профессиональной помощи. Для этого используют каппы, которые заполнены гелем с перекисью карбамида. Но результат вы увидите не ранее чем через 3-6 недель.
Обязательно приходите на профилактический осмотр и приводите ребенка. Следите за тем, как тщательно ребенок проводит гигиену полости рта и как он питается. Осматривайте его и свои зубы. Если обнаружили на них черные точки или полоски, не пытайтесь их устранить самостоятельно. Только врач выявит причину и, при необходимости, назначит терапию.
Полезные разделы по теме
Посмотрите эти разделы, они могут помочь решить проблему с почерневшими зубами:
- Профессиональная чистка зубов
- Фторирование эмали
- Лечение пульпита
- Лечение кариеса
Эксперт-редактор:
Штатный копирайтер портала Stom-Firms.ru
Автор, специализирующийся на медицинских текстах
Симптомы кариеса корня зуба
Обычный кариес проходит четыре стадии развития: начальную, поверхностную, среднюю и глубокую. Первые признаки человек замечает уже на втором этапе болезни, когда появляется повышенная чувствительность эмали после употребления сладкой пищи. Однако кариес корней зубов протекает в скрытой форме. Симптомы появляются только тогда, когда поражение достигает больших размеров и оголяется зубной нерв. Кариозная полость становится настолько обширной, что ее становится видно невооруженным глазом. Она локализуется возле десны и под ней.
На этом этапе беспокоит множество симптомов:
- Острая боль при попадании на нерв холодной, горячей, сладкой или кислой еды.
- Сильные болевые ощущения при воздействии на зуб химическими раздражителями: ополаскивателями, медикаментами, зубными пастами.
- Сверхчувствительность десен. Дискомфорт во время пережевывания пищи, кровоточивость.
- Смещение зуба в сторону, расшатывание, особенно после еды.
- Воспаление близлежащих мягкий тканей, появляется темный налет на нижней части зубного ряда.
- Неприятный запах изо рта, который почти невозможно устранить с помощью паст, ополаскивателей и жвачки с освежающим эффектом.
Сначала болевые ощущения беспокоят только во время еды, однако по мере развития патологии боль становится постоянной. Устранить ее не помогают даже сильные анальгетики.
Как лечить потемнение зуба
Исправить потемнение эмали удается далеко не всегда. Проще всего это сделать, когда причиной становится неправильная гигиена полости рта или курение.
Все что нужно в таком случае – провести профессиональную чистку.
Есть также несколько других средств:
Лечение кариеса. В этом случае все работы стандартные – стоматолог удаляет поврежденную ткань, затем пломбирует участок.
Серебрение. Проводится при флюорозе. В ряде случае помогает сделать эмаль светлее.
Установка винира. Этот метод относится скорее к маскировочным, чем лечебным
Важно понимать, что иногда эмаль так и остается в измененном состоянии. В таком случае остается только установить на нее накладку из композитного материала или керамики.
Окончательное решение принимает врач после осмотра и сбора анамнеза. На пациента во время лечения тоже ложится серьезная ответственность.
Иногда требуется поменять рацион, в других случаях – сменить принимаемые препараты или улучшить гигиену полости рта.
Как предотвратить появление черных зубов?
Купите стоматологическое зеркало и регулярно проверяйте зубы. Это позволит вам самостоятельно выявить некоторые проблемы, которые могут возникнуть. Насколько удобно использовать зеркало для просмотра зубов? Лучше всего делать это перед большим зеркалом с помощью фонарика. Изображение из маленького стоматологического зеркала должно отражаться в большом. Тогда мы все ясно увидим.
Регулярные осмотры: во время осмотров стоматолог внимательно осматривает все зубы. Используя хорошее освещение и время увеличения, он может выявить заболевание зубов на ранней стадии. Речь идет как о некрозе, так и об обыкновенной полости. Это излечит проблему до того, как зуб станет черным.
Стадии развития гниения
Не бывает острой формы кариеса, поэтому маленькие изменения трудно заметить, они накапливаются — и вот уже человек не может улыбаться, от зубов остаются одни пеньки
Поэтому важно проходить профилактические осмотры регулярно. Стоматолог может выявить проблему на начальном этапе и легко устранит ее
- Гниение начинается с стадии пятна. Цвет части поверхности меняется. Начинается деминерализация эмали. На этом этапе лечение проводится быстро и легко.
- Поверхностный процесс
Деминерализация нарастает, но болевой синдром еще не проявляется. Зуб может реагировать на сладкое, кислое, холодное, горячее. - Средняя стадия
Поражение достигает эмалево-дентинного соединения. Периодически возникают болевые ощущения. Затронуты участки больших размеров. - Глубокое поражение
Процесс гниения затрагивает дентин, окружающий пульпу. Если такой процесс оставить без внимания — разовьется пульпит. И это далеко не единственная проблема.
Причины возникновения черного зубного налета
- Главная причина черного зубного налета – это курение и частое употребление кофе. Когда у основания зубов скапливается налет, красящие вещества очень быстро в него проникают. Со временем, когда эта липкая масса затвердевает, она темнеет и крепко прирастает к эмали, превращаясь в зубной камень;
- Иногда черный зубной налет бывает вызван длительным приемом антибиотиков;
- Заболевания селезенки и печени, воспаления внутренних органов, вирусные инфекции и дискинезия желчевыводящих путей также могут стать причиной появления черного налета на внутренней и внешней стороне зубов;
- Черный налет на зубах характерен для работников металлургических предприятий, металлообрабатывающих цехов и т.п. На таких предприятиях в воздухе постоянно находится конденсат из частичек тяжелых металлов. Эти частички при вдыхании оседают не только на внутренних органах, но и на зубах, окрашивая обычный налет;
- Если черный налет появляется у детей, то это признак дисбактериоза. Обычно у малышей до трех лет он исчезает сам, в процессе формирования микрофлоры кишечника, либо устраняется вместе с выпадением молочных зубов в более позднем возрасте;
- Самая страшная причина черного налета на зубах – это наркомания, однако речь тут скорее идет о полном разрушении всех органов, в том числе и зубов.
Почему темнеет депульпированный (мертвый) зуб
Пульпа – это соединительная ткань с большим количеством нервных окончаний, кровеносных и лимфатических сосудов. С ее помощью зуб получает питание, имеет возможность самовосстанавливаться и бороться с инфекцией. Однако если его лишить пульпы, он перестанет получать питание, станет слабым, потемнеет (т.к. нет питания) и в итоге раскрошится. Такие единицы стоматологи называют мертвыми.
Депульпирование (удаление пульпы) – необходимая процедура прочистки корневых каналов при пульпите. Однако бывает, что пульпа погибает без влияния извне – при различных бактериальных поражениях, которые вовремя не подверглись лечению. Таким образом, она не просто перестает питать зуб, но и становится очагом инфекции, которая может поразить не только ткани коронки, но и десны и даже челюстную костью.
Важно! Срок службы депульпированной единицы может варьироваться от 3-5 лет до 10-15 лет – все зависит от профессионализма врача, который удаляет нерв. Если каналы прочищены хорошо и правильно запломбированы, это увеличивает срок службы зуба
Однако если в каналах остались частички соединительной ткани или при пломбировании образовались пустоты, то велика вероятность развития в них инфекции и, как следствие, разрушение коронки.
Кроме этого, измениться цвет может из-за неправильно подобранной пасты для герметизации корня. Очень часто после пломбирования такой зуб становится серым или немного желтоватым, иногда багровым – в зависимости от цвета пасты.
Как возникают бородавки?
Итак, что же такого не просто неприятного, а откровенно опасного в возникновении бородавки на теле человека. Суть в причине этого кожного дефекта. Ему свойственна вирусная природа, а точнее, бородавка возникает вследствие поражения организма вирусом папилломы человека. Это самый распространенный возбудитель бородавок, из-за которого они возникают и на конечностях, на открытых участках кожи, и на лице, и на половых органах. Это весьма агрессивный и трудно контролируемый вирус. Кроме него, бородавки на руках, например, могут возникать вследствие самых разнообразных инфекционных поражений и сбоя иммунитета, конечно же.
Обезопасить себя от ВПЧ весьма сложно. Поскольку его относят и к числу передающих половым путем инфекций, то, конечно же, барьерная контрацепция как вариант. Но как обезопасить себя от других менее агрессивных, но все так же вызывающих бородавки вирусов? Маленькие дети, лица с ослабленным иммунитетом, престарелые рискуют подцепить бородавку при таких обстоятельствах:
- при непосредственном контакте с источником вируса, при этом у человека, например, видимых бородавок в данный момент может и не наблюдаться;
- в местах общего пользования с повышенной влажностью – бассейны, бани, гораздо реже открытые водоемы, например, болота;
- использование чужих предметов личной гигиены – полотенца, расчески, мочалки, посуды;
- негигиеническое выполнение маникюра и педикюра,
- несоблюдение личной гигиены.
Таким образом, передаются обычные бородавки. Папилломы же развиваются в интимных зонах, а риск прямо пропорционален количеству незащищенных половых контактов. Примечательно, что не всегда удается в точности определить, откуда в вашем организме вирус. Однако, если исключать или минимизировать выше перечисленные неблагоприятные обстоятельства, а вместе с тем укреплять иммунитет, то риск возыметь бородавки минимален.
Что касается роли иммунитета в возникновении бородавок. Здесь все просто. Человек с хорошим иммунитетом либо устоит перед атакой вируса, либо останется его носителем, но сами бородавки проявляться не станут (не самое благоприятное развитие событий). Стоит же иммунитету осуществить сбой, как вирус обретает силы и сообщает о себе новообразованием на поверхности кожи. На любых открытых участках кожи, а в особо сложных случаях и в интимных участках нашего тела.
Например, бородавка на лице с большим риском может возникнуть:
- у беременных женщин,
- у диабетиков,
- при несоблюдении гигиены,
- при использовании гигиенических принадлежностей других людей (в т.ч. общий брусок мыла в общественных туалетах),
- при повреждениях поверхности кожи.
Бородавки на руках скорее возникнут у тех, кто подвергает руки частым раздражениям и микротравмам. Это отличная среда для вирусной атаки, да и на иммунитете сказывается. Работа на холоде, во влажной среде, с вредными веществами – все это факторы риска
Бородавка на ступне рискует развиться из-за той же влажности и инфекции на полу/земле, а также при ношении тесной обуви, наличии грибковых заболеваний, несоблюдении гигиены ступней.
Юношеские бородавки отличаются плоской поверхностью, едва заметной выпуклостью. Они мягкие, по цвету почти не отличаются от кожи, с гладкой поверхностью. Появляются они чаще всего у детей, девушек и молодых женщин. Спустя несколько месяцев, а иногда и лет проходят самостоятельно.
Лечение дома и народными средствами
Последствия начальных стадий пришеечного кариеса можно вылечить самостоятельно в домашних условиях, используя один из специализированных препаратов:
- «Bio Repair» – так называемая жидкая эмаль в виде пасты, которую нужно наносить на поверхность зубов 1-2 раза в день, и смывать через 15-20 минут.
- «Stomysence Vernicette» – лак с аналогичными свойствами. Наносится на ночь, либо перед выходом на улицу после утренней гигиены.
- «Mi Paste Plus» – стоматологический крем, обогащенный фтором и кальцием.
- «Tooth Mousse» – аналогичный реминерализующий крем.
Bio Repair
Все указанные препараты должны использоваться в соответствии с дозировкой. Средний срок лечения дома – 3-4 месяца, на протяжении которых нужно минимум раз в две недели посещать кабинет стоматолога для контроля.
Если требуется срочная доврачебная помощь, например, ночью, можно воспользоваться одним из проверенных народных средств:
Отвар шалфея – 2 столовые ложки на стакан кипятка, дать настояться и остудить до комнатной температуры. Использовать для полосканий не чаще 3-4 раз в день. Отвар мелиссы – аналогичное количество травы на 150 мл воды. Настаивается она дольше – до полутора часов, но зато можно пользоваться без ограничений, после каждого приема пищи или перекуса. Настойка прополиса – чайная ложка на стакан воды – обладает хорошим обезболивающим эффектом
Следует применять с осторожностью – передозировка вызывает повышенную чувствительность эмали. Компресс из камфорного масла – одновременно и обезболит, и выступит в качестве антисептика
Держать не дольше 10 минут, чтобы не вызвать ожог слизистой оболочки.
Перечисленные народные методы лучше обговорить с практикующим врачом – многие травы имеют такие же противопоказания, как и препараты, часто вызывают аллергию и непредсказуемые последствия. После снятия сильной боли таким способом нужно немедленно отправиться в клинику, чтобы пройти официальное обследование.
Отвар шалфея
Коричневый зубной налет
Коричневый зубной налет особенно часто встречается у пациентов, злоупотребляющих курением, а также потребляющих большое количество крепкого чая и кофе. Красящие ингредиенты в напитках и смолы в сигаретах способствуют формированию специфической пленки, практически не поддающейся удалению посредством гигиенических процедур на дому.
Сбои в обмене веществ обеспечивают попадание железа в слюну пациента, где из потребляемой пищи вырабатывается коричневая соль. Это приводит к формированию коричневого налета.
К числу причин появления коричневого зубного налета специалисты относят:
- Попадание свинцовых или ртутных паров;
- Выявление кислотного некроза зубов у пациента;
- Полоскание полости рта раствором перманганата калия;
- Вдыхание никелевых, железных или марганцевых паров;
- Возникновение резус-конфликта беременной женщины и плода. Кроме того, эмаль ребенка может иметь коричневый цвет при разрушении эритроцитов;
- Длительное влияние раствора йода или хлорированной влаги на организм пациента.
Коричневый зубной налет
Коричневый зубной налет поддается удалению только стоматологическими методиками. Его удаление включает внешнее очищение зубов, а также выявление и устранение первопричины.
Последствия разрушения эмали
Подготовка к процедуре
Первый этап подготовки к лечению молочного зуба или нескольких зубов – первичный осмотр у стоматолога. Врачу необходимо узнать жалобы, которые озвучивает родитель или сам ребёнок, понять причину возникновения проблемы и определить степень поражения зубной эмали, выявить признаки системных недугов.
При необходимости делаются панорамные снимки зубов, если стоматология располагает томографом. Цифровые изображения челюстно-лицевой полости помогают определить множество нарушений, а быстрота процедуры не доставит ребёнку никакого дискомфорта. Благодаря современной технологии стоматолог выявляет:
- Наличие воспалительных процессов в полости рта
- Состояние корневой системы молочных зубов
- Анатомические особенности ребёнка
Ребенок на приёме у стоматолога
Если же томография не требуется, то важным этапом последующего лечения молочных зубов станет аллергологическая проба. Большинство стоматологов используют экспресс-систему «Прик-Тест». На кожу ребёнка наносится несколько капель препаратов, выявляющих аллергические реакции на лекарства, в частности – на лидокаин и прочие обезболивающие. Длится проба не дольше 20 минут, она абсолютно безболезненна.
Важно: Даже если вы уверены, что у ребёнка нет аллергии, игнорировать аллергологическую пробу нельзя. Непереносимость используемых препаратов может привести к серьёзным последствиям, вплоть до срочной госпитализации
Дальнейший этап подготовки к лечению молочных зубов – это плановый поход к педиатру. Зачастую ребёнок имеет целый ряд проблем, например, с воспалениями в полости рта или затруднённым дыханием, поэтому лучше заранее знать о конкретных нарушениях, которые придётся устранить заблаговременно.
После выявления всех проблем или их отсутствия стоматолог определяет дальнейший план лечения. А именно: что лечить, в какой последовательности, и что для этого потребуется от родителя и самого ребёнка.
Очень важный этап – психологическая подготовка ребёнка к походу к стоматологу. Многие дети боятся кабинета дантиста, и в большинстве случаев, причина – в неправильных действиях родителей. Маленького пациента намеренно пугают или неверно мотивируют. Опытные стоматологи советуют следующий порядок действий, чтобы подготовить своё чадо к лечению:
- Никогда не употреблять фразы: «Не бойся», «Ничего страшного», «Будет не больно». Ваш ребёнок уже наверняка знает, что такое «больно» и «страшно», а повторение этих слов лишь спровоцирует негативную реакцию
- Стараться избегать слов: бормашина, сверло, укол – а также других непонятных или неприятных ребёнку выражений
- Для малышей хорошей мотивацией станет фраза: «Когда мама с папой были маленькими, они всегда ходили лечить зубы»
- Если это первый визит к стоматологу, то лучше разыграть приём у врача дома. Ребёнок должен быть готов к тому, что придётся долго сидеть с открытым ртом, и что доктор будет что-то делать с зубами
- Ребёнок может взять с собой любимую игрушку
- Как только вы окажетесь в кабинете стоматолога, дайте возможность ребёнку самому отвечать на вопросы врача, не вмешивайтесь в разговор, покажите, что вы полностью доверяете доктору
Подготовьте своего ребенка к походу к стоматологу
В день похода к стоматологу убедитесь, что ребёнок хорошо поел, и что в течение нескольких часов его не будет мучить чувство голода. После завтрака зубы должны быть тщательно вычищены, под запретом будут любые сладкие продукты и лакомства с красителями, в том числе и пищевыми, особенно это касается ягод и фруктов.
Последнее, что нужно сделать непосредственно перед лечением – это определить тип анестезии. Её подбирают индивидуально, исходя из наличия/отсутствия аллергии, и реакции ребёнка на уколы.
Нитраты
Эти соединения азота применяются, как удобрения для повышения урожайности. При избыточном применении нитраты попадают в грунтовую воду, а ней – в организм. Хотя умеренное количество нитратов способно даже укрепить зубную эмаль, слишком высокая их концентрация дает обратный эффект. Зубы разрушаются с образованием кариозных очагов, а десны — воспаляются,
Избавиться от этих явлений можно с помощью максимального использования бутилированной воды. Незначительно снизить концентрацию нитратов можно с помощью угольной фильтрации. Для определения чистоты воды рекомендуется приобрести специальные приборы, показывающие концентрацию нитратов. В норме этот показатель должен быть не более 45 мг/л.
Воспаление десен лечится полосканием Тантум-верде, стоматофитом, хлорфилиптом, травяными сборами, слабым раствором соды. Обязательно нужно посетить стоматолога и вылечить все кариозные очаги.
Сколько резцов, клыков, коренных зубов в каждой челюсти во рту здорового человека?
- Как уже говорилось, человек имеет 32 постоянных зуба, если у него прорезались и целы зубы мудрости (которых всего 4).
- Они расположены абсолютно симметрично, имея каждый свою форму. Когда мы улыбаемся, то демонстрируем в первую очередь резцы (также именуемые передними или фронтальными зубами). Четыре резца расположены в верхней челюсти и столько же – на нижней, т.е. всего 8.
- Рядом с ними – клыки, которых 4. Они расположены каждый по правую и левую стороны от крайнего резца на обеих челюстях. Клыку присущ наиболее длинный и мощный корень, удерживая очертания лицевого овала, эти же зубы поддерживают мимику улыбки.
- Далее следует расположение боковых зубов. К ним относятся премоляры, которые находятся с обеих сторон верхних и нижних клыков, а всего их 8. За премолярами, в самых концах зубного ряда – моляры (их 12: по 3 слева и справа на верхней и нижней челюстях).
Зубы человека: схема расположения
- У стоматологов зубы пронумерованы по единой схеме, созданной для того, чтобы любой врач мог помочь пациенту на основании его медкарты, в которой уже указаны ранее проведенные действия с тем или иным зубом.
- Номер, присвоенный каждому зубу, определяется местом его расположения на челюстной линии, а названия – в зависимости от выполняемой функции.
- Кроме того, чтобы сразу было понятно, о верхней или нижней челюсти идет речь, слева или справа располагается зуб под определенным номером, указываются челюстные сегменты. Правила их расчета такие: 10 – это сегмент, находящийся справа сверху, 20 – слева сверху. Так же и нижние сегменты: 30 – это левый, а 40 – правый.
- Нумерация выстроена по ходу часовой стрелки, чтобы легче представлять это, запоминать и считать. Таким образом, когда стоматолог говорит, например, об 11-м зубе, он имеет в виду резец, находящийся справа в верхней челюсти.
- Кстати, у детей зубная схема отлична от взрослой, она создана для того, чтобы не путать молочные зубы с постоянными. При той же нумерации зубов сегменты считают от 50 до 80 также по часовой стрелке.
Описанная схема является международной и носит название системы Виола. Существуют также и другие системы, которые могут использовать врачи-стоматологи: американская разработка, в которой используются как цифры, так и буквы; в системе Зигмонди-Палмера применяется специальная табличка-схема, в которую заносят данные о зубах; по системе Хадерупа в такой же таблице возле номера зуба указаны плюсы или минусы, указывающие на то, верхняя это челюсть или нижняя.
Как выглядит формула зубов в медицинской карте –
Зубная формула взрослого человека, а также ребенка – в медицинской карте стоматологического больного выглядит в виде схематичной таблицы (рис.5), которая будет отражать только порядковые номера постоянных или молочных зубов. Прямо в этой формуле врач будет ставить отметки об отсутствующих зубах (в этом случае цифра зачеркивается крестиком), какие зубы поражены кариесом, пульпитом или периодонтитом, а также на каких из них есть коронки или мостовидные протезы.Зубная формула в виде таблицы в мед.карте –







