Бронхоэктатическая болезнь легких
Содержание:
Методы профилактики
В целях снижения рисков обострения бронхоэктатической болезни пациентам рекомендуется соблюдать некоторые меры профилактики.
Профилактика обострений:
- Своевременное лечение острых респираторных заболеваний.
- Не допускать переохлаждения организма.
- Отказаться от вредных привычек.
- Своевременно лечить стоматологические заболевания.
- Ограничить вдыхание пыли и загрязненного воздуха.
- Санаторно-курортное лечение (по возможности).
- Лечебная физкультура.
- Соблюдение диеты №13, основанной на потреблении продуктов, богатых витаминами и минеральными комплексами, с ограничением жирной, соленой и острой пищи.
- Вакцинация детей от сезонных заболеваний.
Пациентам, страдающим бронхоэктатической болезнью, необходимо посещать пульмонолога не реже 3-4 раз в год даже в периоды ремиссии. Постоянно соблюдая эти несложные меры профилактики, можно предупредить обострение бронхоэктатической болезни.
Автор статьи: врач общей практики Валентина Васильева
4.Лечение
В зависимости от результатов обследования, назначают антимикотическую (противогрибковую) терапию, которая в данном случае является этиопатогенетической, нацеленной на устранение причины. Такие препараты могут назначаться перорально, внутривенно, ингаляционно. Обязательным является купирование обострения основного соматического заболевания, – если оно имеет место, – а также одновременная антибактериальная и противовирусная, иммуномодулирующая и стимулирующая терапия. По мере клинической необходимости назначают симптоматические средства: отхаркивающие, жаропонижающие, дезинтоксикационные препараты, нередко – местные процедуры.
Прогностически важным фактором является своевременность обращения за помощью и адекватность терапевтического ответа на микотическую или смешанную инфекцию. Лечение всегда должно быть достаточно продолжительным и не прекращаться после видимого облегчения или даже полной редукции симптоматики; следует помнить и учитывать, что хронический кандидоз легких, запущенный и нелеченный, в конечном счете нередко инвалидизирует больного или становится причиной летального исхода.
Классифицирование заболевания по разным признакам
По срокам возникновения бронхоэктатическую болезнь разделяют на врожденную и приобретенную форму.
Классификация по типу расширения измененных бронхов:
- При равномерном раздутии бронхиальных стенок, преимущественно в длину, устанавливается веретенообразная форма.
- Если какая-то стенка бронха раздувается по типу мешка, устанавливается мешотчатая форма.
- В случае видоизменения участка бронха в форме, напоминающей цилиндр, определяется цилиндрический тип.
- Также может быть смешанная форма бронхоэктатической болезни.
По степени тяжести:
- легкая компенсированная форма;
- выраженная, с нарастающими симптомами;
- тяжелая;
- осложненная.
По распространенности патологического процесса болезнь классифицируют на одностороннюю и двухстороннюю.
Бронхоэктатическая болезнь может протекать со стадиями обострений и ремиссий. Обострение происходит преимущественно весной и осенью.
Классификация
В зависимости от того, каким образом расширяются изменённые бронхи, бронхоэктазии разделяют на
- цилиндрические – изменённый участок бронха похож на цилиндр;
- мешотчатые – стенка бронха выдувается в каком-то слабом месте в виде «мешка»;
- веретенообразные – бронхиальная стенка раздувается равномерно, но больше захватывает бронх по длине, из-за чего этот участок напоминает веретено;
- смешанные.
В зависимости от наличия ателектазов бронхоэктазии разделяют на:
- ателектатические;
- без ателектазов.
В зависимости от степени тяжести выделяют:
- лёгкую форму бронхоэктазии – полностью компенсированную;
- выраженную форму бронхоэктазии – симптомы нарастают, но компенсаторные механизмы частично справляются с болезнью;
- тяжёлую форму бронхоэктазии – компенсаторные механизмы не справляются с болезнью;
- осложненную форму бронхоэктазии.
По распространённости бронхоэктазии выделяют:
- односторонние;
- двухсторонние.
Различают две фазы болезни:
- обострение – разгар процесса;
- ремиссия – морфологические изменения в изменённых бронхах остаются те же, но клиническая картина утихает.
Последствия бронхоэктатической болезни
Основными последствиями и осложнениями бронхоэктатической болезни являются:
- хроническая дыхательная недостаточность;
- пневмосклероз;
- легочное сердце;
- амилоидоз почек;
- септицемия;
- легочные кровотечения.
Хроническая дыхательная недостаточность
Типичными признаками дыхательной недостаточности являются:
- одышка при физической нагрузке;
- мышечная слабость;
- повышенная утомляемость;
- головокружение;
- посинение кончика носа, кончиков пальцев;
- непереносимость холода.
Амилоидоз почек
Симптомами амилоидоза почек, которые не характерны для неосложненных бронхоэктазов, являются:
- отеки в области рук, ног, лица;
- повышение артериального давления;
- гепатоспленомегалия (увеличение в размерах печени и селезенки);
- диарея.
Причины бронхоэктатической болезни
Считается, что причинами развития бронхоэктатической болезни могут быть:
- генетические факторы;
- аномалии развития легких;
- перенесенные дыхательные инфекции.
Генетические факторы
ДНКУ людей с врожденными дефектами ДНК могут наблюдаться следующие нарушения:
- локальный иммунодефицит (в слизистой оболочке недостаточно клеток, способных бороться с инфекцией);
- слабость гладкомышечных клеток в стенках бронхов;
- отсутствие или недостаточное количество гладкомышечных клеток;
- бронхомаляция (недостаточная прочность или отсутствие хрящевой ткани в стенке бронхов);
- слабость и повышенная эластичность соединительной ткани;
- усиленное выделение вязкой мокроты клетками слизистой оболочки (при муковисцидозе).
болезней дыхательной системыболезнетворныхСиндромами, которые сопровождаются вышеперечисленными нарушениями, являются:
- синдром Швахмана-Дайемонда;
- муковисцидоз;
- синдром неподвижных ресничек;
- синдром Картагенера;
- синдром Вильямса-Кемпбелла;
- болезнь Дункана.
плевриты
Аномалии развития легких
всего в 5 – 6% случаевбеременностиФакторами, которые вызывают нарушение развития плода, могут быть:
- злоупотребление алкоголем;
- курение;
- прием некоторых лекарственных препаратов (с нарушающим развитие плода действием);
- некоторые инфекции, перенесенные в период беременности (цитомегаловирус, вирус Эпштейна-Барр и др.).
- наличие хронических болезней внутренних органов (заболевания почек, болезни печени и др.).
Перенесенные дыхательные инфекции
грудное вскармливаниекашлемОРЗобычно неоднократнозамещение нормальной ткани на соединительную, которая не выполняет дыхательную функциюВторичные расширения бронхов и деформация их стенок могут наблюдаться при следующих патологиях:
- затяжная пневмония;
- тяжелый бронхит;
- туберкулез;
- пневмосклероз;
- пневмокониозы (профессиональная патология, развивающаяся при длительном вдыхании пыли);
- новообразования в легких и средостении;
- саркоидоз;
- болезни соединительной ткани (ревматизм, системная красная волчанка, склеродермия и др.);
- попадание инородных тел в дыхательную систему.
первичные или вторичныеа точнее, причиной ее обостренийВоспалительный процесс при бронхоэктазиях может быть вызван следующими микробами:
- Streptococcus pneumoniae;
- Staphylococcus aureus;
- Haemophilus influenzae;
- Klebsiella pneumoniae;
- Mycoplasma pneumoniae;
- Escherichia coli;
- Chlamydia pneumoniae;
- Streptococcus haemolyticus;
- Legionella pneumophila;
- Moraxella catarralis.
и реже некоторые другиеесли в организме есть другой очаг инфекциитонзиллитомангинагайморитомнапример, генетические дефекты бронхиальной стенки, перенесенные респираторные заболевания и наличие инфекционного очага
1.Общие сведения
Термин «кандидоз» подразумевает поражение ткани или органа дрожжевым грибком-сапрофитом рода Candida. Известно свыше 80 видов этой грибковой культуры; более десятка из них (в частности, широко распространенный Candida albicans) являются по отношению к человеку болезнетворными или условно-патогенными. Последнее означает, что для развития клинически значимого инфекционно-воспалительного процесса (в случае грибковой инвазии такой процесс называют микозом, при обнаружении грибка в крови – фунгемией) необходимы определенные условия, прежде всего ослабление иммунной защиты. У 50-80% здоровых лиц Candida обитает на коже и слизистых, не вызывая при этом никаких патологических изменений. Но именно микозы и системные фунгемии зачастую становятся причиной смерти лиц, оказавшихся в иммунодефицитном состоянии.
Кандидоз легких – поражение грибком бронхолегочных паренхиматозных тканей. В результате развивается тяжелое, в отдельных случаях жизнеугрожающее состояние, которое даже при адекватной терапии оставляет фиброзные (рубцовые) либо некротические изменения в органах дыхания.
Методы диагностики
При подозрении на развитие бронхоэктатической болезни необходимо обратиться к врачу-пульмонологу. На основе жалоб пациента и клинических признаков врач может поставить предварительный диагноз, но для его уточнения необходимо пройти диагностическое обследование.
Основные методы диагностики:
- Рентгенографическое исследование органов дыхательной системы выявляет уменьшение объема пораженной доли легкого, а также грубый пневмосклероз.
- Компьютерная томография определяет объем поражения органа.
Дополнительные способы обследования пациента с подозрением на бронхоэктатическую болезнь:
- бронхография;
- бронхоскопия;
- функциональные пробы;
- ОАК;
- ОАМ;
- биохимический анализ крови;
- бактериологический анализ мокроты;
- электрокардиографическое исследование (для оценки функции сердца).
Пульмонолог также может направить пациента на консультационный осмотр к врачу-отоларингологу.
2.Причины
Ателектаз – не болезнь, а патологический феномен; соответственно, единого патогенеза здесь нет, причины и механизмы развития могут быть самыми разными.
Первичный, врожденный ателектаз новорожденных обусловлен, как правило, обтурацией (закупоркой, блокированием) воздуховодных путей слизью и/или околоплодной жидкостью, или же дефицитом сурфанктанта – особого поверхностно-активного секрета, который в норме выстилает альвеолы.
Вторичные, приобретенные ателектазы возникают в силу следующих факторов:
- осложненное кардиохирургическое, торакальное или абдоминальное открытое вмешательство, а также интубационный наркоз как таковой;
- ряд заболеваний бронхо-легочной системы (включая опухолевые процессы, туберкулез, различные типы пневмонии, инфаркт легкого, хронический бронхит и мн. др.);
- тяжелые открытые торакальные травмы с пневмо-, гидро-, гемотораксом (проникновение в плевральное пространство, соотв., воздуха, жидкости или крови);
- вдыхание инородных тел или масс;
- длительная адинамия (неподвижность) у лежачих больных.
К основным факторам риска относятся:
- младенческий и пожилой возраст (несформированность или старение тканей, органов, структур дыхательной системы);
- неврологические бульбарные нарушения, затрудняющие акт глотания;
- недоношенность плода (резко повышает риск врожденного ателектаза);
- избыточный вес;
- курение;
- длительный прием некоторых медикаментов, активных в отношении органов дыхания, и др.
Диагноз
Стандартная рентгенография органов грудной клетки недостаточно информативна в ранней диагностике бронхоэктазов, поэтому отсутствие изменений на рентгенограммах не исключает этот диагноз. Более надежным методом диагностики считают КТВР (рис. 2). К характерным признакам бронхоэктазов, которые могут быть выявлены с помощью этого метода, относят дилатацию бронха, диаметр просвета которого превышает таковой прилегающей легочной артерии. Типично
также отсутствие постепенного сужения бронха в дистальном направлении, благодаря чему он приобретает цилиндрическую форму. Утолщение стенки бронха – это частый, но не постоянный признак бронхоэктазов, интерпретировать который бывает сложно , так как небольшое утолщение стенки может наблюдаться у здоровых людей, пациентов с бронхиальной астмой, курильщиков . В качестве критерия патологического утолщения стенки бронха предложено считать уменьшение его внутреннего диаметра <80% от наружного диаметра , однако этот критерий неиформативен при наличии выраженной дилатации бронха. Результаты КТВР позволяют заподозрить некоторые причины бронхоэктазов, например, для аллергического бронхолегочного аспергиллеза характерно наличие центральных бронхоэктазов в верхних долях легких. Тем не менее, КТВР чаще всего не дает возможность дифференцировать идиопатические бронхоэктазы и бронхоэктазы известной этиологии.
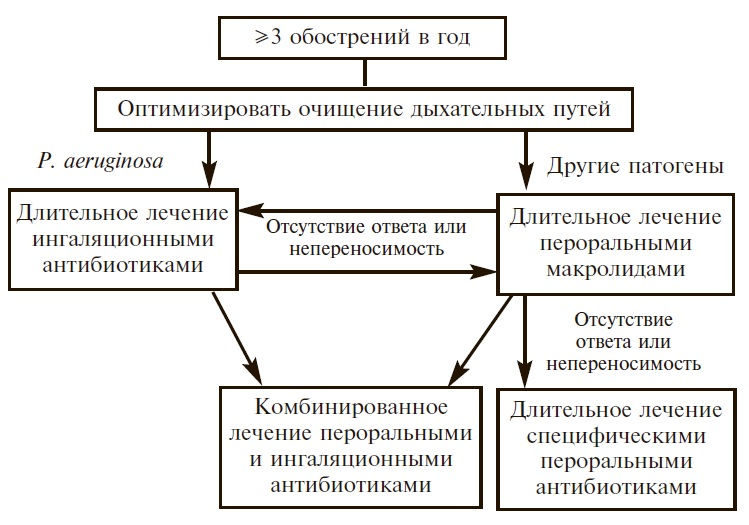
Рис. 2. Рекомендации для длительного антибактериального лечения бронхоэктазов
Благодаря широкому применению КТВР бронхоскопия сегодня не играет особой роли в диагностике бронхоэктазов. У детей этот метод может быть использован для выявления и удаления из бронхов инородных тел, а у взрослых – для идентификации микробных патогенов в нижних дыхательных путях, например, при отрицательных результатах повторного посева мокроты и недостаточной эффективности антибиотикотерапии. Результаты цитологического исследования бронхиальных секретов, полученных с помощью бронхоскопии, могут указывать на аспирацию желудочного содержимого (наличие макрофагов, содержащих включения жира) .
У всех пациентов с бронхоэктазами следует проводить посев мокроты с целью определения возможных патогенов и их чувствительности к антибиотикам. Как у детей, так и взрослых в мокроте чаще всего выявляют Haemophilus influenzae, реже – другие возбудители, такие как S. pneumoniae, S. aureus и M. catarrhalis . Частота выделения P. aeruginosa у взрослых выше, чем у детей, и достигает 5-31%. Персистирование S. aureus в мокроте (и/или P. aeruginosa у детей) характерно для аллергического бронхолегочного аспергиллеза или муковисцидоза . X. Miao и соавт
провели систематизированный обзор исследований, в которых изучалась частота выделениях различных патогенов из мокроты и бронхоальвеолярной лаважной жидкости (БАЛЖ) у пациентов с бронхоэктазами, не связанными с муковисцидозом . В целом результаты посева мокроты были положительными в 74% случаев, БАЛЖ – в 48%
Как в мокроте, так и БАЛЖ чаще всего обнаружили H. influenzae (29% и 37%, соответственно). P. aeruginosa (28% и 8%), S. pneumoniae (11% и 14%), S. aureus (12% и 5%), M. catarrhails (8% и 10%).
У всех пациентов с бронхоэктазами следует регулярно (по крайней мере ежегодно) определять показатели функции легких, в том числе объем форсированного выдоха за 1 с (ОФВ1), форсированную жизненную емкость легких (ФЖЕЛ) и пиковую объемную скорость выдоха, а также оценивать обратимость бронхиальной обструкции, особенно в более молодом возрасте. Улучшение показателей функции легких может быть объективным критерием эффективности антибиотикотерапии.
Общая информация
В организме человека печень выполняет ряд важных функций: обезвреживает токсины и продукты клеточного метаболизма, синтезирует желчные кислоты, используемые в пищеварительном процессе, накапливает необходимые организму микроэлементы и соединения, участвует в кроветворной функции, регулирует обмен питательных веществ. Клетки печени способны к самовосстановлению после тяжелых поражений токсинами. Однако при фиброзе печени способность клеток к регенерации постепенно теряется, так как паренхима заменяется рубцовой тканью, которая не может выполнять функции органа.
Печень состоит из так называемых долек, разделенных портальным трактом, состоящим из соединительной ткани. В портальном тракте расположены кровеносные сосуды и желчные протоки. В зависимости от того, насколько далеко зашли изменения, различают следующие степени фиброза печени:
- нулевая – изменения структуры отсутствуют, т. е. орган полностью здоров;
- первая (F1) – слабое перипортальное разрастание фиброзной ткани без проникновения в дольки;
- вторая (F2) – умеренное разрастание фиброзной ткани, которая образует единичные септы(перегородки) внутри долек;
- третья (F3) – выраженное разрастание, портальные тракты утолщаются, септы соединяют их с центральными венами, образованы многочисленные широкие прослойки соединительной ткани;
- четвертая (F4) – весь орган пронизан множественными септами, развивается цирроз.
Кроме перечисленных стадий фиброза печени, существует классификация по расположению очагов разрастания соединительной ткани:
- венулярный и перивенулярный – на стенках центральных печеночных сосудов;
- перицеллюлярный – с поражением оболочек гепатоцитов, из-за чего нарушаются обменные процессы между клетками печени и кровью;
- перидуктальный – с разрастанием возле желчных протоков;
- септальный – возникающий при вирусном гепатите с заменой некротизированных «мостов» рубцовой тканью, из-за чего образуются многочисленные септы, нарушающие структуру долек;
- портальный и перипортальный – с разрастаниями вокруг долек печени;
- смешанный – с различными видами разрастаний соединительной ткани;
- кардиальный – спровоцированный застоем крови в печени, при котором разрастания начинаются с венозной стенки и распространяются на перипортальные области.
Характер изменений в структуре печени во многом определяется причинами, которые к ним привели. Но в любом случае единственным шансом для пациента с последней стадией фиброза печени становится трансплантация органа. На предшествующих стадиях сохраняется возможность остановки либо замедления патологического процесса.
3.Симптомы и диагностика
Обратиться за медицинской помощью больного, которому впоследствии ставится диагноз «центральный рак», побуждают достаточно серьёзные симптомы:
- надсадный сухой кашель, обостряющийся по ночам;
- отделение слизисто-гнойной мокроты;
- кровохарканье;
- одышка;
- ателектаз (спадание и нарушение функций части лёгкого).
Как правило, пациент приходит с жалобами к врачу, когда заболевание начинает пугающе отличаться от клинической картины простуды, бронхита, пневмонии. В большинстве случаев у таких больных диагностируется 3я стадия рака. Более лёгкое течение, когда очаг неоплазии небольшой, нет матастаз и общей симптоматики, не вызывает у онкобольного серьёзного беспокойства. Однако именно своевременная диагностика при центральном раке – залог благоприятного прогноза.
На первой и второй стадиях патология обычно выявляется случайно при плановой флюорографии или прохождении ежегодного профосмотра. При подозрении на рак назначаются дополнительные исследования:
- двухпроекционная ренгенография лёгких;
- ангиография;
- бронхоскопия;
- линейная томография и КТ;
- цитологический анализ мокроты и смыва с бронхов;
- анализ крови на онкомаркеры;
- обследование регионарных лимфоузлов.
На поздних стадиях к ранним клиническим симптомам добавляются общие системные расстройства:
- интоксикация, постоянное субфебрильное повышение температуры;
- боли в грудной клетке;
- отёчность шеи и лица, приливы;
- головокружение;
- изменение голоса;
- психические и моторные расстройства, депрессия, апатия;
- хроническая утомляемость.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 96.1 | 96.1 | 99.3 | 108 | 84 | 84 | 86 | 86 |
Что нужно пройти при подозрении на заболевание
- 1. Рентгенография
- 2. Анализ мокроты общий
- 3. Флюорография
-
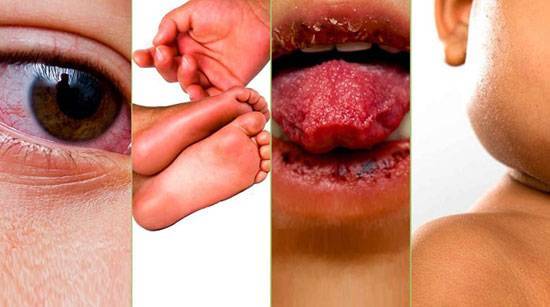
При бронхоэктатической болезни выделяется большое количество мокроты. Увеличение количества мокроты расценивается как признак ухудшения состояния больного. Мокрота может быть слизистой, слизисто-гнойной, чисто гнойной, кровавой. Наличие гноя придает мокроте зеленоватый оттенок. Запах мокроты — гнилостный (трупный). При стоянии гнойная мокрота обычно разделяется на 2 слоя.
-
Флюорография
Трактовка флюорографического заключения «корни тяжистые» может указывать на наличие у пациента бронхоэктатической болезни.
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Кашель с выделением большого количества мокроты за сутки | 90% |
| Боль в груди при дыхании и кашле (боли в грудной клетке) | 80% |
| Кашель с мокротой, в которой комочки | 70% |
| Кашель с кровью (кровь в мокроте) | 60% |
| Затруднение дыхания | 50% |
| Постоянная или периодическая одышка без связи с положением тела, нагрузками | 50% |
| Кашель с выделением мокроты зеленого, ржавого, серого или светло-желтого цвета | 40% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 30% |
Этиология
Как уже было отмечено, бронхоэктазы существуют врожденные и приобретенные. Первая форма характеризуется кистозным расширением сформировавшихся бронхов при нарушении развития периферических легочных структур. Врожденная форма — более редкая. Бронхоэктазы в таких случаях возникают из-за слишком большой восприимчивости к хроническим инфекциям. Такое бывает при болезни Дунканов, синдромах Уильямса-Кемпбелла, Картагенера, неподвижных ресничек и т.д.
Приобретенные бронхоэктазы возникают после вдыхания веществ, которые вызывают раздражение и острое воспаление бронхов, вследствие желудочно-пищеводного рефлюкса, обструкции дыхательных путей опухолью и т.д. Причиной может стать заболевание органов дыхания, проходящее в хронической форме:
- рецидивирующие пневмонии
- рецидивирующие бронхиты
- туберкулез легких
- аспергиллез
- иммунодефицитные состояния
- коклюш
У юных больных с диагнозом СПИДа бронхоэктазы с высокой вероятность сформируются при снижении количества С04+-Т-лимфоцитов менее 100 в 1 мкл и рецидивирующих или невылеченных пневмониях.
1.Что такое «центральный рак лёгкого»?
Рак лёгких – онкологическое заболевание, возникающее как следствие мутирования клеток эпителия, выстилающих бронхи. Дальнейшее развитие болезни приводит к вовлечению в процесс различных долей лёгкого. Центральный рак диагностируется, когда первичный очаг локализован в проксимальных отделах бронхов, то есть патология возникает на слизистых его крупных и средних сегментов. Раковая опухоль чаще всего является плоскоклеточной. Новообразование может быть эндобронхиальным либо перибронхиальным. По мере роста злокачественная ткань распространяется и вовлекает в патологический процесс периферические отделы лёгких, плевру и соседние органы, а также метастазирует путём перемещения раковых клеток по лимфатической системе.
Статистически мужчины в восемь раз чаще болеют данным типом рака.
Это можно связать с курением и профессиями, сопряжёнными с действием токсинов, излучения и иных онкогенными факторами. Отмечается также наследственная предрасположенность при наличии близких родственников с центральным раком в анамнезе.
4.Лечение
Прежде всего, следует четко понимать: при появлении симптомов ателектаза (и, вообще, дыхательной недостаточности) любые средства «народного», «домашнего» и прочего самолечения смертельно опасны. Необходима немедленная госпитализация с круглосуточным мониторингом состояния в условиях специализированного стационара.
Характер и объем помощи определяется, безусловно, результатами диагностики: первоочередной целью является устранение непосредственной причины ателектаза (см. выше). В одних случаях решение этой задачи требует неотложного масштабного хирургического вмешательства, в других удается обойтись бронхоскопией и дренированием. По показаниям назначают медикаментозное лечение (напр., дыхательные аналептики-стимуляторы, кортикостероидные гормональные средства, обязательно антибиотики при присоединении инфекции, – что практически всегда происходит в случаях вторичного ателектаза, – заместители сурфанктанта при его дефиците у новорожденных, и т.д.), терапию кислородом, искусственную вентиляцию легких. В большинстве случаев после купирования острой симптоматики очень эффективна физиотерапия.