Нормы хгч по неделям
Содержание:
Сроки первого скрининга при беременности
Сроки первого скрининга при беременности назначает гинеколог, но, как правило, это период с 10 по 13 неделю вынашивания. Основная задача скрининга – определение патологий в развитии ребенка. Во время скрининга проводят ультразвуковое исследование и исследование крови. Не смотря на столь не большой срок беременности, анализы и исследования помогут определить генетические и хромосомные нарушения у ребенка.
Скрининг называют комплексным анализом, так как все выводы о развитии ребенка делаются по результатам совокупности анализов и исследований. Если во время диагностики, была определена высокая степень вероятности патологий в развитии ребенка, то женщину направляют на амниоцентез и биопсию ворсин хориона.
Беременные, которых входят в группу риска по генетическим и хромосомным отклонениям, обязательно должны делать скрининг с первого по третий триместр. К данной категории относятся:
- Женщины старше 35 лет.
- Женщины, в семьях которых рождались дети с синдромом Дауна или с любыми другими генетическими отклонениями.
- Женщины, у которых были выкидыши и дети, рожденные с отклонениями.
НИПТ vs Пренатальный скрининг первого триместа
Какие вопросы мы очень часто слышим? «Я сдала НИПТ (неинвазивный пренатальный тест), он у меня замечательный: низкие риски. Нужно ли мне сдавать скрининг 1 триместра?»
Конечно, нужно. Мы уже говорили, что скрининг 1 триместра не только даёт информацию о хромосомных аномалиях, но и говорит о возможных рисках во втором и в третьем триместрах беременности, развитии осложнений, таких как преэклампсия.
Если говорить о НИПТе, то это исключительно тест на выявление в крови матери частиц ДНК плода или частиц фетальной ДНК, по которым можно оценить риски развития трисомии, хромосомных аномалий, синдрома Дауна, Патау, Эдвардса и количественные оценки хромосомных аномалий. К сожалению, информации о проблемах с плацентарной функцией по НИПТу невозможно оценить.
Поэтому, если у вас есть какие-то показания для выявления хромосомных аномалий, то, безусловно, вам нужно проводить НИПТ. Если таких показаний нет, то вам вполне достаточно скрининга 1 триместра, который даст более полную информацию доктору о том, какой же план ведения беременности нужно составлять в вашей ситуации.
Поэтому, пожалуйста, приходите в ЦИР, мы всегда готовы вам помочь!
Что такое скрининг, для чего и когда его нужно проводить
Перинатальный (дородовый) скрининг – определенный комплекс медицинских процедур, позволяющих выявить риск возникновения пороков развития плода во время беременности. Перечень и сроки проведения установлены приказом Министерства Здравоохранения РФ от 01.11.12 № 572.
Скрининг 1-го триместра – важное исследование, которому уделяется особое значение, так как оно выявляет риск генетических аномалий плода. Проводится на сроке 11-14 недель, включает ультразвуковое исследование и забор крови на биохимический анализ материнской сыворотки с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией
Современное оборудование позволяет проводить УЗИ без особой подготовки, однако перед исследованием стоит исключить продукты, повышающие газообразование (капусту, бобовые, газированные напитки) – они могут затруднить визуализацию.
Кровь на биохимический скрининг сдается строго натощак.
Основные показатели 1 скрининга:
- определение маточной или внематочной беременности;
- количество плодных яиц;
- копчиково-теменной размер (КТР);
- измерение толщины воротникового пространства (ТВП) – диагностика серьезных пороков развития плода;
- измерение частоты сердечных сокращений;
- оценка строения матки и ее придатков;
- риск Трисомии 13, 18, 21 хромосом.
При хромосомных патологиях у ребенка присутствуют множественные пороки развития, а также умственная отсталость. К сожалению, в большинстве случаев прогноз неблагоприятный. Именно поэтому ранняя диагностика крайне необходима и значима, так как перед родителями может встать вопрос о прерывании беременности.
2 скрининг проводится на сроке беременности 18-21 недель с целью наблюдения хода развития плода и исключения поздно манифестирующих врожденных аномалий.
Основные показатели исследования
- предлежание и положение плода;
- фетометрия (оценка основных размеров): бипариетальный, лобно-затылочный размер, цефалический индекс, окружность головы и живота, длины костей, их симметричности;
- развитие плода соответственно сроку;
- анатомия плода – осмотр органов и систем для выявления аномалий;
- выявление пороков развития;
- изучение плаценты, околоплодных вод, пуповины;
- состояние матки (длина шейки, строение стенок, придатки).
Биохимический скрининг 2-го триместра – это определение в крови наличия специфических веществ, меняющихся в зависимости от патологий.
3 скрининг беременности проводится на сроке 30-34 недель и включает в себя ультразвуковое исследование, биохимический анализ крови, а также по показаниям акушера-гинеколога возможно проведение допплерографии (оценка состояния сосудов плаценты) и кардиотокографии (определение частоты сердечных сокращений ребенка).
Основные показатели 3-го скрининга:
- фетометрия и вес плода, сравнение с показателями 2 скрининга;
- предлежание и положение плода;
- наличие узлов и обвития пуповины;
- степень созревания плаценты, ее локализация и структура;
- оценка состояния околоплодных вод;
- оценка состояния матки;
- оценка родовых путей перед родами.
Оценка результатов исследований заключительного скрининга дает возможность определения готовности ребенка к рождению. Стоит учитывать, что в некоторых случаях требуется предварительная госпитализация беременной женщины для сохранения как ее жизни, так и жизни ребенка.
Стоимость:
| Будущей маме (подготовка к беременности). Общий клинический анализ крови + Лейкоцитарная формула + СОЭ; Общий анализ мочи; Группа крови + Резус-фактор (Rh); Глюкоза; Общий белок; Железо; Госпитальный комплекс;:скрининг.ВИЧ 1-2 АГ / АТ (скрининг) (ИФА); АТ к Treponema pallidum (скрининг) (ИФА); HbsAg (скрининг) (ИФА); Anti-HCV (скрининг) (ИФА). TORCH-инфекции: базовый. Herpes simplex virus I IgG; Herpes simplex virus II IgG; Cytomegalovirus IgG; Rubella virus IgG;Toxoplasma gondii IgG; Микроскопия мазка; ИППП Стандарт: Chlamydia trachomatis; Mycoplasma hominis; Candida albicans; Ur.urealyticum; Ur.parvum; Neisseria gonorrhoeae; Trichomonas vaginalis; Mycoplasma genitalium; Gardnerella vaginalis; Atopobium vaginae; CMV; HSV I; HSV II; HPV 16; HPV 18; Цитологическое исследование БМ, отобранного комбинированным инструментом (С+Е). | 4 000,00 |
| УЗИ матки и придатков трансвагинальное при сроке беременности с 8 до 12 недель | 1 150,00 |
| УЗИ плода при беременности свыше 12, но не более 15 недель | 1 250,00 |
| УЗИ плода при беременности свыше 15, но не более 24 недель | 1 400,00 |
| УЗИ плода при беременности свыше 24 недель | 1 650,00 |
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.
Норма при первом скрининге при беременности
Норма при первом скрининге при беременности позволяет самостоятельно расшифровать результаты полученных анализов. Зная нормы результатов исследований, будущая мама может определить наличие рисков на развитие заболеваний и патологий у малыша. Давайте рассмотрим основные нормы анализов при первом скрининге при беременности.
Нормы ХГЧ, мЕд/мл:
|
Срок |
Значение |
|
2 |
25- 300 |
|
3 |
1500- 5000 |
|
4 |
10000- 30000 |
|
5 |
20000- 100000 |
|
6 |
50000- 200000 |
|
7 |
50000- 200000 |
|
8 |
20000- 200000 |
|
9 |
20000- 100000 |
|
10 |
20000- 95000 |
|
12 |
20000- 90000 |
|
13-14 |
15000- 60000 |
|
15-25 |
10000- 35000 |
Нормы РАРР-А мЕД/мл (белок, который отвечает на нормальную работу плаценты):
|
Срок |
Значение |
|
8-9 |
0,17- 1,54 |
|
9-10 |
0,32- 2,42 |
|
10-11 |
0,46- 3,73 |
|
11-12 |
0,7- 4,76 |
|
12-13 |
1,03- 6,01 |
|
13-14 |
1,47- 8,54 |
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология.
- Определение уровня гормонов беременности.Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности.
- Определение уровня свободного эстриола.Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения
- Определение уровня белка РАРР-А.Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной илитрехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна
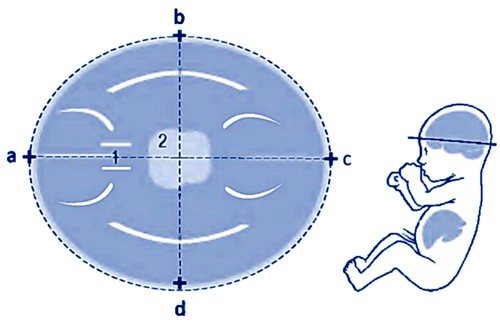
Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно
После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Биохимический скрининг
Это вторая составляющая исследований, которые проводятся в первые 3 месяца гестации. Показатели, которые будут выявлены, зависят от того, какой срок беременности. Нормы могут меняться в зависимости от недель и даже дней. Потому на УЗИ точно определяется срок гестации, чтобы потом точно определять нормы биохимии.
Если же при ультразвуковом исследовании у мамы обнаружен регрессирующая или замершая беременность, то биохимический скрининг первого триместра не проводится.
Кровь на анализ нужно сдавать натощак. Вы встали утром и не должны ничего есть. Причем желательно даже не пить, особенно кофе! Если взятие крови затянулось, можно выпить небольшое количество воды без газа. Возьмите с собой пищу в лабораторию, чтобы покушать сразу после сдачи крови.
За 2 суток до проведения исследования нужно исключить из рациона продукты-аллергены (даже если вы не подвержены аллергическим реакциям):
- кальмары, креветки, прочие морепродукты
- любые орехи
- шоколад и блюда с его содержанием
- копчености
- жирные блюда и продукты
Если вы будете кушать это 2 дня перед исследованием, то можете получить недостоверные результаты. β-ХГЧ и РАРР-А — показатели, которые могут быть в норме или вне ее.
β-ХГЧ — хорионический гонадотропин, который вырабатывает «детское место». Анализ на этот гормон позволяет выявить, беременна женщина или нет, уже в самые ранние сроки. На 11-й и 12-й недели гестации в организме находится максимум ХГЧ, потом уровень всё меньше, и уже со второй половины срока вынашивания уровень стабилен.
PAPP-A — второй показатель биохимии крови беременной. Это протеин-A, ассоциированный с беременностью. Плацента вырабатывает его в том или ином количестве, что отражается на иммунитете и на самом состоянии плаценты.
ХГЧ может быть выше нормы при:
- наличии у будущей мамы такого диагноза как сахарный диабет
- тяжелом токсикозе беременной
- многоплодной беременности
- синдроме Дауна
ХГЧ ниже нормы выявляют при:
- высоком риске прерывания беременности
- плацентарной недостаточности
- внематочной беременности
- синдроме Эдвардса
PAPP-A ниже нормы говорит о:
- высоком риске прерывания беременности
- синдроме Эдвардса
- синдроме Дауна
- синдроме Корнелии де Ланге
Если РАРР-А выше нормы, а другие показатели стабильны, переживать не о чем.
УЗИ скрининг 2 триместра
Во втором триместре в нашей клинике можно пройти трехмерный или четырехмерный ультразвуковой скрининг. 3D и 4D УЗИ – относительно новые процедуры, которые по ряду параметров превосходят обычный двухмерный скрининг.
На какой неделе проводится скрининг 2 триместра?
Второй скрининг беременности нужно сделать на сроке 16-20 недель. Оба этапа – ультразвуковое исследование и анализ крови – могут быть пройдены в один день.
На 16-20 неделе беременности плод уже достаточно большой. Это позволяет разглядеть лицо малыша, увидеть, насколько пропорционально развиваются конечности, определить, правильно ли формируются внутренние органы. 4D УЗИ показывает подвижность плода и определяет пол малыша.
Вот основные характеристики, которые анализируются на УЗИ скрининге 16-20 недели:
- Бипариетальный размер головы (БПР).
- Длина бедренной и плечевых костей (ДБК и ДПК соответственно).
- Окружность головы (ОГ).
- Объем околоплодных вод (индекс анатомической жидкости, ИАЖ). Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы.
- Место прикрепление пуповины. Отклонения от нормы по этому параметру говорят о рисках гипоксии плода, нарушений в функционировании сердечно-сосудистой системы, других нарушений. Но по-настоящему тревожным сигналом это становится только при наличии отклонений в других анализах.
- Длина шейки матки у мамы. Слишком короткая шейка матки на сроке 16-20 недель повышает риск выкидыша.
При УЗИ-диагностике принимается во внимание то, как визуализируется плод. Плохая визуализация может говорить об отеке и гипертонусе матки
Но с другой стороны, к ней иногда приводят лишний вес женщины и особенности положения малыша в животе мамы.
Будущим мамам не стоит заниматься самостоятельная расшифровкой УЗИ-скрининга 2 триместра. Это задача профессионалов, никакие таблицы с нормами из интернета не помогут адекватно интерпретировать результаты. Кроме того, выводы делаются на основе всего комплекса показателей. И еще один важный момент — результаты не дают однозначного ответа о заболевании или аномалии у малыша, они говорят лишь о наличии рисков. Сделать окончательные выводы позволяют дополнительные исследования. При этом они необязательно должны быть инвазивными. В нашем центре доступен неинвазивный генетический тест Prenetix.
Норма ХГЧ МоМ при беременности по неделям
Как мы уже говорили, референтные значения МоМ при беременности в разных диагностических учреждениях могут отличаться, но они никогда не покидают диапазон 0,5-2. [], []
Показатель ХГЧ может определяться в МЕ/мл или в мМе/мл. Нормальные его показатели в МЕ/мл составляют:
|
Срок вынашивания со дня последней менструации |
Приблизительный показатель ХГЧ |
|
Вторая неделя |
50-300 |
|
С третьей по четвертую неделю |
1500-5000 |
|
С четвертой по пятую неделю |
10000-30000 |
|
С пятой по шестую неделю |
20000-100000 |
|
С шестой по седьмую неделю |
50000-200000 |
|
С седьмой по восьмую неделю |
40000-200000 |
|
С восьмой по девятую неделю |
35000-140000 |
|
С девятой по десятую неделю |
32500-130000 |
|
С десятой по одиннадцатую неделю |
30000-120000 |
|
С одиннадцатой по двенадцатую неделю |
27500-110000 |
|
С тринадцатой по четырнадцатую неделю |
25000-100000 |
|
С пятнадцатой по шестнадцатую неделю |
20000-80000 |
|
С семнадцатой по двадцать первую неделю |
15000-60000 |
После фиксации результатов ХГЧ исчисляют МоМ – отношение полученного показателя к медиане. Физиологически нормальными значениями при беременности, напомним, считается диапазон в 0,5-2.
Мы с мужем ждали рождения сына 7 лет
Семья Лёши. Фото: facebook.com/lida.moniava
— Муж бизнесмен, я логопед-дефектолог в детском саду. У нас в семье две дочки. Наш первый сын Леша родился 21 августа 2015 года. Мы очень хотели, чтобы Леша стал священником — у нас в роду было два старообрядческих митрополита, замученных большевиками голодом в тюрьмах. Дедушка Леши был протоиереем.
На 3 неделе жизни Леша ослаб, стал вялым, слабым, почти без рефлексов. Я понесла его в поликлинику, врачи сразу забили тревогу. Я очень испугалась, вдруг у Леши ДЦП. Но врач сказала: «Лучше бы это было ДЦП».
Мы легли на обследование в больницу. Сделали электромиографию – метод исследования биоэлектрической активности мышц. Врач хотя и поняла все сразу, ничего нам не сказала: «Я вам пока не могу ничего сказать, нужно все посчитать».
Дальше нас перевели в отдельную палату, и все врачи начали от меня бегать. Из смены в смену они передавали друг другу сообщение нам диагноза. Передавали его порциями: сначала мне сказали, что у Леши «синдром вялого ребенка», что-то из группы наследственных генетических заболеваний, и скорее всего, он не сможет ходить, доживет, вероятно, до 13 лет.
На следующий день сказали, что, скорее всего, это СМА, спинально- мышечная атрофия, проживет ребенок 2 года. На третий день врач сказала, что у Леши самая тяжелая форма СМА, продолжительность жизни – 6 месяцев. С помощью аппарата ИВЛ можно искусственно продлевать жизнь, но ребенок ничего не сможет делать, только лежать и смотреть мультики. Лечения от СМА нет.
Ко мне прислали психолога. Она советовала обращаться с Лешей как с обычным ребенком, играть… А я думала – окно у нас в палате забито, наверное, кто-то уже делал попытки выпрыгнуть отсюда? Муж приходил к нам каждый день и плакал. Я сказала ему, что если врачи правы в своих прогнозах, то еще не наступило время нам плакать.