Удаление лимфоузлов в паху
Содержание:
Показания к применению антибиотиков после операции
В обязательном порядке курсы антибиотиков после операции назначаются при обширных вмешательствах по поводу проникающих травм или гнойных воспалений органов брюшной и грудной полостей.
Антибиотики после полостной операции – при пиогенных абсцессах и некрозах любых внутренних органов, перитоните, прободении кишечника и т.д. – призваны не допустить развития бактериемии и самых опасных послеоперационных осложнений – абдоминального или общего сепсиса.
В ходе любой операции сложно предотвратить микробную контаминацию – попадание внутрибольничных инфекций: золотистого стафилококка, стрептококков, синегнойной палочки, энтеробактерий, псевдомонады и др. Показания к применению антибиотиков после операции – ликвидация имеющихся очагов воспалении и снижение вероятности вторичного инфицирования при хирургических вмешательствах на органах желудочно-кишечного тракта (особенно на слепой, толстой и прямой кишке); на желчном пузыре, желчном протоке и печени; на почках (при проведении нефростомии или нефрэктомии); на органах малого таза (при оперативном лечении урологических и гинекологических заболеваний); на легких (в торакальной хирургии); на сердце (в кардиохирургии); в сосудистой и нейрохирургии.
При этом антибиотики после операции в случае гнойно-воспалительных осложнений должны назначаться с учетом места их развития, интенсивности воспалительного процесса, специфики инфекционного агента и его резистентности (устойчивости) к тем или иным антибактериальным средствам. Медики отдают предпочтение максимально эффективным и быстродействующим препаратам с широким спектром противомикробной активности, с меньшим риском побочных действий и более легким восприятием прооперированными пациентами.
Операция при раке молочной железы в Санкт-Петербурге
Чтобы попасть к нам на лечение необходимо просто прийти к врачу нашего центра на приём. Он осмотрит Вас и результаты уже выполненных Вами обследований. Если у Вас всё есть — он согласует дату госпитализации, или расскажет: что из обследований ещё необходимо выполнить и где это лучше (качественно, быстро и дёшево) сделать (в СПб).
Если Вы живёте в другом регионе – желательно приехать к нам на консультацию с направлением и максимальным числом выполненных обследований с большим сроком годности. (О необходимых обследованиях смотрите ЗДЕСЬ). Наши специалисты осмотрят Вас и согласуют Вашу госпитализацию в максимально короткие сроки, окажут содействие для Вашего быстрого обследования. На время обследования вы не сможете быть госпитализированы.
| ОБСЛЕДОВАНИЕ перед операцией при раке |
|
| ВНЕШНИЕ ПРИЗНАКИ РАКА | |
|
ЛЕЧЕНИЕ РАКА на разных стадиях |
|
|
Сохранение грудиС ОНКОПЛАСТИКОЙ |
|
|
МастэктомияС РЕКОНСТРУКЦИЕЙ |
|
| БиопсияСТОРОЖЕВЫХ УЗЛОВ | |
|
Рак соска или РАК ПЕДЖЕТА |
Специалисты Университетского Маммологического Центра регулярно повышают свой профессиональный уровень, посещают отечественные и зарубежные конференции, чтобы быть в курсе всех современных тенденций в онкологии и пластической хирургии.

Начните своё лечение прямо сейчас:
запишитесь на консультацию по телефону: 8 (812) 939-18-00 или через форму на сайте
Категории риска
При лечении рака молочной железы официально не принято выделять категории риска, как при раке предстательной железы, поскольку последняя имеет не столь обширное морфологическое типирование. Рак молочной железы представлен огромным разнообразием клеточных видов, все их учесть невозможно, и регулярно список критериев пересматривается и дополняется. Тем не менее, некоторые клиники используют «категории риска» для объяснения пациенткам отдаленных перспектив.
В специальной литературе и клинической практике выделяют критерии неблагоприятного прогноза, обещающие высокую вероятность возврата заболевания в любом виде — метастазирование или рецидивирования.
Не выявлено закономерностей сочетания и численности неблагоприятных признаков, считается, что чем больше критериев найдено при микроскопии и специфических анализах, тем хуже прогноз:
- размер первичного рака в железе более 5 сантиметров,
- опухолевое поражение больше четырех лимфоузлов в подмышке,
- низкодифференцированная структура,
- обладание клетками HER2-геном,
- высокий потенциал деления раковых клеток, обозначаемый как Ki67,
- распространение клеток за пределы узлового образования, что в гистологии указывается как периневральная и лимфоваскулярная инвазии.
Не вписывается в прогностическую программу определяемый только микроскопией и часто такого же объема внутрипротоковый рак молочной железы или DCIS, всегда классифицируемый как in situ или 0 стадия рака при любом размере узла. Злокачественные клетки в DCIS не прорывают базальную мембрану эпителия, то есть внедрения — инвазии нет, но раковые комплексы способны выживать на приличном удалении от материнского узла, что откликается высокой частотой локальных рецидивов и потому требует объемного хирургического вмешательства.
Восстановление и рекомендации в послеоперационном периоде
Обычно женщину выписывают домой через 2–3 дня после операции. При одномоментой реконструкции срок госпитализации может быть больше. В груди может остаться дренаж — трубка для оттока сукровицы. Как правило, ее удаляют через 1–2 недели. В течение этого времени врач назначит периодические визиты в клинику и перевязки.
В течение некоторого времени после хирургического вмешательства могут беспокоить боли, они снимаются обычными обезболивающими препаратами, которые есть в каждой домашней аптечке.
После операции на ноги накладывают компрессионный бинт или надевают компрессионные чулки, чтобы предотвратить тромбоз вен ног. С этой же целью, как только врач разрешит вставать, нужно периодически ходить.
В течение 4–6 недель после удаления рака молочной железы с реконструкцией запрещается поднимать грузы тяжелее 2,5 кг, противопоказаны интенсивные физические нагрузки. Сексом можно заниматься, когда возникнет такое желание — это не помешает заживлению груди.
Если были удалены лимфатические узлы, врач порекомендует физические упражнения и другие меры, которые помогут снизить риск возникновения отека на руке.
Состав козьего молока
Удалить рак груди
3 стадия РМЖ подразумевает либо размер опухоли более 5 см, либо наличие отёка кожи молочной железы, либо крупные метастазы в лимфатических узлах.
Лечение такой стадии рака должно начинаться с лекарственного (неоадьювантного) лечения — химиотерапии или гормонотерапии. Операция возможна и органосохранная, и онкопластика (опухоль для операции с сохранением груди необходимо маркировать у хирурга до начала этого предварительного лечения, и не должно быть отёка кожи молочной железы на момент операции).
Биопсия сторожевых узлов тоже возможна — если по результатам лечения признаки метастазов в них исчезли, или их не было изначально.
Чаще при раке груди 3 стадии выполняется мастэктомия. Одномоментное протезирование не ухудшает течение онкологического процесса и не увеличивает риски на возврат болезни.
|
При удалении молочной железы в 80% мы сразу делаем |
|
Рак соска или РАК ПЕДЖЕТА |
Мы лечим не хуже чем за границей!
Подозрение на рак молочной железы операция
В ряде случаев у пациентов может быть подозрение на рак молочной железы. Например, при биопсии не попали в опухоль, или когда пациентка от биопсии отказалась. В таких случаях выполняется секторальная резекция молочной железы (удаление опухоли), и опухоль экстренно доставляют в лабораторию. В гистологической лаборатории врачи-гистологи её рассматривают под микроскопом (делают срочное гистологическое исследование), пока пациент спит под наркозом. Если подтверждается диагноз рака молочной железы – выполняется онкологическая операция. В таких случаях квота на высокотехнологическую медицинскую помощь тоже может быть оформлена.
После операции все удаляемые ткани подлежат гистологическому и иммуногистохимическому исследованию (ИГХ). Подробнее о влиянии результатов этих исследования на дальнейшее лечение можете посмотреть ЗДЕСЬ.
По результатам окончательного гистологического исследования и ИГХ составляется индивидуальный план лечения каждого пациента (химотерапия, гормонотерапия, иммунотерапия). Подробнее об этом смотрите ЗДЕСЬ.
При подозрении на рак молочной железы технология биопсии сторожевого узла не используется (рак не был доказан до операции).
Рак молочной железы рак груди
Операции на груди при раке с онкопластикой — это когда операция при раке сочетается с подтяжкой или уменьшением молочной железы.
Сначала удаляется сама злокачественная опухоль, а затем выполняется «маскировка» онкологической операции под пластическую. При этом может быть удалено до 70 % её ткани (как при операции по уменьшению груди). Кроме удаления опухоли выполняется удаление всех лимфатических узлов в подмышке или биопсия сигнальных узлов.
Грудь после операции выглядит более эстетично, чем до операции.Подробнее про наш опыт таких операций (с фото) смотрите здесь: 
Выполнение таких операций требует навыков в пластической хирургии.
После процедуры
Кашель после плевроцентеза — нормальное явление, через некоторое время он проходит, но если он сильный и сохраняется долго, нужно обратиться к врачу. Также нужно сообщить доктору, если беспокоят боли в грудной клетке или одышка. С целью обезболивания после торакоцентеза могут быть назначены препараты из группы нестероидных противовоспалительных средств (НПВС).
Раньше всем пациентам после эвакуации плеврального выпота назначали рентгенографию, чтобы убедиться в отсутствии пневмоторакса, оценить количество оставшейся жидкости и состояние легочной ткани. В настоящее время это контрольное исследование рекомендуется проводить только в определенных случаях:
- если пациент находится на искусственной вентиляции легких;
- если иглу в плевральную полость вводили более одного раза;
- если во время процедуры из плевральной полости был удален воздух;
- если у пациента после процедуры появились симптомы пневмоторакса.
Помимо торакоцентеза, для лечения экссудативного плеврита у онкологических больных применяют и другие методы:
- Химиотерапия направлена на борьбу со злокачественной опухолью, за счет чего уменьшает накопление жидкости в плевральной полости.
- Торакостомия — операция, во время которой на грудной стенке делают небольшой надрез и вводят в плевральную полость дренажную трубку. Последнюю соединяют с гидравлическим отсасывающим дренажным устройством.
- Установка временного катетера, с помощью которого сливают жидкость.
- Плевродез — процедура, во время которой в плевральную полость вводят препарат, вызывающий образование спаек и склеивание листков плевры — это помогает предотвратить дальнейшее накопление жидкости.
- Шунтирование — операция, во время которой искусственно создают пути оттока для плеврального выпота.
В клинике Медицина 24/7 работают врачи, которые имеют большой опыт лечения онкологических больных с плевральным выпотом. Мы применяем наиболее современные методики, работаем в соответствии с международными стандартами, не только боремся с основным заболеванием, но и стараемся обеспечить максимально высокое качество жизни пациента.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
Серома после операции
Как правило, серома — скопление лимфы или серозной жидкости — отмечается в подмышке у края большой грудной мышцы. Она появляется после удаления дренажа: до этого данная жидкость оттекает по нему. Причина появления серомы — нарушенный венозный отток от мышц из-за повреждения её вен: кровь притекает в мышцы по артериям, а вены – пересечены. Жидкая часть крови «пропотевает» из мышцы и скапливается рядом. Это не является серьёзным осложнением или дефектом выполнения операции. Если врач умеет и хочет — он может (проявляя виртуозность хирургических навыков, используя лупы и специальные инструменты) выделять и сохранять вены от мышц в зоне операции, удаляя только лимфатические узлы и жировую клетчатку. Данная его работа не является обязательной при таких операциях.
Иногда серомы скапливаются под оставшейся кожей молочной железы. Как правило, это бывает при избытке оставленной кожи. У онкологов это тоже не считается дефектом операции, а зависит от опыта врача.
Причинами серомы являются:
- Реакция
организма на инородное тело. Имплантат является для организма человека
инородным телом на которое будет реакция отторжения. Имплантат изготовлен из
биологически инертного материала, поэтому реакция отторжения минимальна и, чаще
всего, ее проявления незначительны и быстро проходят. У некоторых пациентов
отмечается повышенная чувствительность к материалу имплантата, что повышает
риск развития серомы. К сожалению, выяснить как будет реагировать организм на
имплантат до операции невозможно. - Повреждение
лимфатических сосудов. Операция по увеличению груди сопровождается повреждением
кровеносных и лимфатических сосудов. В норме эти сосуды тромбируются в первые
сутки после операции, но в некоторых случаях лимфатические сосуды могут
выделять лимфу еще в течение нескольких дней. -
Повышенная
кровоточивость тканей. Здесь речь не идет о гематоме. Речь о мелких капилярах
из которых кровь просачивается в мягкие ткани груди. В дальнейшем, при
рассасывании этих кровоизлияний может образовываться жидкость, которая
скапливается в полости имплантационного кармана. - Грубая
работа хирурга с мягкими тканями груди. Операция по увеличению груди сопровождается
обширным разделением мягких тканей груди. Хирург должен работать аккуратно,
избегая повышенной травматизации тканей. В противном случае фрагменты
поврежденных тканей подвергаются лизису (растворению макрофагами, лейкоцитами),
что, в свою очередь, приводит к образованию серозной жидкости. - Наличие
послеоперационной гематомы. Наличие гематомы имплантационного кармана всегда
приводит к образованию серомы. Через 5-7 дней начинается растворение гематомы с
образованием большого количества сукровичной жидкости. Особенно опасны в плане
образования серомы маленькие гематомки, которые не были выявлены после
операции. По этой причине надо тщательно наблюдать за пациенткой в первые 4-7
дней, чтобы своевременно принять необходимые меры. - Отсутствие
адекватного дренирования имплантационного кармана после операции. Иногда
хирурги не устанавливают дренажи с , считая, что в этом нет
необходимости. Любая операция сопровождается повреждением тканей и образованием
раневого отделяемого (сукровица, лимфа). Если не удалять эту жидкость, она, в
итоге, может спровоцировать образование серомы. - Реакция
на шовный материал. В настоящее время в распоряжении хирургов есть масса
качественных шовных материалов. Однако ни один шовный материал не является
идеальным. При наличии в тканях большого количества рассасывающихся нитей тоже
может стать причиной для развития серомы. - Первичное
инфицирование. Часто эта причина остается нераспознанной и ей напрасно
пренебрегают. В некоторых случаях попадание инфекции из хронических очагов
инфекции (тонзиллит, фарингит и др.) гематогенным или лимфогенным путем не
вызывает классического воспаления со всеми вытекающими последствиями, но может
вызвать образование серомы. Кроме того, не следует забывать, что, например, при
доступе через ареолу есть возможность повреждения млечных протоков, а
следовательно и инфицирования операционной раны.
Классификация
Классификация гематом осуществляется с целью деления их на группы, выбора тактики лечения, оценки целесообразности проведения оперативного вмешательства и определение вероятного прогноза течения заболевания.
В клинической практике выделяют следующие виды образований:
- По месту их локализации. Гематомы могут быть подкожными, внутри фасциальными и внутримышечными. Наиболее крупные полости могут образовываться внутри крупных мышц или фасций, что обуславливается большим количеством кровеносных сосудов.
- По состоянию поврежденного сосуда. По данному признаку выделяют пульсирующие (образующиеся при нарушении целостности крупных кровеносных сосудов, без формирования тромба) и не пульсирующие (образующиеся при нарушении целостности мелких и средних сосудов, с быстрым закрытием поврежденного сосуда тромбом).
- По состоянию излившейся крови. Выделяют несвернувшиеся (появляющиеся впервые дни после получения повреждений), свернувшиеся (проявляющиеся спустя несколько суток после травмы), лизированные (заполненные загустевшей, неспособной к свертыванию кровью).
- По отношению к окружающим тканям. Выделяют диффузные (практически не образуется полость, большинство излившейся крови просачивается сквозь окружающие ткани), ограниченные (излившаяся кровь образует внутреннюю полость, степень пропитывания окружающих тканей незначительна) и осумкованные («зрелые» образования, характеризующиеся наличием слоя фиброзной ткани, отделяющей полость от окружающих тканей).
- По тяжести поражения. Выделяют легкие (степень развития незначительна, не требуют лечения), средние (характеризуются значительным размером, для лечения требуется использование консервативного или оперативного лечения) и тяжелые (большие по размеру полости, отличающиеся большей болезненностью и более темным окрасом окружающих тканей, часто осложняются сопутствующими инфекциями и являются абсолютным показанием для проведения оперативного лечения).
Лечение сальпингоофорита
Лечение обострения сальпингоофорита проводится амбулаторно, при отсутствии улучшения спустя 2-3 суток, нужна госпитализация в стационар. Пациент будет круглосуточно находиться под медицинским контролем, что позволит изменить тактику лечения в пользу хирургической санации.
Антибактериальное лечение сальпингоофорита назначается с учетом чувствительности патогенной флоры. Противовоспалительные препараты снимают отечность, болевой синдром. Дезинтоксикация включает прием адсорбентов, инфузии внутривенно.
Рекомендуется сбалансированное питание, насыщенное витаминами, микроэлементами. Назначается диетический стол, исключающий употребление жирной и острой пищи.
Низкий иммунитет корректируется иммуномодуляторами. Сальпингоофорит смешанной этиологии лечится противовирусными, противогрибковыми медикаментами (по результатам обследования).
Контроль лечения хронического сальпингоофорита осуществляется 2 раза в неделю, потом каждые полгода-год. Индикаторами корректной терапии острого воспаления являются:
- купирование инфекции
- сальпингоофорит не переходит в хроническую форму, не повторяется
- репродуктивная функция соответствует норме
Для восстановления микроциркуляции тканей, нарушенной хроническим сальпингоофоритом, гинекологи прописывают физиотерапевтическое процедуры: массаж, ультрафорез, импульсные токи, сероводородные ванны.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Хирургическое лечение сальпингоофорита
Операция при сальпингоофорите показана девушкам с нарастающими симптомами на фоне консервативного лечения через 72 часа. Экстренное вмешательство необходимо, когда есть синдром острого живота. Плановая операция делается в случае трубного бесплодия. Помимо диагностических мероприятий плановая подготовка включает:
- Сдачу крови на сифилис, ВИЧ, гепатит.
- Консультацию невролога, кардиолога.
- УЗИ, лапароскопию.
- Если операция будет проходить под общим наркозом, за 6 часов нельзя есть и пить.
Сальпингоофорит лечится методом лапароскопии или лапаротомии. Разделение спаек, вскрытие абсцессов и их дренирование относится к малоинвазивным способам. С помощью специального инструмента, оснащенного камерой, выполняется высокоточное лечение. Лапаротомия показана при тубоовариальных опухолях, проводится с разрезом скальпелем брюшной стенки в анатомической области придатков.
Вы можете пройти консультацию у гинеколога в нашем медцентре. Для записи вам необходимо обратиться по телефону или через форму обратной связи. Администратор подберет наиболее удобное для вас время.
Салон
Сиденье внедорожника позаимствовано у ЗАЗ. Среди датчиков и приборов можно найти амперметр, показывающий напряжение в электросети. Кстати температура трансмиссионного масла тоже выводится для водителя.
Отделка салон, мягко говоря, оставляет желать лучшего. Все очень просто и в ретро стиле. Автомобиль явно создавался не для городского трафика, а в основном для езды по бездорожью, а значит для села.
Стандартная для армейских автомобилей панель приборов получила более гражданский вид и стала визуально приятнее. Некоторые неудобства исходят от сидений, особенно это можно отнести к установленным сзади креслам.
Очень часто, владельцы транспортного средства, решают изменить обивку дверей и покрытие потолка. Это служит для понижения шума. Когда автомобиль решили обновить, он стал иметь:
- Обновленную переднюю панель;
- Иную форму ветрового стекла;
- Двери с замками и рамками окон;
- Пластиковую приборную панель;
- Травмобезопасную рулевую колонку и кресла от Жигулей.
После развала Союза Советских Социалистических Республик, в 91-ом году, Украина решила выйти из состава СССР, поэтому уже стала самостоятельным государством. Связи автомобильного предприятия с Российской Федерацией были прекращены.
Кроме силового агрегата, модель 1302 позаимствовала у «Таврии» кресла, ведь от «Жигули» брать уже было невозможно.
«Волынь», отличалась неплохой вместительностью и солидными транспортировочными свойствами. Если откинуть задний борт, там можно было перевозить довольно внушительные габариты.
Многие аскетизм салона автомобиля объясняют тем, что во время применения модели в сельской местности, там, где будет неизбежно пыль и грязь, комфортабельность и богатое убранство интерьера, было бы самым последним делом. Почему?
Потому что чистить его было бы всегда очень проблематично. Конечно, есть брезентовый верх, под которым летом очень жарко, а в холодное время – прохладно, поэтому приходиться согреваться подручными методами.
Зато вместе с водителем, могут поехать на охоту или рыбалку шесть достаточно массивных представителей сильной стороны человечества в охотничьей экипировке – а это уже не каждый автомобиль может.
В том случае, когда раскладываются задние кресла, 969-ая модель может взять с собой дополнительно 400 килограмм багажа, что будет очень кстати рыбакам и охотникам.
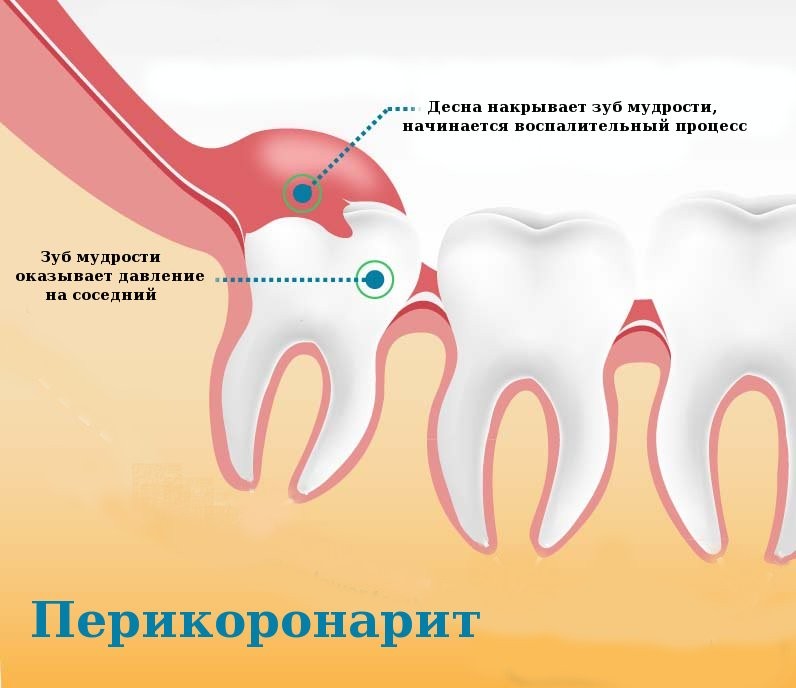
Симптомы челюстной кисты
Большая часть разновидностей челюстной кисты на ранних стадиях развития не имеет явных симптомов. Только с увеличением размера новообразования пациенты замечают небольшой узелок круглой или овальной формы. При этом передняя стенка челюсти становится тоньше, благодаря чему констатировать появление кисты можно самостоятельно.
Но даже при появлении челюстного узла каких-либо болезненных ощущений и прочего дискомфорта пациенты не ощущают. Длиться этот этап может в течение нескольких месяцев.
Прогрессируя и увеличиваясь в размерах, челюстная киста будет сопровождаться следующими симптомами:
- Меняется форма лицевой кости;
- Появляется характерная шишка;
- Слизистая оболочка регулярно отекает;
- Учащается заложенность носа в результате отёка;
- При расположении кисты в альвеолярной части уголки рта начинают неметь;
- При нажатии на узел ощущается характерный «хруст».
Внешнее проявление кисты челюсти
Дальнейшее развитие кисты переходит в этап воспаления. При этом могут наблюдаться болезненные ощущения при пережёвывании пищи, покраснения десны и увеличение отёка. На этой стадии симптомы следующие:
- Нарушение лицевой симметрии из-за прогрессирующего отёка;
- Затруднение, как в пережёвывании пищи, так и при открывании/закрывании рта;
- Появление подвижности у ближайших к зоне поражения зубов;
- Отслоение эпителия в области кисты.
Кроме этого, к общим симптомам прогрессирования челюстной кисты многие стоматологи относят:
- Повышение температуры;
- Озноб;
- Сильные головные боли в височной и затылочной части;
- Резкие скачки артериального давления в течение суток;
- Обострение хронических респираторных заболеваний;
- Рецидив афтозных язв в полости рта;
- Развитие костных воспалений.
Разнообразные эффекты системных ферментов
Как упоминалось ранее, благодаря различным клиническим эффектам системные ферментные препараты могут использоваться в различных областях медицины – заболевания уха, носа, горла, респираторные, желудочно-кишечные, ревматические, сосудистые, лимфатические заболевания, трофические язвы, гинекологические, урологические, дерматовенерологические, онкологические заболевания.
Еще в 1996 г. немецкие ученые провели рандомизированное двойное слепое исследование, чтобы изучить влияние препаратов системных ферментов (вобэнзим) на лечение мастопатии у женщин по сравнению с гормональными препаратами (линестренол). После двух месяцев системной ферментной терапии они наблюдали более выраженный эффект уменьшения уплотнения молочных желез.
Хотя исследователи не обнаружили разницы между устранением других симптомов (количество и размер кист, боль, чувствительность), системная ферментная терапия хорошо переносилась, не имела побочных эффектов, влияла на гормональный баланс в организме, поэтому ее считали альтернативной терапией с низким риском для этой патологии.
Другой важный эффект ферментов – антифибротический, т.е. ферменты разрушают рубцовую ткань. Известно, что с возрастом системные ферменты в организме уменьшаются, поэтому одновременно начинают появляться заболевания, связанные с повышенным количеством фиброзной ткани в организме (фиброзно-кистозная болезнь молочной железы, эндометриоз, миома матки, склеротические изменения артерий), а также возрастые. И любые поражения и раны оставляют заметный шрам.
Поэтому препараты системных ферментов – отличное средство для уменьшения рубцовой ткани и фиброза после хирургических вмешательств (кесарево сечение, лапаротомия) или при различных заболеваниях (почки, фиброз легких)
Также важно подчеркнуть, что ферменты могут разрушить даже старую рубцовую ткань, образовавшуюся несколько месяцев или лет назад. . Ферменты также важны для поддержания чистоты жидкой кровяной среды
Исследователи показали, что ферменты, содержащиеся в крови, улучшают кровообращение, потому что удаляется накопленный фибрин и, таким образом, кровь не густеет, что снижает вероятность образования тромбов. Это снижает риск ишемического инфаркта миокарда и головного мозга.
Ферменты также важны для поддержания чистоты жидкой кровяной среды. Исследователи показали, что ферменты, содержащиеся в крови, улучшают кровообращение, потому что удаляется накопленный фибрин и, таким образом, кровь не густеет, что снижает вероятность образования тромбов. Это снижает риск ишемического инфаркта миокарда и головного мозга.
Однако пациентам с заболеваниями крови (гемофилией) или уже принимающим антикоагулянты (гепарин, варфарин) следует с осторожностью применять ферментные препараты и проконсультироваться с врачом, так как они повышают эффективность этих препаратов и могут привести к значительному снижению вязкости крови
Сколько держится высокая температура?
Сколько держится температура после маммопластики? У вас наверняка возник этот закономерный вопрос. Однако однозначного ответа на него нет. Сколько дней температура после маммопластики будет сохраняться высокой, зависит от индивидуальных особенностей организма. У одной пациентки высокая температура может продержаться всего несколько часов, а у другой – держатся две недели. В среднем, это 7-14 дней. Если же три недели температура после маммопластики не приходит в норму, то следует обратиться к врачу и выяснить причины такого симптома. Как правило, такое длительное повышение температуры не связано с прошедшей операцией.
Помните, что регулярно показываться врачу вы обязаны независимо от того, сколько дней после маммопластики держится температура. После того, как вас выпишут, вам обязательно расскажут о ваших дальнейших визитах к врачу для оценки состояния груди.