Ретинопатия
Содержание:
Online-консультации врачей
| Консультация онколога |
| Консультация гастроэнтеролога |
| Консультация эндоскописта |
| Консультация неонатолога |
| Консультация вертебролога |
| Консультация нейрохирурга |
| Консультация кардиолога |
| Консультация сосудистого хирурга |
| Консультация инфекциониста |
| Консультация хирурга |
| Консультация педиатра |
| Консультация психоневролога |
| Консультация генетика |
| Консультация гинеколога |
| Консультация стоматолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Как лечится ретинопатия недоношенных?
Лечением ретинопатии недоношенных детей занимаются педиатры и неонатологи при участии квалифицированного офтальмолога. Он определяет стадию процесса и назначает лечение. Лечение может проводиться и в домашних условиях, и в условиях стационара. Однако стационарное наблюдение ребенка обычно вызвано другими сопутствующими проблемами недоношенного, а не только ретинопатией.
Из медикаментов назначаются препараты, улучшающие состояние кровеносных сосудов и микроциркуляцию в тканях, антиоксиданты и гормональные лекарства. При этом именно гормональные средства оказывают самый значимый эффект. Назначают их местно в виде капель и в растворах для инъекций, которые делаются в область около глаз.
Значимый эффект оказывают физиопроцедуры в регрессивном периоде болезни. В случае прогрессирования болезни до 4 и 5 стадий проводится хирургическое лечение ребенка для того, чтобы сохранить ему зрение. Однако желаемого эффекта не всегда удается добиться даже после операции.
Общие сведения
Возникновение Р. часто связано с гематогенным заносом в сетчатку из очагов инфекции в организме стрептококков, стафилококков, пневмококков и др., а также их токсинов. В ряде случаев Р. может иметь вирусную этиологию (напр., при гриппе, герпесе, опоясывающем лишае и др.). Нередко Р. возникает при туберкулезе, токсоплазмозе и сифилисе. Встречаются Р. при лепре, тифах, актиномикозе, саркоидозе. Иногда развитие Р. обусловлено воздействием светового, ионизирующего излучения, а также повреждениями сетчатки (см.).
В зависимости от этиологии заболевания различают туберкулезный, сифилитический, токсоплазмозный, метастатический, солнечный, лепрозный Р. и др. (см. ниже).
В активной стадии Р. возникает дезорганизация и деструкция сетчатки с образованием воспалительного фокуса, по краям к-рого отмечается скопление лимфоцитов, плазматических клеток, эозинофилов и фагоцитов. Наблюдается миграция клеток пигментного эпителия во внутренние слои сетчатки. Одновременно во внутренних слоях собственно сосудистой оболочки появляется лимфоцитарная инфильтрация. В результате организации воспалительного фокуса образуется ретинохориоидальная рубцовая ткань. Нервные элементы сетчатки при Р. распадаются и замещаются соединительной тканью; нервные волокна варикозно утолщаются; подвергаются жировой дистрофии ганглиозные клетки (ганглиозные нейроциты) и опорные волокна Мюллера (лучевые глиоци-ты). Вовлекаются в процесс палочки и колбочки, к-рые на поздних этапах заболевания подвергаются деструкции.
Основной субъективный симптом Р.— снижение остроты зрения (см.). Степень его зависит от локализации процесса. Наибольшее нарушение центрального зрения происходит при локализации Р. в макулярной зоне (в зоне желтого пятна — maculae), при этом страдает также цветовос-приятие. Нередко больные жалуются на искаженное зрительное восприятие предметов (см. Метаморфопсия), а так же ненормальные субъективные световые ощущения в глазах в виде блеска, молний, искр и др. (см. Фотопсия). При исследовании поля зрения (см.) определяют центральные, парацентральные или периферические скотомы (см.), к-рые могут быть абсолютными или относительными, положительными или отрицательными.
Периферическая локализация Р. сопровождается различными по конфигурации изменениями границ поля зрения, нарушениями темновой адаптации, к-рые после благоприятного разрешения процесса могут исчезнуть. С помощью офтальмоскопии при Р. обнаруживают белые и желтоватого цвета фокусы, к-рые в активной фазе заболевания представляются рыхлыми с нечеткими границами, окруженными зоной отека сетчатки.
Сосуды сетчатки обычно изменяются при поражении их стенок (васкулиты). Изменения могут быть разнообразными: сужение или расширение сосудов, неравномерность их калибра, частичная облитерация, образование муфт и др. Нередко появляются обширные кровоизлияния в самой сетчатке и под ней.
Активный воспалительный процесс на глазном дне вызывает реакцию стекловидного тела, в к-ром появляется экссудат. Обнаружение его в стекловидном теле помогает дифференцировать воспалительный процесс на глазном дне от дистрофического.
Снижение активности процесса сопровождается уплотнением очага, границы к-рого становятся более четкими. Старые хориоретинальные фокусы имеют четкие границы, белый и серый цвет с отложением глыбок пигмента. После разрешения активного воспалительного процесса на сетчатке могут оставаться обширные хориоретинальные рубцы, относящиеся к вторичным дистрофиям сетчатки.
В диагностике и дифференциальной диагностике Р
важное значение имеют данные офтальмоскопического исследования (см. Офтальмоскопия) и флюоресцентной ангиографии глазного дна (см
Флюоресцентная ангиография). С помощью этих методов может быть выявлен свежий воспалительный фокус (контрастируется в поздние сроки) или старый фокус с деструкцией пигментного эпителия (контрастируется в ранние сроки). Этиологию Р. устанавливают на основании оценки состояния больного, данных общего его обследования, постановки специальных диагностических проб.
Диагностика диабетической ретинопатии
Диагноз диабетической ретинопатии выставляется на основании нескольких составляющих: анамнеза, результатов офтальмологического обследования и особенностей клинической картины глазного дна.
Для первичного обследования (скринига) проводятся определённые виды исследований:
- визометрия — проверка остроты зрения;
- периметрия — оценка состояния периферического зрения;
- биомикроскопия — изучение переднего отрезка глаза (роговицы, передней камеры, хрусталика, конъюнктивы и век);
- офтальмоскопия под мидриазом — осмотр глазного дна через расширенный зрачок с использованием линзы Гольдмана;
- контактная тонометрия — измерение внутриглазного давления тонометром Маклакова.
Данные обследования должны проходить все пациенты с сахарным диабетом любого типа минимум раз в год, а беременные пациентки — раз в триместр. Это позволит вовремя выявить ретинопатию и не допустить развитие осложнений .
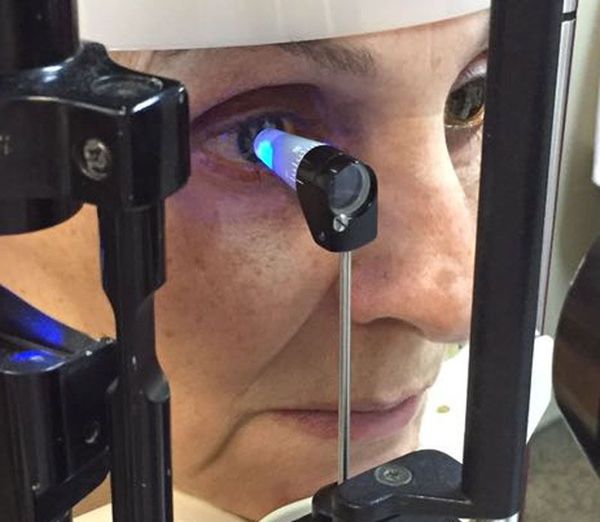
Для отслеживания динамики изменений на сетчатке выполняется фотографирование глазного дня с помощью фундус-камеры. Иначе её называют ретинальной камерой. Она также помогает определить степень диабетической ретинопатии .
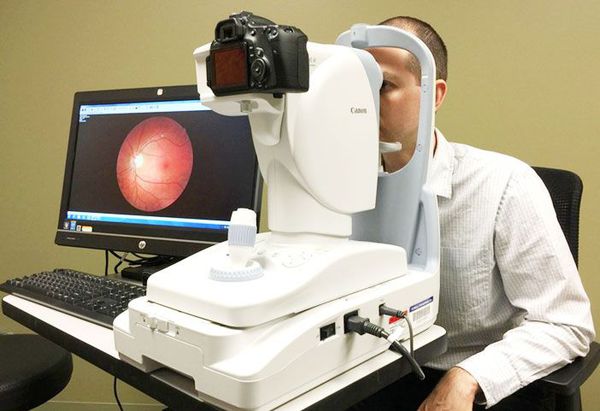
При наличии помутнений хрусталика и стекловидного тела показано проведение УЗИ глаза, чтобы оценить состояние этих структур. Для выявления признаков глаукомы выполняется гониоскопия, которая позволяет осмотреть переднюю камеру глаза.
Наиболее информативным методом визуализации сосудов сетчатки является флуоресцентная ангиография. Она помогает оценить состояние капилляров и качество кровообращения, благодаря чему можно обнаружить начальные проявления диабетической ретинопатии, а также закупорку капилляров, зоны ишемии сетчатки и образование новых сосудов. Эти данные позволяют определить степень тяжести диабетической ретинопатии и определиться с тактикой лечения .
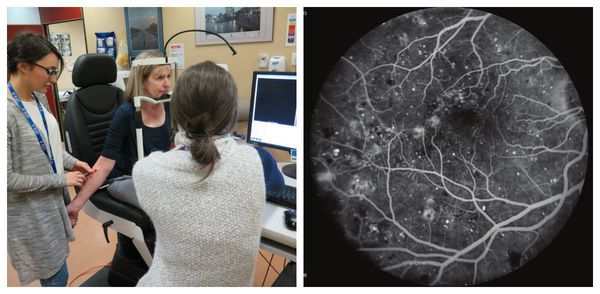
Совместно с ангиографией проводят оптическую когерентную и лазерную сканирующую томографию сетчатки . Эти исследования предназначены для оценки выраженности макулярного отека и эффективности проводимого лечения .
Болезнь обнаружена: что делать
При развитии ретинопатии осмотры офтальмолога должны проводиться каждую неделю вплоть до выздоровления. При диагностике задней агрессивной ретинопатии недоношенных (ЗАРН) осмотры проводят раз в три дня.
Процедуры
При ранних стадиях РН показано применение кортикостероидов и антиоксидантов. Под воздействием лечения на этих стадиях болезнь уходит без каких бы то ни было последствий.
При третьей стадии РН показана лазеркоагуляция сетчатки – прижигание бессосудистой зоны сетчатки лазером, чтобы предотвратить развитие новообразованных сосудов. В некоторых случаях вместо лазеркоагуляции используется криокоагуляция – промораживание сетчатки специальным воздействием холода.
Если заболевание спрогрессировало до четвертой стадии, лазеркоагуляцию делать бессмысленно. В этом случае применяют викрэктомию – удаление тяжей и части стекловидного тела. В результате отслоенные участки сетчатки вновь прилегают к глазу и зрение восстанавливается.
Все эти процедуры проводятся в специализированных офтальмологических центрах.
Еще один способ лечения, начиная со второй+ стадии, – введение ингибиторов факторов роста эндотелия сосудов, при ЗАРН этот метод становится основным.
Введение ингибиторов при РН – это процедура, когда препарат вводят интравитреально – в полость глаза.
Из ингибиторов факторов роста сосудов в России используют препарат Ранибизумаб (Луцентис) (с июля 2020 года он включен в список препаратов, выделяемых по ОМС). Сейчас клинические испытания проходит Афлиберцепт (Элеа).
Практикуются и комбинированные процедуры, когда сначала показана лазеркоагуляция, а потом введение ингибиторов. К сожалению, есть немногочисленные случаи, когда глаза ребенка не реагируют на лечение, наступает слепота.
Основные процедуры при ретинопатии недоношенных проводят в возрасте двух-трех месяцев жизни ребенка.
Бывают ли случаи РН у детей старше полугода?Сергей Лесовой, заведующий офтальмологическим отделением Детской городской клинической больницы им. З.А.Башляевой: «Рецидивы ретинопатии недоношенных после полугода бывают у детей, которым делали интравитреальное введение препаратов, и где не было достигнуто полное выздоровление. Самый взрослый ребенок, которого я видел с рецидивом ретинопатии недоношенных, был возраста 1 год и 7 месяцев. Мы делали ему лазеркоагуляцию сетчатки. Болезнь отступила. Но это единичный случай».
Лечение
Лечение ретинопатии зависит от стадии процесса. Выделяют 2 основных направления:
- Консервативное — закапывание капель, назначаемых врачом-офтальмологом. Чаще всего это витаминные и гормональные препараты.
- Хирургическое.
Выбор метода хирургического вмешательства зависит от стадии процесса. Как правило, проводят лазерную или криохирургическую (жидким азотом) коагуляцию сетчатки или витрэктомию (удаление стекловидного тела) опытными хирургами-офтальмологами в специализированных лечебных учреждениях.
У половины больных имеется трагическое несоответствие между удачным хирургическим решением проблемы (то есть, технически успешно проведённой операцией) и отсутствием зрения прооперированного пациента.
Множество причин и факторов ведёт к таким неудовлетворительным результатам. К ним относятся недоразвитие фоторецепторов сетчатки и их повреждение как в процессе самой ретинопатии, так и при проведении хирургического лечения, наличие тяжёлой сопутствующей патологии ЦНС, врождённое повреждение проводящих зрительных путей и подкорковых центров.
Лечение аллергического ринита
Аллергический ринит хорошо поддается лечению, если внести изменения в образ жизни и тщательно соблюдать рекомендации врача. Если аллергический ринит протекает в мягкой форме, вы можете самостоятельно избавиться от его симптомов:
- с помощью безрецептурных препаратов: антигистаминных средств длительного действия, не обладающих седативным эффектом (не вызывающих сонливости) и деконгестантов (сосудосуживающих средств), избавляющих от заложенности и выделений из носа;
- избегая специфических аллергенов, которые провоцируют заболевание;
- регулярно промывая нос физиологическим раствором, чтобы удалить со слизистой аллергены и выделения.
Вам следует обратиться к врачу, если предпринятые меры не приносят облегчения, или симптомы аллергии сильно выражены и влияют на качество вашей жизни. Методы лечения аллергического ринита описаны ниже.
Лекарственные препараты
Медицинские препараты лечат не саму аллергию, а ее проявления, такие как: выделения из носа, зуд, чиханье. Если симптомы вызваны сезонными аллергенами, например, пыльцой, вам следует прекратить прием лекарств после того, как риск контакта с аллергеном прошел. Посетите врача, если двухнедельный прием препаратов не дает эффекта.
Антигистаминные препараты избавляют от симптомов аллергического ринита, блокируя действие химического вещества — гистамина, который высвобождается в организме при контакте с аллергеном. Большая часть антигистаминные препаратов в виде таблеток и спреев для носа отпускается в аптеках без рецепта.
Антигистаминные препараты иногда вызывают сонливость. Поэтому, перед первым приемом внимательно ознакомьтесь с инструкцией. Проследите за своей реакцией на препарат прежде, чем садится за руль или управлять сложными механизмами. В особенности антигистаминные препараты вызывают сонливость при сочетании с алкоголем.
Кортикостероиды. Если вы страдаете от частых и продолжительных симптомов, заложенности носа и назальных полипов, врач может назначить вам спрей для носа или капли, содержащие кортикостероиды. Кортикостероиды помогают снять воспаление и отек в носу. Эффект наступает спустя некоторое время после приема, зато действие длится дольше, чем у антигистаминных средств.Спреи и капли с кортикостероидами редко, но вызывают побочные эффекты, такие как: сухость в носу, раздражение и носовые кровотечения.
При особо тяжелом течении аллергического ринита врач может назначать вам короткий курс кортикостероидов в виде таблеток приблизительно на 5-10 дней.
Назальные деконгестанты (сосудосуживающие средства)снимают заложенность в носу и, как правило, продаются без рецепта. Они выпускаются в виде назального спрея или капель, реже таблеток или капсул. Для лечения аллергического ринита деконгестанты применяются не более 5-7 дней. Более продолжительное использование может усилить заложенность носа.
Не используйте деконгестанты для носа, если принимаете антидепрессанты из группы ингибиторов моноаминоксидазы (ИМАО).
Дополнительные препараты. Если аллергический ринит не поддается лечению, врач может внести изменения в вашу лечебную программу:
- увеличить дозировку назального спрея с кортикостероидом;
- добавить к лечению короткий курс деконгестантов для носа в виде спрея;
- назначить комбинацию антигистаминного препарата в таблетках, назального спрея с кортикостероидами и деконгестанта для носа;
- рекомендовать назальный спрей, содержащий средство под названием ипратропиум, которое снижает количество жидких выделений из носа;
- добавить к лечению антагонист лейкотриеновых рецепторов.
Если дополнительные препараты не помогли, вас направят к специалисту для дальнейшего обследования и лечения.
Гипосенсибилизация (иммунотерапия)
Гипосенсибилизация (иммунотерапия) — метод лечения определенных видов аллергии, таких как сенная лихорадка. Это лечение назначается при тяжелых проявлениях заболевания. Суть метода заключается в постепенном введении нарастающих доз аллергена в организм, чтобы снизить к нему чувствительность. Как правило, инъекции делают под кожу плеча с интервалом в неделю, постепенно повышая дозу аллергена.
Причины неаллергического ринита
Расширение сосудов и скопление жидкости в тканях носа при неаллергическом рините приводят к отеку. Кровеносные сосуды внутри носа, расширяясь и сужаясь, помогают регулировать отток слизи. Набухание слизистой с одной стороны, блокирует носовые ходы, а с другой стимулирует работу желез, образующих слизь. Это приводит к типичным симптомам: заложенности носа, насморку, воспалению слизистой, скоплению жидкости в полости носа. Существует несколько возможных причин неаллергического ринита, описанных ниже.
Вирусный ринит развивается из-за того, что вирусы поражают слизистую оболочку носа и горла, что приводит к воспалению и увеличивает выработку слизи.
Вазомоторный ринит развивается у людей, имеющих очень чувствительные кровеносные сосуды в носу. Раздражители окружающей среды приводят к расширению кровеносных сосудов, что вызывает заложенность носа и накопление слизи. К распространенным раздражителям относят:
- химические факторы, такие как табачный дым, парфюмерия или пары краски;
- изменения погоды, например, понижение температуры;
- алкоголь;
- острая пища;
- стресс.
Атрофический ринит возникает при повреждении носовых раковин — это три гребневидных костных выступа, покрытых слоем мягкой ткани. Одна из причин повреждения носовых раковин — заражение бактерией Клебсиелла озене (Klebsiella ozenae), но она распространена, главным образом, в Индии, Китае и Египте. Чаще повреждение раковин возникает в ходе хирургической операции в носу. Иногда носовые раковины специально удаляют, если они затрудняют носовое дыхание.
Значение носовых раковин:
- сохраняют внутреннюю поверхность носа влажной;
- защищают организм от заражения бактериями;
- регулируют воздушное давление кислорода при вдохе;
- богаты нервными окончаниями, которые передают в мозг информацию о запахах.
При повреждении части носовых раковин, оставшаяся слизистая оболочка становится сухой, покрывается корками и становится уязвимой для инфекций. У страдающих атрофическим ринитом может развиваться одышка, поскольку носовые раковины больше не могут эффективно регулировать давление воздуха, и для получения такого же количества кислорода легким необходимо больше работать. Многие люди также теряют чувствительность к запахам (возникает аносмия).
Атрофический ринит может развиваться при разной степени повреждения носовых раковин. Некоторые люди теряют большую часть носовых раковин и остаются здоровыми, в то время как другие, страдают от атрофического ринита даже при минимальных изменениях в строении носа.
Лекарственный ринит возникает из-за чрезмерного использования деконгестантов для носа (сосудосуживающих спреев). Он также является осложнением злоупотребления кокаином. Деконгестанты суживают кровеносные сосуды, уменьшая отек и заложенность носа. Однако непрерывное использование деконгестантов более 5-7 дней приводит к развитию повторного отека слизистой носа, даже когда первоначальная причина простуды или аллергии уже устранена.
Появление заложенности вновь заставляет использовать сосудосуживающие средства, что ухудшает проходимость носовых ходов еще больше. Иногда это явление называют «симптом рикошета». Получается замкнутый круг, и со временем развивается лекарственная зависимость от деконгестантов для носа.
Препролиферативная диабетическая ретинопатия
Это вторая, более критичная, стадия данного заболевания. В момент его прогрессии наблюдается деформация мелких сосудов. Они становятся более извитыми, раздваиваются, появляются артериальные петли. Под офтальмоскопом врач может разглядеть на глазном дне множество экссудатов, причем как мягких, так и твердых. Офтальмологические симптомы уже более выраженные. Препролиферативная стадия ретинопатии сопровождается такими изменениями зрения и состояния глаз:
- изображение нечеткое, размываются очертания фигур;
- желтоватый оттенок белочной оболочки;
- снижение остроты центрального зрения;
- появление бликов, помутнений;
- возникновение мелких кровяных паутинок на склерах.
Если не начать лечение на этом этапе, болезнь будет продолжать прогрессировать. Высока вероятность ее перехода в третью стадию. Узнаем, как проявляется пролиферативная диабетическая ретинопатия.
Прогноз в лечении
Центральная серозная ретинопатия хорошо поддается терапии. В большинстве ситуаций зрение восстанавливается до нормы в течение одного месяца, максимум на протяжении полугода. Однако бывают случаи, когда заболевание принимает хроническое течение и острота зрения неуклонно падает до 0,1 и ниже. Для хронической формы характерна медленная атрофия пигментного эпителия вследствие длительной отслойки. Прогноз для центрального зрения неблагоприятный, нужно проводить тщательное обследования состояния глазных структур и принимать кардинальные меры.
Осложнения центральной серозной хориоретинопатии могут быть следующими:
- субретинальная неоваскуляризация — патологическое разрастание новых сосудов на участках, где их быть не должно, что приводит к значительному ухудшению зрения и даже его потере;
- отслоение сетчатой оболочки от сосудистой;
- атрофия пигментного эпителия.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Классифицируем диабетическую ретинопатию
Сент-Винсентская декларация (1989г.) определила глобальную концепцию лечения и профилактики поздних осложнений сахарного диабета. В ней национальным системам здравоохранения предлагается оказывать специализированную высококачественную помощь больным в соответствии с формами осложнений сахарного диабета.
В соответствии с данной концепцией центром РАМН разработан национальный регистр сахарного диабета.
На федеральном уровне программа уже запущена в действие, в регионах находится на стадии внедрения. Национальный регистр подразумевает введение карт регистрации и наблюдения больных сахарным диабетом на каждого больного.
Карта учитывает наиболее серьезные осложнения сахарного диабета, среди которых являются одними из основных, приводящих к ранней инвалидизации больных. К ним относятся диабетическая катаракта и ретинопатия. Классификация катаракты единая и никаких разногласий не вызывает, чего нельзя сказать о диабетическом поражении сетчатки — в настоящее время применяются несколько клинических классификаций, вносящих путаницу и вызывающих затруднения в трактовке осложнений, особенно у врачей-эндокринологов.
Введение карт национального регистра сахарного диабета обуславливает необходимость применения единой классификации осложнений сахарного диабета.
Эндокринологический научный центр РАМН предлагает введение классификации осложнений диабетической ретинопатии, предложенной E.Kohner и M.Porta, принятой в большинстве стран.
Согласно данной классификации выделяют следующие основные формы (стадии) диабетической ретинопатии.
- Непролиферативная ретинопатия (ДР I) характеризуется наличием в сетчатке патологических изменений в виде микроаневризм, кровоизлияний, отека сетчатки, экссудативных очагов. Кровоизлияния имеют вид небольших точек или пятен округлой формы, темного цвета, локализуются в центральной зоне глазного дна или по ходу крупных вен в глубоких слоях сетчатки. Также возникают кровоизлияния штрихообразного вида. Твердые и мягкие экссудаты локализуются, в основном, в центральной части глазного дна и имеют желтый или белый цвет, четкие или расплывчатые границы. Важным элементом непролиферативной диабетической ретинопатии является отек сетчатки, локализующийся в центральной (макулярной) области или по ходу крупных сосудов.
- Препролиферативная ретинопатия (ДР II) характеризуется наличием венозных аномалий (четкообразность, извитость, петли, удвоение и/или выраженные колебания калибра сосудов), большим количеством твердых и «ватных» экссудатов, интраретинальными микрососудистыми аномалиями (ИРМА), множеством крупных ретинальных геморрагий.
- Пролиферативная ретинопатия (ДР III) характеризуется неоваскуляризацией диска зрительного нерва и/или других отделов сетчатки, кровоизлияниями в стекловидное тело, образованием фиброзной ткани в области преретинальных кровоизлиянии. Новообразованные сосуды весьма тонкие и хрупкие. В следствие этого часто возникают новые и повторные кровоизлияния. Образованные витриоретинальные тракции приводят к отслойке сетчатки. Новообразованные сосуды радужной оболочки (рубеоз) часто являются причиной развития вторичной (рубеозной) глаукомы.
Основные принципы лечения диабетической ретинопатии
Лечение диабетической ретинопатии рассматривается как неотъемлемая часть лечения больного в целом и основано на следующих принципах:
- выявление поражения сетчатки (скрининг) и последующее динамическое наблюдение за ее состоянием (мониторинг);
- оптимальная компенсация углеводного и липидного обмена, контроль артериального давления, нормализация функции почек и т.д.;
- лечение поражения сетчатки.
Скрининг диабетической ретинопатии
В задачу скрининга входит выявление больных с повышенной степенью риска в отношении развития диабетической ретинопатии (например, при сочетании ретинопатии с беременностью, артериальной гипертонией, хронической почечной недостаточностью), которые нуждаются в тщательном наблюдении.
Выделяют следующие этапы скрининга:
- сбор и анализ данных анамнеза, клинического и лабораторного обследования;
- верификация начальных сроков проявления нарушений зрительных функций;
- определение остроты зрения с коррекцией;
- исключение глаукомы;
- обязательное расширение зрачка;
- исследование хрусталика;
- исследование глазного дна.