Как рассчитать предполагаемую массу тела плода при беременности, какие методы расчета веса существуют?
Содержание:
Можно ли увеличить массу плода при беременности?
Если вес плода оказался меньше нормы, то первое что посоветует врач – это коррекция питания. Беременная должна пересмотреть свой рацион, должен присутствовать нормальный баланс витаминов, микроэлементов, минералов. Нужно придерживаться диеты, если она назначена врачом. Многие женщины при вынашивании ребенка страдают от отечности, повышенного давления. В этом случае рекомендуется уменьшить потребление соли, маринадов, соусов, копченостей, жирной пищи.
Соответствие массы женщины сроку беременности , можно рассчитать по калькулятору норм веса беременной.
Будущая мать не должна употреблять спиртные напитки, негативно влияющие на эмбриогенез. Нужно полностью исключить курение, которое может привести к кислородному голоданию плода, что приводит к уменьшению его массы. Есть питательные смеси, которые рекомендуют принимать женщинам в гестационный период. Это поможет поддерживать массу ребенка на должном уровне в соответствии со сроками. Главное, что должен выяснить врач – причину недостаточной прибавки, для стимуляции которой беременную могут госпитализировать в стационар, чтобы провести компенсаторную терапию.
Принципы расчета веса по результатам ультразвукового исследования
Формулы вычисления состоят из большого числа параметров, которые можно определить с помощью УЗИ только после 11 недели внутриутробного развития. Параметры для калькуляции:
- период беременности, указывается в неделях;
- лобно-затылочный размер (FOD);
- обхват головы (HC);
- диаметр головы (BPD);
- обхват живота (AC);
- длина бедренной кости (FL).
В некоторых случаях, для уточненного вычисления, используют дополнительные показатели – размеры костей: голени, предплечья и плеча. Эти характеристики в обязательном порядке указываются на втором плановом УЗИ. Расчет по результатам УЗИ проводится с использованием разных программ, которые есть на определенных интернет-порталах. Гинекологи, чтобы рассчитать вес будущего малыша, применяют специальные формулы и таблицы.
Расчет нормы набора веса при беременности
Для определения требуемых килограммов на любом сроке вынашивания используется показатель ИМТ (индекс массы тела). Он характеризует соотношение роста и веса тела до зачатия. Данная методика позволяет вычислить нужное количество килограммов на любой неделе беременности, а также допустимую прибавку в каждом триместре.
Для расчета индекса используется формула: ИТМ=В/Р*Р, где В — вес (кг), Р — рост (м).
Расшифровка значений показателя:
| ИМТ (Минздрав) | ИМТ (по ВОЗ) | Категория веса | Допустимая прибавка, кг | |
| Одноплодная беременность | Двойня, тройня | |||
| Менее 18,5 | До 16 | Недостаточный | 13-18 | 18-27 |
| 18,6-24,9 | 16,1-19,7 | Стандартный | 10-15 | 17-25 |
| 25-30 | 19,8-26 | Избыточный | 8-11 | 15-23 |
| Более 30 | Свыше 26 | Стадия ожирения | 6-7 | 10-19 |
По индивидуальным показателям индекса можно рассчитать норму набора массы за месяц или триместр.
Таблица прибавки по неделям по разным расчетам ИМТ
С учетом показателей системы российского и общемирового здравоохранения нормы набора килограммов будут следующими.
| Неделя | Предельный набранный вес (верхние значения по Минздраву, нижние — по ВОЗ, остальные — усредненные) | |||
| ИМТ | ||||
| Недостаточный | Стандартный | Избыточный | Ожирение | |
| 2 | 0,2 | 0,1
0,5 |
0,5 | 0,1
0,5 |
| 3 | 0,4 | 0,3
0,7 |
0,6 | 0,2
0,5 |
| 4 | 0,9 | 0,7
0,9 |
0,7 | 0,5 |
| 5 | 1,2 | 0,8
1,2 |
0,9 | 0,6
0,5 |
| 6 | 1,4 | 1,0
1,4 |
1,0 | 0,6 |
| 7 | 1,5 | 1,1
1,5 |
1,1 | 0,6 |
| 8 | 1,6 | 1,2
1,6 |
1,2 | 0,7 |
| 9 | 1,7 | 1,2
1,7 |
1,2 | 0,7 |
| 10 | 1,8 | 1,3
1,8 |
1,3 | 0,8 |
| 11 | 1,9 | 1,4
1,9 |
1,4 | 0,9
0,8 |
| 12 | 2,0 | 1,5
2,0 |
1,5 | 1,0
0,9 |
| 13 | 2,4 | 1,8
2,4 |
1,7 | 1,0
0,9 |
| 14 | 2,7 | 2,0
2,7 |
1,9 | 1,2
1,0 |
| 15 | 3,3 | 2,6
2,9 |
2,1 | 1,2 |
| 16 | 3,6 | 3,0
3,2 |
2,3 | 1,4 |
| 17 | 4,1 | 3,5
4,1 |
3,0 | 1,8
1,9 |
| 18 | 4,6 | 4,0
4,5 |
3,6 | 2,3 |
| 19 | 5,3 | 4,9
5,0 |
4,2 | 2,6 |
| 20 | 6,0 | 5,8
5,4 |
4,8 | 2,9 |
| 21 | 6,6 | 6,4
6,1 |
5,3 | 3,1 |
| 22 | 7,2 | 7,0
6,8 |
5,7 | 3,4 |
| 24 | 7,9 | 7,8
7,2 |
6,0 | 3,6 |
| 24 | 8,6 | 8,5
7,7 |
6,4 | 3,9 |
| 25 | 9,3 | 9,3
8,1 |
7,0 | 4,4 |
| 26 | 10,0 | 10,0
8,6 |
7,7 | 5,0 |
| 27 | 11,8 | 10,5
9,2 |
7,9 | 5,2 |
| 28 | 13,0 | 11,0
9,8 |
8,2 | 5,4 |
| 29 | 13,5 | 11,5
10,0 |
8,7 | 5,7 |
| 30 | 14,0 | 12,0
10,2 |
9,1 | 5,9 |
| 31 | 14,5 | 12,5
10,7 |
9,6 | 6,1 |
| 32 | 15,0 | 13,0
11,3 |
10,0 | 6,4 |
| 33 | 15,5 | 13,5
11,7 |
10,5 | 6,9 |
| 34 | 16,0 | 14,0
12,5 |
10,9 | 7,3 |
| 35 | 16,5 | 14,5
12,9 |
11,4 | 7,6 |
| 36 | 17,0 | 15,0
13,6 |
11,8 | 7,9 |
| 37 | 17,5 | 15,5
14,1 |
12,3 | 8,3
8,2 |
| 38 | 18,0 | 16,0
14,5 |
12,7 | 8,9
8,6 |
| 39 | 18,0 | 16,0
14,8 |
12,9 | 9,0
8,6 |
| 40 | 18,0 | 16,0
15,0 |
13,0 | 9,1
8,7 |
| 41 | 18,0 | 16,0
15,0 |
13,0 | 9,1
8,7 |
По данным таблицы рассчитывается базовая величина прибавки в весе. Набор массы происходит неравномерно, так как развитие плода по месяцам протекает с некоторыми особенностями.
Существует методика расчета набранных килограммов с учетом данных УЗИ в дополнение к ИМТ. Плод в утробе оценивается по размеру головы, длине бедра, окружности живота, диаметру грудной клетки. По этим показателям врач определяет, насколько ребенок отстает в развитии, имеются ли у него патологии и связан ли стремительный набор веса с ростом плода.
Отклонения от нормы в прибавке веса ребенка
Вес малыша по неделям беременности может отличаться от приведенных цифр, и это не обязательно говорит о каких-либо проблемах в его здоровье.
Но если разница существенная, по мнению врачей, ребенок явно не добирает вес, или превышает допустимый, тогда необходимо искать причины таких отклонений. Недобор массы плода (гипотрофию) обычно вызывают такие факторы:
1 Наследственная предрасположенность. Если родители (особенно мать) имеют низкие показатели веса и роста, их малыш, вероятно, тоже не будет отличаться богатырскими размерами.
2 Недостаточное или неправильное питание матери, которое может сопровождаться нарушением поступления питательных веществ и кислорода через сосуды плаценты.
3 Вредные привычки, особенно курение, влияют на диаметр просвета сосудов плаценты. Как и в предыдущем случае, питательные вещества необходимые для роста плода, к нему поступают в меньших количествах.
4 Инфекционные и хронические заболевания матери, ее нервные стрессы негативно влияют на обмен веществ, и тем самым ограничивают питание малыша в ее утробе.
5 Масса плода при рождении по понятным причинам будет зависеть от степени доношенности.
Чем большей она будет при преждевременных родах, тем выше шансы на жизнь малыша.
6 Вероятность гипотрофии плода зависит и от возраста будущей матери: она возрастает у слишком молодых женщин (до 18 лет) и в случае поздней беременности (после 35 лет).
7 Недобор веса ребенка часто встречается у женщин, страдающих анемией – недостатком гемоглобина в крови. И мать, и ребенок при этом страдают от кислородного голодания, особенно на последних неделях.
Гипертрофия, то есть превышение массы плода на том или ином этапе развития, может быть вызвана такими причинами:
1 Чрезмерное и нерациональное питание матери, потребление большого количества мучного и сладкого, а также жидкости, недостаток овощей и фруктов в ежедневном рационе.
Интересно! Первый месяц беременности: я буду мамой?
2 Распространенная причина гипертрофии плода – сахарный диабет у матери. Организм ребенка получает много углеводов и вырабатывает большие дозы инсулина, запасая чрезмерное количество жировой ткани.
3 Превышение массы тела малыша может быть вызвано многими другими нарушениями обмена веществ у матери или ребенка, не связанными с сахарным диабетом.
4 Как и в случае гипотрофии, перебор веса может быть обусловлен наследственностью, если родители тоже имеют врожденную склонность к превышению массы тела.
5 Врожденные нарушения развития малыша (Синдром Сотоса, или церебральный гигантизм, а также синдром Беквита, проявляющийся нарушениями работы и чрезмерным увеличением некоторых органов тела).
6 Бывает и мнимая гипертофия, когда масса тела ребенка увеличена не за счет его упитанности, а по причине повышенного содержания жидкости в его организме (развиваются отеки).
Крупным будет считаться ребенок, который при рождении имеет вес больше 4-4,5 кг. Масса тела новорожденных в отдельных случаях может превышать 10 кг.
Классификация плацентарной недостаточности
В медицинских учебниках можно встретить различные классификации ФПН. По времени развития выделяют первичную и вторичную плацентарную недостаточность. Первый вид возникает на 16-18 неделе беременности. Он связан с нарушением процессов плацентации и имплантации. Для второго вида характерно то, что изначально образуется нормальная плацента, но по каким-то причинам ее функции нарушаются на более позднем сроке беременности.
Клиническое течение ФПН может быть 2-х видов:
- острым;
- хроническим.
Острая недостаточность может возникнуть на любом сроке беременности и даже во время родов. В первую очередь происходит нарушение газообменной функции плаценты. В результате этого возникает острая гипоксия плода, которая может привести к гибели ребенка. Острая плацентарная недостаточность чаще всего обуславливается преждевременной отслойкой плаценты, тромбозом ее сосудов, инфарктом плаценты, кровоизлияниями в краевые синусы.
С хронической недостаточностью врачи сталкиваются гораздо чаще, чем с острой. Обычно данный вид ФПН возникает во 2 триместре беременности, а отчетливо выявляется немного позже – с начала 3 триместра. Плацента начинает преждевременно стареть. В повышенном количестве на поверхности ворсин откладывается вещество, называемое фибриноидом, которое препятствует трансплацентарному обмену. Таким образом, в основе хронической фетоплацентарной недостаточности лежат процессы, связанные с возникновением нарушений кровообращения в маточно-плацентарном круге.
Хроническая ФПН подразделяется на 3 вида:
- компенсированную;
- декомпенсированную;
- субкомпенсированную;
- критическую.
Наиболее благоприятной формой является хроническая компенсированная плацентарная недостаточность. Плод при ней не страдает и продолжает нормально развиваться. Патологические изменения, являющиеся незначительными, компенсируются за счет защитно-приспособительных механизмов, способствующих прогрессированию беременности женщины. Ребенок может родиться здоровым, если врач выберет адекватную терапию и будет правильно вести роды.
Декомпенсированной форме свойственно перенапряжение и срыв компенсаторных механизмов. Беременность не может нормально прогрессировать. Декомпенсированная плацентарная недостаточность приводит к страданиям плода, которые проявляются задержкой развития, тяжелыми нарушениями работы сердца, гипоксией. Возможна внутриутробная гибель ребенка.
При субкомпенсированной форме защитно-приспособительные реакции не могут обеспечить нормальное протекание беременности. Наблюдается значительное отставание плода в развитии. При субкомпенсированной хронической плацентарной недостаточности высоки риски возникновения различных осложнений.
Критическая форма очень опасна. Для нее характерны морфофункциональные изменения фетоплацентарного комплекса, на которые невозможно повлиять. При критической форме гибель плода неизбежна.
В зависимости от нарушения кровообращения ФПН классифицируют следующим образом:
- 1а степень – маточно-плацентарная недостаточность. Плодово-плацентарный кровоток при этом сохранен;
- 1б степень – плодово-плацентарная ФПН. Маточно-плацентарный кровоток сохранен;
- 2 степень плацентарной недостаточности при беременности – плодово-плацентарный и маточно-плацентарный кровотоки нарушены. Конечный диастолический кровоток сохранен;
- 3 степень – плодово-плацентарный кровоток критически нарушен, а маточно-плацентарный кровоток или нарушен, или сохранен.
Какие факторы влияют на достоверность результатов?
Высчитать вес плода со 100% точностью невозможно, поскольку на достоверность результатов влияют различные факторы:
- Количество детей в утробе матери. При многоплодной беременности погрешность УЗИ увеличивается до 15%. Результаты по формулам оказываются более неточными, поскольку каждый из детей может иметь разный вес.
- Большой вес будущей мамы. Если у женщины имеется значительная жировая прослойка, нельзя достоверно измерить ОЖ.
- Маловодие или многоводие. В данном случае наиболее точным будет результат по УЗИ. Остальные способы окажутся неинформативными.
- Задержка развития плода. При этом диагнозе ОЖ мамы не соответствует реальным срокам беременности.
- Особенности анатомического строения женщины.
- Расположение плода.
Что делать, если определен избыточный или недостаточный вес?
Ни в коем случае нельзя игнорировать возникновение проблем с весом. Остеопороз, анемия, ослабленный иммунитет, нарушения в эндокринной системе – это малая часть того, чем грозит ребенку большое отклонение в массе.
При истощении у детей могут возникать нарушения функционирования жизненно важных органов, выпадение волос, общая апатия и усталость. При ожирении в первую очередь страдает позвоночник, возрастает риск сердечных заболеваний. Если вовремя не принять меры, то последствия могут быть необратимы.
Меры, которые следует предпринять:
- Для начала необходимо определить причину отклонения веса в ту или иную сторону. Если не знать истоки, то и невозможно будет назначить правильную коррекцию и лечение.
- Определение начала развития проблемы. Родился ли ребенок с дефицитом или избытком массы, как набирал вес в дальнейшем.
- Проанализировать питание ребенка, соответствует ли оно здоровому образу жизни, подходит ли к данному возрасту.
- Поход к врачу – педиатру, эндокринологу, гастроэнтерологу, детскому диетологу. Грамотный специалист обязательно проведет дифференциальную диагностику, чтобы выяснить, не является ли недостаток или избыток массы тела индивидуальной особенностью. Внимательный врач соберет полный анамнез о перенесенных или врожденных заболеваниях, особенностях питания, условиях жизни, активности малыша, отношение к еде (срыгивает, отказывается от пищи, постоянное чувство голода, хроническое переедание, избирательность в блюдах, ест только определенные продукты).
- Сбор анализов. Основные, которые могут понадобиться – забор крови, мочи и кала.
- Назначение лечения при выявлении определенной болезни или патологии.
- Назначение диеты, организация правильного сбалансированного питания. Количество белков, углеводов и жиров в блюдах должны быть соблюдены точно по предписанию. Возможен прием микроэлементов и детских витаминов при их нехватке в организме.
- Организация правильного режима дня – ежедневные прогулки на свежем воздухе, проведение гимнастики, ЛФК, своевременный сон в дневное и вечернее время, расписание приема пищи.
Нормы развития плода
Нормы зависят от гестационного возраста. Нормальный вес у младенца при рождении составляет 2700–4000 г. Масса зависит от следующих факторов:
- наследственная предрасположенность;
- индивидуальные особенности здоровья матери;
- показатель маточно-плацентарного кровотока.
Каждую неделю беременности вес увеличивается по причине возрастающего потребления кислорода и питательных веществ. Потребности обеспечиваются растущей плацентой. Первые 7–8 недель вес ребенка составляет 1 г. Уже на 16-й неделе ребенок еженедельно в норме набирает 80 г. Спустя 70 суток этот показатель возрастает до 200 г.
Интенсивность роста массы тела снижается по достижении 37-й недели. Это можно объяснить процессом плацентарного старения. Ребенок начинает получать меньше питательных веществ и кислорода. Это может стать первопричиной рождения малыша с недостаточным физическим развитием.
Врачи выделяют следующие интересные факты:
- вес младенца напрямую зависит от роста будущей роженицы, поэтому чем выше мать, тем габаритнее плод;
- при первых родах вес младенца меньше, чем при последующих беременностях;
- мальчики крупнее девочек примерно на 100–200 г.
Неестественное увеличение массы тела может зависеть от наличия некоторых патологических процессов. Самая распространенная первопричина – течение сахарного диабета у матери.
Беременность принято делить на три триместра. Каждый этап имеет индивидуальные нормы. В конце второго месяца плод весит всего пару граммов. Однако уже через 30 суток масса составляет 10–11 г.
На втором триместре происходит формирование костной и мышечной системы. Масса составляет примерно 500–600 г. Еженедельно малыш увеличивается на 50–60 г. В случае раннего родоразрешения младенца направляют в отделение недоношенных детей.
В последний триместр все внутренние органы младенца уже полностью сформированы и полноценно функционируют. В среднем еженедельно ребенок увеличивается на 150–200 г. Прирост замедляется после 36-й недели.
Средняя масса к рождению составляет 3500 г. При весе 4000 г плод считается крупным. Роды в таком случае считаются затруднительными и нуждаются в особенном подходе со стороны врачей.
Значимость расчета массы с помощью УЗД
Врачи всегда стремятся как можно точнее рассчитать вес ребенка в утробе матери, поскольку его значения говорят не только о характере и темпах развития, но и в некоторых случаях указывают на патологию как со стороны плода, так и со стороны будущей матери.
Цели определения и изучения параметра:
- Установление предполагаемого срока беременности, особенно при отсутствии данных касательно первого дня последних менструаций.
- Оценка развития плода в соответствии с его гестационным возрастом.
- Для установления уровня компенсации сахарного диабета у беременной, поскольку увеличение массы плода говорит о неконтролируемом уровне глюкозы в крови.
- Для выбора тактики ведения родов в случае установления у беременной анатомически узкого таза 1 степени.
- Масса плода играет важную роль для выбора срока проведения кесарева сечения (в частности, при развитии у женщины гестоза, отслойки плаценты, усугубления течения хронической патологии). Чем выше гестационный возраст и больше масса тела будущего ребенка, тем меньше вероятность развития у него респираторного дистресс-синдрома и других тяжелых состояниях.
Гипотрофия
Новорожденные, которые относятся ко второй и третей категории имеют задержку развития еще внутри утробы матери, ее еще называют гипотрофия. Часто такой диагноз ставиться, если у малыша масса тела на 10% меньше, чем есть норма.
Чтобы диагностировать гипотрофию, существуют специальные показатели по весовым данным и коэффициенту роста. Они обязательно помогут диагностировать задержку развития плода в утробе матери.
Диагностировать гипотрофию можно у новорожденных деток, имеющих малый вес, а иногда и у малышей, вес которых более 2500 грамм. Это означает, что задержка развития малыша в утробе матери происходит в результате отставания от размеров плода и от поставленного срока родов раньше двух недель и более.
- Симметричная форма, когда все имеющиеся органы малыша равномерно уменьшены.
- Ассиметричная форма ставится, когда у малыша уменьшены только лишь внутренние органы.
Основные причины гипотрофии
- Возраст беременной женщины свыше 40 лет.
- Многоплодие.
- Наличие инфекционных заболеваний у беременной (краснуха, сифилис, токсоплазмоз).
- Наследственные факторы.
- Хромосомные аномалии развития у малыша.
- Артериальная гипертензия у матери.
- Преэклампсия.
- Употребление женщиной во время беременности алкоголя и наркотиков.
- Курение.
- Железодефицитная анемия у матери.
- Сахарный диабет.
- Злоупотребление противосудорожными препаратами.
Проявления задержки развития малыша внутри утробы матери зависит от нарушения фазы его развития. Симметричная форма гипотрофии зачастую, возникает при хромосомных аномалиях развития, различных инфекциях, а также на ранних сроках беременности влияние факторов экзогенного характера.
Ассиметричная форма задержка развития плода всегда появляется в самом конце беременности. Основной причиной ассиметричной формы гипотрофии, считается плацентарная недостаточность.
Это может быть, как начало отслойки плаценты, так и плацентарное предлежание плода. Очень часто бывает так, когда причину гипотрофии просто не получается выяснить. Изменения, которые появляются в частях тела малыша, иногда не позволяют определить в точности ее тип. Обычно ставиться диагноз после сравнения всех размеров плода с размерам, имеющими норму.
Также это возможно, только если точно поставлен срок беременности.
Ультразвуковое исследование во время беременности позволяет знать не только вес плода, но и необходимый срок беременности.
Фетометрические показатели с учетом данных анамнеза, даты последней менструации, высоты стояния дна матки и физикальное исследование. Часто применяют для диагностики, нарушения развития плода в нутрии утробы женщины. При помощи ультразвукового исследования оценивается объем околоплодных вод, а также биофизическое состояние плода.
Во время задержки развития плода, которая обусловлена недостаточностью развития плаценты, состояние плода может быть улучшено при помощи ранней диагностики, в результате необходимого лечения, а также во время своевременного рода разрешении.
При гипотрофии неизвестной этиологии, основным способам лечения, является постельный режим беременной. С самого начала госпитализации огромное значение уделяется питанию женщины. Однако по последним исследованиям известно, что плохое питание либо недоедание не может быть причиной заболевания.
Наш медицинская клиника в СВАО Москвы занимается лечением синдрома задержки внутриутробного развития ребенка. Основными особенностями лечения в нашей «Поликлинике Отрадное», является:
- Лечение различных осложнений во время беременности.
- Санация основных очагов инфекций у беременных.
- Коррекция недостаточного развития плаценты.
- Организация правильного режима питания и усовершенствование рациона.
- Организация нужного режима по физическим нагрузкам.
Во время проведения лечения, вам обязательно проведут еще одно ультразвуковое исследование (УЗИ) в Москве. В результате правильного и эффективного лечения, малыш начинает постепенно набирать в весе.
К периоду родов у ребенка появятся необходимые силы, чтобы появиться на свет естественно. Данный диагноз может поставить только врач высшей категории, который обязательно учтет все нужные факторы, а главное особенности здоровья беременной.
Не нужно откладывать не решенные задачи на завтрашний день, нужно все решать сегодня. Ведь это в первую очередь касается здоровья вашего ребенка и вас. Специалисты медицинского центра в Отрадном , используют только современные методы лечения.
Проводят комплексное и тщательное обследование, которое способно выявить все нарушения, и с точностью установить диагноз, чтобы добиться полного выздоровления беременной.
От зиготы к эмбриону
Спустя примерно неделю после оплодотворения бластоциста прикрепляется к слизистой оболочке матки, обычно в области дна или боковых стенок. Этот процесс, называемый имплантацией, завершается к 9 или 10 дню. Стенки бластоцисты имеют толщину в одну клетку, за исключением одной области, где она достигает трех-четырех клеток. Внутренние клетки в утолщенной области развиваются в зародыш, а внешние клетки крепятся к стенке матки и развиваются в плаценту.
Некоторые клетки из плаценты развиваются в наружную оболочку (хорион) вокруг развивающейся бластоцисты. Другие клетки развиваются во внутреннюю (амнион), который образует амниотический мешок. Когда образуется околоплодный пузырь (примерно на 10-12 день), бластоциста считается зародышем. Амниотический мешок заполняется прозрачной жидкостью (околоплодными водами) и расширяется, охватывая развивающийся зародыш, который в них плавает.
Дарья, родилась на 32-й неделе беременности весом 1150 граммов и ростом 37 сантиметров
Сейчас девушке 16 лет, она профессионально занимается танцами и планирует стать балериной.
Татьяне Медведевских было 25 лет, когда она впервые забеременела. Женщина признается, что вынашивание как-то сразу не задалось: сначала беспокоил жуткий токсикоз, а затем гестоз, который сопровождался повышенным давлением и отеками. Приходилось периодически ложиться на сохранение.
— На 24-й неделе беременности у меня открылось кровотечение. Как позже объяснили врачи, началась отслойка плаценты. Меня забрали в больницу и выписали только через три месяца, уже вместе с ребенком, — вспоминает непростое время Татьяна. — Сначала специалисты долго пытались сохранить беременность, с горем пополам дотянули меня до 32-й недели. Когда обнаружили, что нарушен кровоток между мной и дочкой, приняли решение кесарить.
Когда женщина пришла в сознание, медики назвали рост и вес девочки. 1 килограмм 150 граммов и 37 сантиметров — такие цифры привели маму в состояние шока. Она надеялась, что неправильно расслышала или что-то не так поняла. А когда увидела малышку в детской реанимации, не поверила, что младенцы могут быть настолько крохотными.
После родов выяснилось, что произошел так называемый резус-конфликт: у роженицы третья отрицательная группа крови, а у отца ребенка — первая положительная. Девочка унаследовала группу папы. Возможно, это и стало причиной такого непростого вынашивания ребенка.
При рождении девочка задышала самостоятельно. Это значительно ускорило выхаживание, началась интенсивная работа по набору веса. Малышку долго не хотели выписывать, хотя и все показания были в норме — просто она была слишком маленькой. При выписке мама получила эпикриз, исписанный мелким почерком множеством диагнозов.
— В длинном списке было все. Ребенок мог ничего не увидеть и не услышать, мог расти с задержкой в развитии. Началась интенсивная работа с массажистами, неврологами, дефектологами. Перевернулась она у меня в восемь месяцев — это достаточно поздно, а первый шаг сделала в год и два месяца. Мне стало легче, многие диагнозы сняли, — продолжает историю Татьяна. — В детстве Дашка была склонна к простудным заболеваниям. В садик пошла с 2 лет, так как с ее отцом мы разошлись и нужно было зарабатывать на жизнь. Плюс ко всему каждый год старалась отправить дочку на море, чтобы хорошенько там продышалась и оздоровилась.
Татьяна с трехмесячной Дашей
В детском садике Дашу называли цыпленком: уж больно маленькой и хрупкой девочкой она росла по сравнению с одногодками. Мама решила использовать параметры малышки ей во благо и с 4 лет отдала на танцы. Сначала девочка занималась народными танцами, а потом стала дополнительно танцевать в школьном ансамбле.
Сейчас девушка учится на первом курсе хореографического колледжа, а в будущем мечтает стать балериной:
— К народным танцам меня никогда особо не тянуло, но мама подтолкнула — и я пошла. А потом стали прислушиваться к рекомендациям педагогов. Впоследствии меня увлекла классическая хореография, а именно балет. Я бы даже сказала, что сейчас этим живу.
Через 10 лет у Даши появился братик Саша. На вторую беременность Татьяне было решиться непросто. К удивлению, вынашивание сына прошло как по маслу: женщина чувствовала себя настолько хорошо, что даже не пришлось ложиться на сохранение.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(0)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
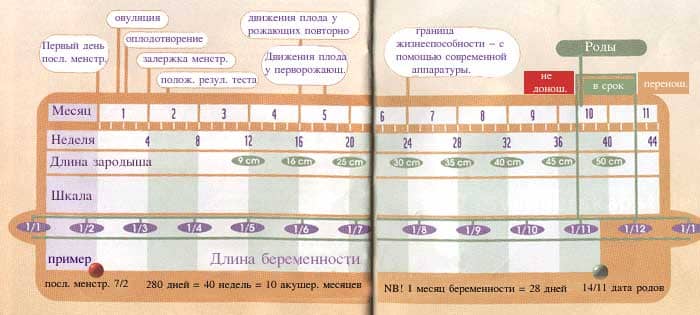
Как рассчитать предпологаемый вес плода?
- Крупный плод – масса тела 4001 – 5000 гр.
- Гигантский плод – более 5000 гр.
- Низкая масса плода – менее 2500 гр.
- Очень низкая масса плода – меньше 1500 гр.
- Чрезвычайно низкая масса плода – менее 1000 гр.
Этот вопрос волнует многих будущих мамочек. Одних просто ради праздного любопытства, других с целью определения тактики ведения родов и т.д. Поэтому современное акушерство в обязательном порядке подразумевает определение массы плода различными способами.
На помощь приходят как обычные арифметические вычисления, так и автоматические способы определения веса вашего малыша при рождении.
Правила измерения окружности живота и высоты стояния дна матки
Как измерить окружность живота и высоту стояния дна матки правильно? Пробуем разобраться в этом вопросе. Для этого нам понадобится сантиметровая лента.
- Окружность живота измеряется на уровне пупка.
- Для измерения высоты дна матки надо положить один конец сантиметровой ленты на верхний край лобкового симфиза, а второй – на дно матки. Следует помнить, что при этом необходимо ребром ладони вести вдоль изгиба матки, чтобы минимизировать погрешности измерения.
Однако следует помнить, какие факторы могут исказить получаемые результаты, причем многие из них не очень легко устранить. Речь идет о следующих:
- высота дна матки и окружность живота могут быть больше при наличии двойни, многоводия, избыточном отложении подкожно-жирового слоя;
- уменьшение этих показателей имеет место при маловодии, синдроме задержки развития плода, гипотрофии женщины и т.д.
Таким образом, формулы для расчета предполагаемой массы плода во многом зависят от правильности получения основных критериев, необходимых для решения задачи
Поэтому очень важно знать, как это делать правильно
Нормальные показатели веса плода
Нормальный вес родившегося ребенка колеблется в достаточно широких пределах. Минимальной границей нормы является 2500 г, а максимальной – 4000г.
Если ребенок родится меньше 2500 г, то речь идет о гипотрофии, которая имела место еще внутриутробно. По сути, она представляет собой критический вариант плацентарной недостаточно, то есть такого состояния, когда плацента не может справиться с возложенными на нее функциями.
Если вес ребенка превышает 4000 г, то это так называемые крупные дети, которые после 5000 г становятся гигантскими. Такие дети угрожаемы по развитию различных заболеваний в неонатальном периоде (периоде новорожденности), а также в последующей взрослой жизни.
Это может быть и ожирение, и сахарный диабет и т.д. поэтому необходимо тщательно следить за такими пациентами. В связи с этим необходимо динамическое наблюдение в послеродовом периоде.
Поэтому вес во время беременности женщина должна контролировать, а при развитии отклонений их необходимо своевременно устранить.
Значение предполагаемой массы плода в выборе акушерской тактики
Предполагаемая масса плода определена, но как правильно интерпретировать получаемые результаты, как наиболее достоверно определить вес плода. Совершенно очевидно, что если вес ребенка выше чем 5000 г, то показано проведение планового кесарева сечения. Однако были случаи рождения таких крупных детей с хорошими исходами.
Иногда для того, чтобы извлечь плечевой пояс приходилось насильственно ломать ключицы. Это приводит к резкому уменьшению плечевого пояса. Если же вес ребенка колеблется от 4000 г до 5000г, то необходимо подойти индивидуально для решения данного вопроса. Обязательно надо учесть рост женщины, оценить ее таз и многие другие факторы.
Плод размером меньше чем 2500г следует рассматривать как недоношенный, или рожденный раньше срока, как вариант отклонения от нормального физиологического течения беременности.
Как вычислить предполагаемую массу плода, мы разобрали. Теперь необходимо обсудить основные вопросы, которые приводят к искажению в некоторой степени действительности. Это могут быть ожирение, особенности строения плода и т.д.
В том случае, когда вес плода меньше, чем в норме следует задуматься о родоразрешении путем кесарева сечения. Следует учитывать, что вес ребенка бывает и меньше нормы. Это ни о чем не говорит. Однако следует быть очень внимательным при выборе тактики родоразрешения.
Такие роды можно провести и через естественные родовые пути, но необходимо обязательно наблюдать за продвижением головки плода.
В заключение необходимо отметить, что вес ребенка играет большую роль в определении акушерской тактики ведения родов.
Окончательное определение веса плода можно определить после рождения, взвесив новорожденного малыша. Именно таким образом можно оценить правильность собственных расчетов.