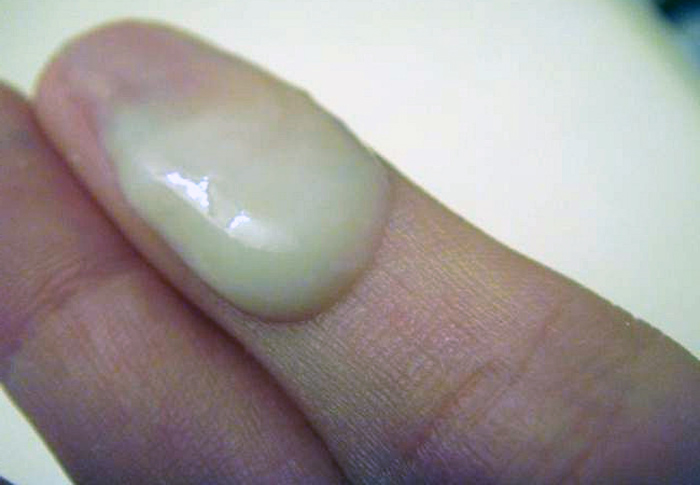
Где лечить баланопостит у мужчин
Содержание:
Лечение баланопостита
Местные процедуры при баланопостите
| Процедура | Эффективность и показания | Способ применения и продолжительность курса |
| Ванночки с перманганатом калия (марганцовкой). | Перманганат калия – мощный антисептик, который убивает большинство патогенных микроорганизмов. Продается в аптеках в виде порошка, который предназначен для разведения в воде. | Для детей младшего возраста: Развести в ванночке небольшое количество марганцовки так, чтобы вода чуть-чуть подкрасилась. Осуществлять в этой воде обычное купание, во время которого открывать головку полового члена.Для детей старшего возраста и взрослых: Развести порошок перманганата калия в стакане так, чтобы раствор имел бледно-розовый цвет. Опустить половой член с открытой головкой в стакан примерно на 5 – 10 минут. Процедуру повторять 1 – 3 раза в день, по назначению врача. |
| Ванночки с фурацилином. | Фурацилин – лекарственное вещество, обладающее противомикробным и антисептическим действием. Продается либо в виде готового раствора во флаконах, либо в виде таблеток. | При использовании во флаконе: Вылить раствор из флакона в стакан.При использовании таблеток: Растворить 2 таблетки в стакане воды (250 мл). Опустить половой член с обнаженной головкой в стакан с раствором на 10 минут. Повторять процедуру 1 – 3 раза в день, в зависимости от назначений врача. |
| Ванночки с ромашкой, шалфеем, подорожника, чередой, зверобоем, корой дуба (одно из растений на выбор). | Данные лекарственные растения обладают противовоспалительным и антисептическим эффектом. Они способны снимать воспаление и уничтожать болезнетворные микроорганизмы, которые вызвали баланопостит. | Взять 2 – 3 столовые ложки лекарственного растения. Развести в 1 стакане (200 мл) кипятка. Остудить. Погружать половой член с обнаженной головкой в настой на 15 – 20 минут. Повторять процедуру 4 – 6 раз в день в течение 3 – 5 дней. |
Причины сыпи на крайней плоти
Патологическое состояние, охарактеризованное высыпаниями в области крайней плоти полового члена, может быть вызвано множеством факторов. Симптоматика с внешними проявлениями характерна как для поражения инфекцией, грибком, так и для аллергических реакций организма на средства бытовой химии по уходу за личной гигиеной.
К основным причинам появления сыпи на крайней плоти относятся:
- несоблюдение должных мер по уходу за интимной зоной;
- поражение грибковой инфекцией или вирусом папилломы;
- частая смена половых партнеров;
- снижение иммунитета на фоне длительного приема медикаментозных препаратов, оказывающих побочное воздействие на репродуктивную мужскую систему;
- воспаление сальных желез;
- механические травмы, в том числе нанесенные перетиранием головки полового члена неудобным нижним бельем.
При обнаружении характерных высыпаний на крайней плоти исключается любое самолечение с применением различных кремов и мазей, способствующих временному снятию симптомов патологического состояния. Своевременная диагностика причин образования сыпи, способствует назначению эффективного курса терапии на ранних стадиях развития заболевания, что позволяет избежать серьезных осложнений.
Синехии: симптомы
Чаще всего синехии могут быть определены невооруженным глазом, в первую очередь родителями, конечно. Сращивание обычно происходит от венечной борозды пениса до мочеиспускательного канала. К тому же, так как последствием синехии часто становится воспаление, дополнительными симптомами этого заболевания можно считать:
- отек головки полового члена и самой крайней плоти;
- сильный зуд в интимной области;
- покраснение тканей, появление небольших ранок (чаще всего следствие зуда и попыток от него избавиться);
- выделения из уретры;
- боль при мочеиспускании или же затрудненное мочеиспускание.
Появление описанных проявлений может свидетельствовать о том, что на фоне синехий началось распространение инфекции, которая требует своевременного вмешательства специалиста.
В случае, если родители замечают, что в возрасте 3 лет и более у мальчика есть проблемы с обнажением головки полового члена (сначала частичным, а к 6 годам полным), необходимо записаться на прием к педиатру или детскому урологу, чтобы избежать развития осложнений.
Первичный прием
Первичный прием у врача предполагает опрос как маленького пациента, так и его родителей, а также тщательный визуальный осмотр. Чаще всего диагностика синехии не составляет особого труда, и наличие проблемы устанавливается специалистом уже на стадии осмотра.
Однако в случае если на фоне синехии уже начало развиваться воспаление, в качестве дополнительной диагностики могут быть также назначены:
Схема лечения синехии крайней плоти у мальчика во многом зависит от возраста ребенка. Наиболее распространенный метод устранения спаек — хирургическое вмешательство, которое может иметь место, если пациент достиг возраста 12 лет. Разделение синехии крайней плоти у мальчиков делается под местной анестезией, иногда спайки удаляются с применением зонда. После проведения процедуры для скорейшего восстановления тканей и предотвращения повторного появления спаек используются специальные противовоспалительные мази, подбираемые врачом индивидуально. Обычно период восстановления может длиться порядка 10 дней
В этот же период особое внимание необходимо уделять личной гигиене
В случае если на фоне сращения крайней плоти и головки пениса возникло воспаление, то хирургическое вмешательство может проводиться не раньше, чем исчезнет инфекция, спадет отек и боль (для этого могут быть назначены антибиотики и другие препараты, в зависимости от возбудителя инфекции, а также обезболивающие). Длительность лечения в этом случае индивидуальна и зависит от общего состояния организма маленького пациента.
В случае если ребенок еще не достиг возраста 12 лет, врач может рекомендовать консервативные методы лечения синехии
Родителям могут предложить мягко воздействовать на кожу крайней плоти во время купания в теплой воде, осторожно растягивая и частично отодвигая ее. При этом ребенок ни в коем случае не должен испытывать боль или другой дискомфорт, поэтому подобные манипуляции необходимо проводить только после предварительной консультации со специалистом
Обычно желаемого эффекта при таком воздействии можно достичь через несколько месяцев.
Так как сами по себе синехии не считаются болезнью, то говорить о каких-то специальных мерах профилактики в этом случае едва ли возможно. В любом случае, основными мерами профилактики проблем мочеполовой системы у детей являются:
тщательная личная гигиена, позволяющая избежать попадания инфекции
Это относится как к детям маленького возраста, за состоянием которых следят родители, так и к детям постарше, которым следует объяснить всю важность гигиенических процедур. При этом в случае синехии и других проблем подобного рода у мальчиков родителям следует быть очень осторожными во время купания, чтобы случайно не причинить вред ребенку
Слишком усердные попытки отодвинуть крайнюю плоть могут привести к ущемлению пениса;
в случае если в возрасте старше 3 лет имеют место проблемы с обнажением головки члена или же возникают признаки воспаления, необходимо по возможности быстрее обратиться к специалисту за консультацией и возможным лечением. Чем раньше диагностировать синехии крайней плоти у мальчиков, тем легче будет как лечить эту проблему консервативно, без хирургического вмешательства, так и избавиться от серьезных последствий указанного заболевания, причиной которых она может стать.
Записаться на прием к специалисту медицинского центра «Энерго»можно либо по телефону, либо воспользовавшись специальной формой для пациентов на сайте клиники. Мы поможем вам позаботиться о здоровье вашего ребенка!
Кто такой андролог и что лечит?
Андролог — это врач, который диагностирует и лечит заболевания мужской репродуктивной системы. Целью такого врача является лечение простатита, уретрита, эректильной дисфункции и снижения либидо, мочекаменной болезни, заболеваний почек и мочевого пузыря, венерических заболеваний и половых инфекций.
Специалист — андролог – это врач, который досконально знает:
-
почему может нарушиться эрекция. Соответственно, он назначает обследования, которые помогут выявить, какой именно путь поврежден (произошло это из-за гормональных расстройств, психических факторов, неврологических нарушений или инфекции). Если эректильная дисфункция не может быть вылечена медикаментозно, именно в компетенции андролога находится установка фаллопротеза;
-
причины возникновения мужского бесплодия. Андролог не просто констатирует факт «плохой» спермограммы, а находит причину этого состояния и назначает соответствующее лечение. Если же терапия не приносит эффекта, именно этот специалист решает, поможет ли забор сперматозоидов непосредственно из яичка, и он же выполняет эту манипуляцию;
-
причины анатомических изменений мужских половых органов и способы борьбы с ними. Сюда относят гипо- и эписпадию, фимоз, гермафродитизм – ложный и истинный;
-
причины импотенции и способы их лечения;
-
почему мужчина не может получить оргазм или, наоборот, это происходит уже через 1-2 минуты после начала стимуляции его органов;
-
причины болезненности полового акта;
-
болезни, которые могут вызывать снижение полового влечения.
Андролог и уролог: в чем разница? Отличие в том, что последний больше занимается проблемами мочеиспускания: его задержкой, болезненностью, учащением. При этом уролог лечит в том числе и женщин.
Еще один похожий специалист – сексолог (сексопатолог). Он будет заниматься лечением эректильной дисфункции, снижения либидо или нарушения эякуляции, если андролог даст заключение, что они вызваны психологическими причинами.
Лечение эпидидимита
Первоначально прежде чем оказывать медицинскую помощь при данном заболевании, необходимо точно определиться с диагнозом, а также обстоятельствами ее происхождения (инфекционного характера болезнь или неинфекционного). Лечение эпидидимита подразумевает диагностические исследования, в том числе клинический анализ крови и мочи, бакпосев , микроскопию, УЗИ мошонки. Первоначальным этапом при лечении является устранение воспалительного процесса, а также предотвращение дальнейших осложнений, таких как фимоз, орхит и т.п.
После выявления причин эпидидимита , врач прописывает курс лекарственных препаратов включающий в себя:
- Антибиотики. Назначаются при инфекционной причине проявления эпидидимита.
- Обезболивающие — для уменьшения болевых ощущений у пациента при воспалении мошонки и ее отека.
- Нестероидные противовоспалительные средства.
- Иммуномодуляторы — это лекарственные препараты воздействующие на иммунную систему, влияя на ее функционирование. Для того чтобы защитная система организма работала нормально.
- Витаминный комплекс.
- Рассасывающие.
- Новокаиновая блокада — безопасный и надежный метод лечения боли. Процедура заключается во введении новокаина непосредственно в проблемную зону.
Важно! Прием лекарственных препаратов назначается доктором в индивидуальном порядке исходя из формы заболевания и причины происхождения и принимать их следует только под присмотром лечащего врача. Самолечение может быть опасно для вашего здоровья
После стихания воспалительного процесса эпидидимита в острой форме можно применять тепловые процедуры на пораженный орган (после консультации с врачом).
Данное заболевания не предусматривает госпитализацию, зачастую лечение осуществляется на дому и в посещении врача по графику. Лечение эпидидимита зачастую осуществляют в амбулаторных условиях. Госпитализация в медицинские учреждения производят при тяжелых течениях заболевания и при возникновении риска осложнений этого заболевания.
При лечении в домашних условиях врач назначает пациенту постельный режим и в момент лечения необходимо придерживаться диеты, убрать из рациона жареные, соленые и острые продукты питания. Для предотвращения дальнейшего травмирования воспаленной и увеличенной в размерах мошонки следует уменьшить подвижность этого органа с помощью скрученного чистого полотенца или специального суспензория (бандажа). Для облегчения состояния воспаленного органа врач может рекомендовать использование компрессов охлаждающего действия на мошонку или лед (длительность сеанса 1–2 часа, перерыв не менее 30 минут. После того как мошонка уменьшиться и воспалительный отек спадет, можно начинать ходить неторопливым темпом и бережно.
После ликвидации острых симптомов болезни зачастую назначаются физиотерапевтические процедуры:
- УВЧ ( ультравысокочастотная терапия) — оказывает противовоспалительное действие, стимулирует регенерацию поврежденных тканей, снимает спазмы сосудов, мышц, устраняет боль.
- Микроволновая терапия — оказывает болеутоляющее, спазмолитическое, бактериостатическое и противовоспалительное действие.
- Физиотерапия предоставляет возможность стимулировать ход стихания воспаления, ликвидировать застойные явления за счет нормализации микроциркуляции крови, а также устранить формирования фиброзной ткани.
Хирургический метод лечение эпидидимита проводят довольно редко, зачастую медикаментозный метод и физиотерапия справляются с устранением заболевания. Хирургическое вмешательство врачей при лечении эпидидимита проводится, как правило, при выявлении осложнений в виде абсцесса, фимоза, пиоцеле и др.. При особо тяжелых течениях заболевания придаток устраняют или же обходятся дренированием органов мошонки. Операцию могут также назначить с целью расширения протоков при их закупорке для предотвращения бесплодия.
Фимоз
Фимоз — это невозможность обнажения головки полового члена из-за сужения крайней плоти. Фимоз у мужчин бывает врожденным (физиологическим) и патологическим.
Физиологический фимоз обуславливается склеиванием внутреннего листка крайней плоти с головкой полового члена. Фимоз у мальчиков самого раннего возраста является нормой и обнаруживается в 90% случаев. Патологией это состояние становится, если не проходит к 6-7 годам. Иногда заболевание фимозом бывает из-за короткой уздечки, соединяющей головку пениса и крайнюю плоть.
Физиологический фимоз у мальчиков не требует лечения, если не вызывает у ребенка какого-либо дискомфорта. Однако родителям необходимо контролировать состояние наружных половых органов ребенка (например, во время купания малыша). Отечность и покраснение крайней плоти, трудности при мочеиспускании, зуд – это повод для срочного обращения к врачу-урологу!
Патологический фимоз бывает 4 стадий:
- 1 стадия — в обычном состоянии головка члена обнажается без труда, во время эрекции – с усилием;
- 2 стадия — трудно освободить головку полового члена даже в спокойном состоянии, а во время эрекции сделать это невозможно;
- 3 стадия фимоза – головка не обнажается совсем или обнажается только в спокойном состоянии и со значительными усилиями. Однако трудностей с мочеиспусканием не возникает;
- 4 стадия фимоза – даже приоткрыть головку не представляется возможным, больной испытывает трудности при мочеиспускании.
К основным жалобам пациентов с фимозом относятся боли при попытке обнажения головки полового члена, во время эрекции, гигиенические проблемы, связанные со скоплением смегмы в препуциальном мешке, а также проблемы с мочеиспусканием.
Опасен не фимоз сам по себе, а его осложнения. Чрезмерное усилие при попытке освободить головку может привести к ее ущемлению – парафимозу. В этом случае головка отекает, синеет, становится резко болезненной, и вправить ее обратно самостоятельно невозможно. Если больному не оказать экстренную медицинскую помощь, возможно развитие у него некроза головки, грозящее ее ампутацией.
Причины фимоза:
- генетическая предрасположенность (патологически низкая эластичность) соединительной ткани полового органа);
- травма полового члена с формированием рубцовой ткани, что приводит к сужению крайней плоти (рубцовый фимоз);
- воспаление крайней плоти полового члена (баланопостит), приводящее к рубцовым изменениям, фимозу;
- воспаления крайней плоти, возникающие в результате различных инфекций;
- склеивание головки полового члена и внутреннего листка крайней плоти у детей.
Наличие фимоза является фактором развития дальнейшего сужения крайней плоти и образования микроразрывов (и, соответственно, образованию рубцовой ткани) при обнажении головки полового члена или во время эрекции. Фимоз прогрессирует, поэтому его обязательно необходимо лечить.
Лечение фимоза у детей
Многих родителей беспокоит, нужно ли что-то делать, если у детей обнаружен фимоз? Какое понадобится лечение фимоза? Возможно ли у малышей, чей диагноз «фимоз», лечение без операции? Детям до 3-х лет, если малыш не испытывает трудностей с мочеиспусканием, болей и дискомфорта, лечение фимоза не требуется.
После 3-х лет у мальчика по утрам начинает формироваться эрекция, и организм сам будет аккуратно раздвигать границы крайней плоти, убирая последствия фимоза.
Лечение фимоза у взрослых
Одной из эффективных немедикаментозных методик лечения фимоза является методика обнажения крайней плоти. Делать это надо ежедневно в течение 15 минут.
Безоперационное лечение включает в себя применение мазей, содержащих кортикостероиды, которые накладываются на крайнюю плоть и головку полового члена. Отзывы о лечении фимоза в интернете говорят о том, что накладывание мазей далеко не всегда эффективно. Поэтому лучше не заниматься самолечением, а обратиться к специалистам.
1
Хирургическая операция при фимозе
2
Хирургическая операция при фимозе
3
Хирургическая операция при фимозе
Лечение фимоза проводится с помощью следующих хирургических методик:
- консервативная операция;
- обрезание крайней плоти;
- лазерное лечение;
- пластическая операция.
После фимоза у пациентов могут сохраняться некоторая болезненность и снижение чувствительности головки полового члена. Швы после операции при фимозе снимаются через неделю, в этот период пациенту назначаются перевязки, контрольные осмотры специалиста.
Какие задачи должна решить хирургическая реконструкция клоаки?
Задачи полной реконструкции – восстановление нормальных анатомических взаимоотношений тазовых органов и формирование вместо одного – клоакального канала трех каналов — уретры влагалища и прямой кишки, восстановление удержания кала и мочи и возможности в последующем вести нормальную половую жизнь. Хотя все задачи могут быть решены в большинстве случаев, однако иногда решение всех задач весьма проблематично. Препятствиями для достижения хороших результатов могут быть аномалии крестца и позвоночника, сопровождающиеся патологией корешков спинного мозга, недоразвитие мышц тазового дна, ответственных за удержание мочи и кала, а также большая длина общего канала клоаки.
Эффективное лечение
После определения генотипа, мы назначаем лечение папиллом на головке члена. Если сосочки появились недавно, имеют бледно-розовый цвет и небольшой размер, можно использовать лекарственный средства, улучшающие состояние кожного покрова. При осложнениях, сопутствующей бактериальной инфекции, нужен комплексный подход. Мы не рекомендуем народные средства терапии, т.к. они не имеют доказательств эффективности и приводят к осложнениям.
Медикаментозные средства
Если появились небольшие папилломы на половом члене, лечение лекарственными средствами остановит распространение инфекционного агента, укрепит иммунитет и уменьшит высыпания. Против ВПЧ применяют:
- Крем Алдара. Повышает местный иммунитет и противовирусную активность лейкоцитов, используется 3 раза в неделю.
- Раствор Кондилин. При нанесении на пораженную область блокирует деление пораженных клеток.
- Гель Панавир. Применяют наружно, обладает противовирусным и иммуномодулирующим действием.
- Веррукацид. Маслянистая жидкость для прижигания папилломатозных образований. Процедуру проводит только врач.
- Таблетки Изопринозин. Для укрепления защитных сил организма.
Удаление папиллом на члене при помощи лекарственных препаратов занимает много времени. Поэтому используется реже, чем другие способы.
Деструктивные методы
При полном избавлении от папиллом на члене исчезает очаг инфекции. Вирус может сохраняться в соседних клетках, но при нормальной иммунной защите он не активируется. Если сформировались множественные или крупные папилломы на члене, лечение нужно доверить врачу-урологу, который выберет безопасный способ удаления новообразования.
Мы прижигаем мелкие бородавки на головке жидким азотом. Он замораживает наросты и не повреждает здоровые ткани. Альтернативный метод — удаление папиллом на половом члене лазером. Излучение действует точечно, после него нет риска инфекционных осложнений и развития грубых рубцов. Период восстановления укорачивается.
Мы применяем радиоволновую терапию. Принцип действия и эффективность не отличается от лазерной абляции, а стоимость ниже. При больших наростах на пенисе можем предложить хирургическое иссечение папиллом.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Симптомы кандидоза слизистой оболочки полости рта
Различают острую и хроническую формы кандидоза слизистой оболочки полости рта.
Острая форма — острый псевдомембранозный кандидоз (молочница, соормикоз), самая частая форма поражения. Проявляется образованием белых или синевато-белых пятен на слизистой оболочке полости рта, иногда напоминающих творожистое образование, скопление которого на разных участках неодинаково. Поверхность слизистой под налетами может быть гиперемирована, эрозирована или изъязвлена с умеренной кровоточивостью. Прогрессирование заболевания может привести к поражению глотки, это сопровождается болезненностью и нарушением глотания.
Острый атрофический кандидоз обычно возникает при использовании антибиотиков широкого спектра действия. В этом случае возможно поражение любой части слизистой полости рта, чаще всего — языка. Слизистая оболочка становится гиперемированной, отёчной и воспаленной, легко травмируется.
Хронический гиперпластический кандидоз характеризуется появлением на гиперемированной слизистой оболочке полости рта и глотки плотно спаянных бляшек. Часто налет располагается на спинке языка в области, типичной для ромбовидного глоссита. Больные при этом ощущают в полости рта значительную сухость, постоянное желание увлажнить рот, при этом отмечается также и гипосаливация, усугубляющая дискомфортное состояние больного.
Хронический атрофический кандидоз характеризуется атрофией сосочков на спинке языка либо проявляется в виде атрофического ромбовидного глоссита. Хронический атрофический кандидоз чаще возникает при использовании зубных протезов. Данное состояние редко сопровождают выраженные субъективные ощущения, самое частое клиническое проявление — угловой стоматит (покраснение, болезненные трещины в углах рта). При осмотре выявляют отек и гиперемию десен и твёрдого неба, контактирующих с протезом.
Кандидозная ангина характеризуется появлением в глубине фолликулов глоточных миндалин белых блестящих пробок. Миндалины гиперемированы, безболезненны. Эта форма кандидоза обычно имеет хроническое течение, температура тела не повышается, болезненность при глотании отсутствует.
Хронический генерализованный (гранулематозный) кандидоз возникает обычно у детей с иммунодефицитным состоянием, недостаточностью функции паращитовидных желез. Он проявляется, как правило, в раннем детском возрасте в виде молочницы, кандидозного хейлита, а также поражением гортани, трахеи, бронхов, мелкоочаговой пневмонией, иногда образуются каверны.
Хронический гиперпластический кандидоз возникает при курении и длительной травматизации слизистой оболочки зубным протезом, характерно появление на слизистой оболочке щёк и спинке языка безболезненных белых или прозрачных бляшек с неровными краями. В отличие от молочницы, бляшки хронического гиперпластического кандидоза трудно снять со слизистой оболочки.
Причины патологии
Папилломы на мужском члене появляются после попадания в ткани определенного типа вируса. Но для видимых изменений требуется от 1 месяца до года. Иногда возбудитель долго находится в спящем состоянии и активируется при снижении иммунитета. Вероятность развития сосочковых образований повышается при:
- длительном лечении антибиотиками
- частой смене полового партнера
- гомосексуальных отношениях
- анальном сексе
- гормональных перестройках
- переохлаждении или перегреве
- продолжительной интоксикации
- обострении хронических болезней
- стрессах
Большинство пациентов заражаются при сексуальных контактах. Вирусные частицы проникают через микротравмы в эпидермисе и внедряются в эпителиальные клетки поверхностного слоя. Пока иммунная система активна, они не начинают размножаться. Но у ослабленных людей инфекция выходит из-под контроля.
Контактно-бытовой путь передачи реализуется редко. ВПЧ может проникнуть в клетки эпителия при использовании общих предметов гигиены, белья.
В Древней Греции папилломы на пенисе считали наказанием богов за гомосексуальные контакты. Современные исследования подтверждают, что у мужчин, склонных к однополым отношениям, чаще наблюдается носительство ВПЧ и других опасных заболеваний.
Осложнения фимоза и лечение детей
К осложнениям заболевания приобретенной и врожденной формы относят следующие диагнозы:
- баланопостит, баланит, сопровождающиеся воспалениями крайней плоти, зудом, выделением гноя из мочеиспускательного отверстия, боли;
- парафимоз;
- болезни, вызванные проблемным оттоком мочи при 3-4 стадии фимоза, когда бактериальная инфекция поднимается по мочеиспускательному каналу (уретриты, циститы, пиелонефриты);
- эффект сращения поверхности головки и внутреннего слоя крайней плоти.
Лечение детей с данными осложнениями должно проводиться незамедлительно. Заболевания и патологии, вызванные последствиями фимоза, провоцируют не только ухудшение общего самочувствия и снижение качества жизни, без терапии основного фактора — фимоза — осложнения будут усиливать его проявления и возникать вновь.
Терапия при сужении крайней плоти может быть как консервативной, так и оперативной. При консервативном лечении используются противовоспалительные местные средства в виде мазей, ванн, примочек, препараты с кортикостероидами и манипуляции (растягивание крайней плоти). Данный курс в зависимости от стадии заболевания длится от нескольких недель и должен проходить под контролем специалиста.
Оперативное (хирургическое) лечение детей и взрослых проводится по показаниям. Этот метод считается эффективным и безопасным. При необходимости крайнюю плоть могут удалять полностью, частично или проводить круговое иссечение. Операция проводится как классическим путем, так и с использованием лазерного луча.
Оперативное лечение чаще всего требует только местной анестезии, однако у маленьких детей или людей с эмоциональными особенностями может применяться общий наркоз.
Характер и причины поражения кожи
Заболевание поражает преимущественно гладкие участки и кожные складки, причем очаги поражения склонны к периферическому разрастанию. Что характерно, болезнь не затрагивает сальные и потовые железы, волосяные фолликулы. Локализация очагов может быть на любых участках тела – на коже конечностей, лица и волосистой части головы, туловища, паховой или ягодичной складки и т.д.
Инфекция поражает людей всех возрастов, причем у взрослых она встречается чаще всего среди работников строительной сферы, транспорта, металлургии и горной промышленности, для которых она часто рассматривается как профессиональное заболевание. Стрептококки в неактивном состоянии присутствуют в организмах подавляющего большинства людей, но причинами стрептодермии у взрослых наиболее часто становятся:
- сниженный иммунитет в сочетании с массивной передачей инфекции от больного человека;
- мелкие травмы кожи, способствующие нарушению ее барьерной функции;
- нарушения функции центральной нервной системы из-за стресса или переутомления, приводящие к снижению иммунитета, ухудшению трофики тканей и кровообращения;
- наличие хронического эндокринного заболевания, из-за чего повышаются риски развития гнойно-воспалительных процессов;
- прием некоторых лекарственных препаратов, снижающих резистентность организма к стрептококку;
- нарушения состава кишечной микрофлоры из-за нерационального питания, приводящие к угнетению функции иммунных клеток кишечника;
- несоблюдение правил личной гигиены, создающее благоприятные условия для размножения бактерий.
У детей стрептодермия наиболее часто развивается в дошкольном периоде и составляет до 60% гнойничковых поражений кожи. Бактерии передаются, как правило, бытовым путем, развитию инфекции способствует наличие мелких ранок, ссадин или царапин, укусы насекомых.
Классификация эпидидимита
Согласно клинической классификации эпидидимита выделяют такие формы патологии: по происхождению (заражение инфекционного характера или неинфекционного), по форме течения болезни (подострая, острая и хроническая), а также по обширности воспалительного процесса по репродуктивным органам пациента.
Выделяют инфекционную причину происхождения заболевания и неинфекционную. При инфекционном происхождении заболевание может вызвать бактериальные, вирусные (перенесённые вирусные заболевания такие как грипп, ангина, пневмония и т.п.), а также грибковые инфекции. Зачастую у мужчин до сорока лет данная болезнь провоцируется бактериальными инфекциями. Он провоцируется такими заболеваниями как: гонококка, хламидии и иными бактериями передающиеся половым путём. После сорока лет у мужчин эта болезнь может появиться из-за заражения инфекциями мочевых путей, возбудители болезни попадают в придаток яичка из близлежащих органов мочевыделительной системы).
Справка! Эпидидимит способен появляться как следствие осложнения от других инфекций вирусных, энтеробактериальных либо грибковых заболеваний такими как: паротита, гриппа, ангины, пневмонии и т.д. Инфекция попадает в придаток яичка через кровеносные системы. Также он может развиться на фоне других системных инфекций: туберкулёза, криптококкоза и бруцеллеза .
В случае неинфекционного эпидидимита причина заболевания может быть травмирование мошонки или химического раздражения придатка яичка в следствии приема лекарственных препаратов либо урины в придаток. Данный способ заражения довольно редкий, но исключать его не стоит.
Согласно распространённости патологического течения болезнь бывает:
- Односторонним (заболевание формируется только в придатке одного яичка, чаще всего в левом, т.к. у него есть анатомическая специфика, левый проток наиболее вытянутый);
- Двухсторонним (воспаление задевает и тот и другой придаток).
Течение болезни разделяют на:
Острый — заражение происходит резко и бурно. Симптомы проявляются ярко. Поражается чаще всего левое яичко и воспалительный процесс продолжается от семи до десяти суток. Если не применить квалифицированное лечение, эпидидимит переходит в хроническую форму. Отсутствие лечения острой формы эпидидимита может также привести к нагноению придатка яичка.
Подострый — заражение придатков происходит не так стремительно и ярко выражено как у острого, течение болезни происходит медленными темпами, и симптомы проявляются не сильно. Однако патологический процесс по продолжительности более длиннее нежели при острой форме.
Хронический — является результатом запущенной или недолеченной острой, или подострой формы течения болезни. Хроническим эпидидимитом называются воспаление, продолжающееся более полугода. Он характеризуется сменой стадий от обострения до ремиссии и так попеременно. Как правило, распространение эпидидимита в хронической форме затрагивает как одно, так и другое яичко. При бездействии подобная форма болезни способна послужить причиной для развития различных осложнений и даже к бесплодию
При лечении в отличие от острого эпидидимита врач уделяет внимание лечению местного назначения и физиотерапевтическим процедурам.
При выявлении эпидидимита нередко диагностируют орхит — воспаление яичка. Причиной служит стремительное заражение яичка и в дальнейшем придатка, а также наоборот. Поэтому когда диагностируют орхит, врач также проверяет пациента на эпидидимит , и наоборот. Орхоэпидидимит — патологический воспалительный процесс затрагивающий как яичко, так и придаток.