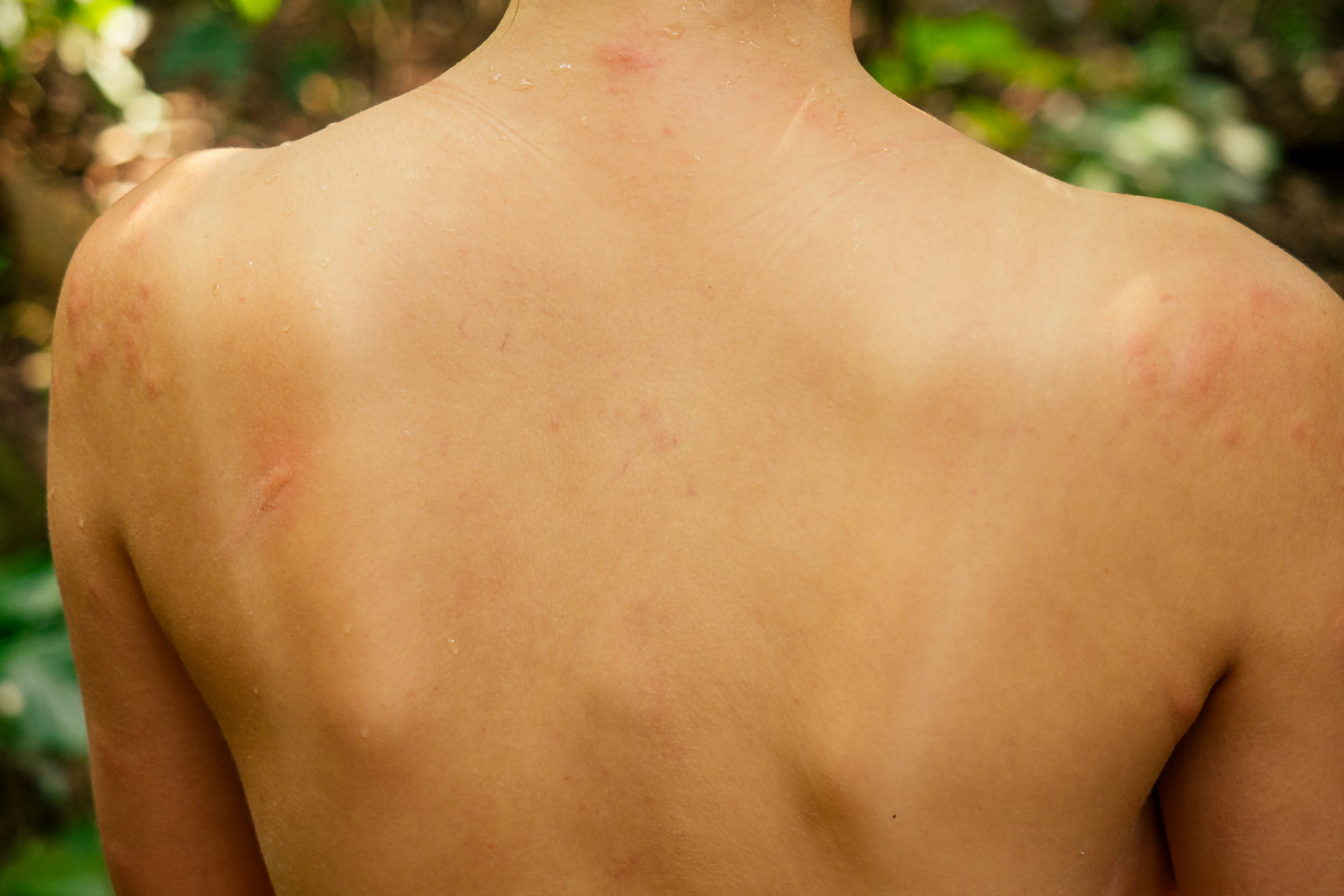
Лекарственная аллергия — симптомы и лечение
Содержание:
Что сделает врач, если заподозрит у вас профессиональный ринит?
На медицинском осмотре врач первую очередь он расспросит вас о симптомах и условиях работы. На самом деле у вас может быть инфекционный риносинусит (постоянная заложенность носа, гнойные выделения из носа). Врач также проведёт осмотр.
Если доктор считает, что это профессиональный ринит, то для подтверждения диагноза ему потребуется провести несколько тестов. Если высока вероятность, что вещество вызвало аллергическую реакцию и для него существует кожная проба, то её проводят. В этом случае аллерген наносится на кожу, и врач смотрит, нет возникло ли воспаления и покраснения. Также проверяется уровень иммуноглобулина E в крови — он показывает, есть ли аллергическая реакция. Но «золотым стандартом» в диагностике профессионального ринита является назальный провокационный тест. Его суть заключается в том, что человек вдыхает небольшое количество вещества, которое предположительно вызвало заболевание, и врач определяет, какие возникли после этого изменения.
Если по итогам исследований поставлен диагноз «профессиональный ринит», то человеку предстоит, с одной стороны, простое, с другой — не всегда удобное лечение. Дело в том, что самая главная рекомендация врачей при этом заболевании — избегать воздействия вещества, которое спровоцировало ринит. Для этого можно попробовать договориться с руководством об изменении обязанностей, улучшении вентиляции или носить респиратор. Препараты при профессиональном рините помогают не так хорошо, как хотелось бы. Более того, при рините, вызванном агрессивными газами, лекарства настоятельно рекомендуют не применять: так человек будет более активно избегать влияния этих опасных веществ и оградит себя от необратимого повреждения слизистой.
Всем остальным обычно назначается назальный спрей с глюкокортикоидами или антигистаминные средства. Глюкокортикоиды (триамцинолон, флутиказон, мометазон, беклометазон) применяются регулярно 1–2 раза в день. При аллергическом рините антигистаминные препараты менее эффективны, чем глюкокортикоиды, но их также можно использовать. Их принимают на постоянной основе, даже если симптомы возникают лишь эпизодически — тогда лекарства будут иметь профилактический эффект. Лучше всего использовать антигистаминные средства второго поколения (лоратадин, дезлоратадин, фексофенадин, цетиризин, левоцетиризин), так как препараты первого поколения вызывают сонливость, что может быть опасно на рабочем месте. Антигистаминный спрей азеластин также иногда назначается и используется при возникновении симптомов.
Если эти препараты противопоказаны или не помогают, то можно попробовать назальный спрей с бромидом ипратропия, блокаторы лейкотриеновых рецепторов (монтелукаст, зафирлукаст), а также промывание соляным раствором.
Если чешутся глаза и покраснели веки, то обычно назначаются антигистаминные капли или капли с кромоглициевой кислотой.
Для полного избавления от аллергии есть аллерген-специфическая иммунотерапия. Но, к сожалению, в случае с профессиональным ринитом аллергической природы зачастую нет подходящих препаратов, так как эти аллергены редки.
Когда не помогает ничего, рекомендуется сменить работу. Большинство людей с профессиональным ринитом отмечают, что после этого со временем симптомы полностью уходят.
Можно ли как-то предотвратить развитие профессионального ринита? Это сложный вопрос. До сих пор неясно, бывает ли это заболевание чаще у людей, которые дольше подвергаются воздействию провоцирующего вещества. Пока единственное, что можно сделать, если известно, что на новом рабочем месте есть агенты, вызывающие профессиональный ринит — это надевать респиратор и перчатки. А диагностикой и лечением должен заниматься врач. Для записи на консультацию к терапевту позвоните по телефону +7 (495) 308-39-92.
Причины аллергических конъюнктивитов и дерматитов
В ответ на контакт с аллергеном в тучных клетках иммунитета слизистой оболочки глаза вырабатываются антитела. Этот процесс сопровождается выделением медиатора аллергических реакций немедленного типа гистамина. Это приводит к активации воспалительных клеток. Процесс проявляется повышенной проницаемостью мелких глазных сосудов, аллергическим отеком и зудом, выделениями из глаз и носа.
Непрекращающийся либо повторяющийся контакт с аллергеном способствует усилению данных проявлений.Ситуация усугубляется из-за того, что мелкие частицы вещества могут в виде взвесей находиться в окружающем воздухе, что провоцирует контактное местное раздражение.
Степень выраженности симптоматики – от легкой до значительной. В тяжелых случаях возможно временное ухудшение зрения.
2.Причины
Если говорить об аллергии вообще, то специалисты относят ее к первому из пяти известных на данный момент типов иммунной сверхчувствительности. Наша защитная система будто впадает в невроз навязчивых страхов, «выбирая» одно или несколько веществ (аллергенов) в качестве сверхценных для нее угроз. В ответ на их присутствие в организме начинает в патологически высоких концентрациях вырабатываться гистамин – компонент гормональной системы, регулирующий ряд физиологических процессов. Сложное биохимическое взаимодействие избыточного гистамина с иммуноглобулином Е протекает по типу лавинообразной цепной реакции, чем и обусловлена высокая скорость и острота развития аллергической реакции.
Локальные реакции зависят от характера аллергена и сенсибилизации к нему (формирования патологической чувствительности). Так, в одних случаях простое прикосновение к аллергену (например, к кошачьей шерсти) или его попадание на кожу вызывает мгновенный иммунный отклик в виде зуда, гиперемии, раздражения, сыпи; в других – достаточно распылить в воздухе спрей с аллергенным в отношении данного пациента веществом (например, ментолом), чтобы у того началось неукротимое чихание и слезотечение, и т.д.
Аллергический кашель возникает при попадании аллергена в дыхательные пути. Считается, что в большинстве случаев таким провокатором является обычная бытовая пыль, в которой всегда присутствует множество микроскопических клещей – продукты жизнедеятельности и частички хитиновой оболочки которых известны своими аллергенными свойствами. Однако причиной аллергического кашля могут быть и многие другие факторы – сигаретный дым, например, или летучие соединения бытовой химии, ингаляционные медикаменты, пыльца растений, и т.д. Так, мощнейшим растительным аллергеном является печально известная амброзия, главная причина поллиноза (сенной лихорадки) – крупный сорняк, в теории подлежащий тотальному целенаправленному уничтожению карантинной службой, но на практике ежегодно становящийся источником изнурительного аллергического синдрома у каждого пятого россиянина.
Последствия и осложнения
Кроме симптомов, которые значительно ухудшают нашу жизнь, аллергия опасна множеством последствий. Так, например, на её фоне нередко развивается экзема, бронхиальная астма, атопические заболевания кожи. Кроме того, аллергия является фоном для развития других патологий, которые могут затронуть практически все органы и системы.
На фоне аллергии тяжелее протекают прочие соматические и инфекционные заболевания. К тому же, их сложнее диагностировать, поскольку их проявления часто накладываются на проявления аллергии, и, в итоге, врачам достаточно затруднительно назначить лекарственную терапию так, чтобы не вызвать на нее аллергическую реакцию.
Анализ крови на аллергены у детей и подростков
Аллергия у детей, в том числе новорожденных, возникает все чаще, вызывая такие симптомы, как зуд, разнообразные отеки, насморк, сыпь, потеря аппетита и сна. При подозрении на активную иммунологическую реакцию необходимо сдать анализы на аллергию ребенку, обратившись в медицинское учреждение с хорошо оборудованной лабораторией.
Какие анализы делают детям
Анализы на аллергию у детей проводят посредством кожной пробы или забора крови из вены. При этом следует учитывать, что кожные пробы не делают малышам до пяти лет, а тем, кто старше, назначают избирательно. Абсолютные противопоказания:
- острая стадия какого-либо хронического заболевания, включая аллергию;
- острая инфекция (грипп или ОРВ, другие инфекционные болезни);
- продолжительное лечение гормонами.
В связи с этими причинами основной метод диагностики аллергии у детей — исследование крови, не имеющее противопоказаний, кроме гемофилии.
Как проверить ребенка на аллергию
Чтобы исключить или подтвердить наличие аллергии, необходимо сдать анализ на аллергию, после чего ребенку можно будет назначить соответствующее лечение, иммунотерапию и диету. Обычно такое исследование включает три этапа:
- Диагностика аллергостатуса позволяет определиться в главном – есть аллергия или нет. Для этого проводят детский (начальный) пищевой, общий ингаляционный, плесневый тесты и оценку иммуноглобулина Е.
- В случае хотя бы одной положительной реакции на первом этапе проводят тестирование смесями аллергенов по группам пищевых (мясопродукты и птица, крупы и овощи, орехи и фрукты, рыба), а также ингаляционных (домашняя пыль и животные, пыльца злаковых и деревьев, плесень и пыльца трав) веществ.
- Если установлена положительная смесь, продолжают исследование уже с отдельными веществами из конкретной группы.
В сложных случаях, например, при смешанной аллергии или чтобы сделать комплексный анализ на аллергию у грудничка, реализуют метод скрининга с использованием специальных панелей ингаляционных и пищевых аллергенов (от пятидесяти до нескольких сотен позиций). Такая технология считается скоростной и достаточно экономичной, позволяя не только составить список веществ, вызывающих повышенную чувствительность, но и увидеть их совмещенное влияние на организм.
Фармакотерапия
Еще один из важнейших методов лечения аллергии — это фармакотерапия, или применение лекарственных средств для устранения симптомов заболевания и профилактики рецидивов.
Существуют следующие группы препаратов против аллергии:
- антигистаминные средства;
- стабилизаторы мембран тучных клеток;
- глюкокортикостероидные препараты;
- симптоматические лекарственные средства против аллергии.
Антигистаминные препараты (блокаторы Н1-гистаминовых рецепторов) широко применяются при различных аллергических заболеваниях. Они быстро и эффективно устраняют клинические проявления или предотвращают их развитие. Их механизм действия связан с блокадой гистаминовых рецепторов, что помогает избавиться от аллергии вследствие прекращения действия гистамина — вещества, которое выделяется в большом количестве и определяет развитие основных симптомов заболевания: насморк, чихание, заложенность носа, кожный зуд, покраснение и т. д.
Блокаторы Н1-гистаминовых рецепторов снижают реакцию организма на гистамин, снимают вызванный им спазм гладкой мускулатуры, уменьшают проницаемость капилляров и отек тканей, обладают противозудным эффектом.
В клиниках «Президент-Мед» вы можете
- пройти обследование и лечение по более чем 30 медицинским специализациям, реабилитацию после инсультов, операций, травм,
- сдать различные виды анализов (более 5000 видов анализов и лабораторных исследований),
- пройти функциональную диагностику (УЗИ, эндоскопия: гастроскопия), ЭКГ, установка и расшифровка СМАД и Холтер-ЭКГ и другие,
- пройти медицинскую комиссию за один день, пройти профосмотр (как для организаций, так и для частных лиц), пройти профосмотр (как для организаций, так и для частных лиц),
- получить всевозможные справки – справки в ГИБДД и для допуска к занятиям спортом, для приобретения оружия, в санаторий,
- при наличии показаний – оформить лист временной нетрудоспособности,
- оформить и получить другие виды медицинской документации,
- сделать любые инъекции,
- воспользоваться услугами хирургии одного дня или дневного стационара.
Виды и причины острого аллергического насморка
Острым аллергическим ринитом называют внезапный насморк, который сопровождается сильной заложенностью носа, резким и многократным чиханием, зудом и обильным течением из носа. Начаться он может как-будто бы без видимых причин, предугадать его невозможно.
Аллергический ринит чаще всего подразделяют на три формы: сезонную, круглогодичную и профессиональную. Чем они отличаются?
Сезонная форма многим знакома не понаслышке и проявляется в определенное время года. Чаще всего это весна-лето, когда идет активное цветение различных кустарников. Концентрация пыльцы в воздухе в это время просто зашкаливает и активно попадает в дыхательные органы человека. Этому способствуют ветреная и сухая погода, благодаря чему пыльца становится более летучей. Разумеется, для растений это плюс — происходит опыление и размножение, а вот для аллергиков начинается сущий ад. Спастись от сезонной аллергии сложно даже дома, ведь частички пыльцы залетают в окна и заносятся на обуви и одежде.
Круглогодичный ринит может проявиться в любое время года, так как причин его развития очень много. Это:
- Шерсть домашних животных;
- продукты питания;
- домашняя пыль;
- косметические средства (шампуни, дезодоранты, парфюм);
- бытовая химия (порошки, средства для мытья посуды);
- наличие плесени в ванной комнате (и не только);
- пылевые клещи;
- тараканы.
Это далеко не полный перечень возможных причин круглогодичного аллергического ринита, который может протекать в острой форме. Возможна реакция на холод зимой, на гниение листьев осенью, ведь болезнь может зависеть и от нескольких причин сразу.
Профессиональный ринит обычно диагностируют в зрелом возрасте. Связано это с тем, что регулярный контакт с каким-либо веществом способствует постепенном накоплению аллергена в организме. К профессиональным аллергенам относят:
- химические соединения (у парикмахеров — на краску, у краснодеревщиков — на клей и лакокрасочное покрытие);
- металлы (у работников заводов);
- шерсть и выделения животных (у ветеринаров и заводчиков);
- латекс (у врачей на стерильные перчатки) и другие.
Кроме того, аллергический ринит классифицируют и по его длительности. Выделяют:
- интермиттирующий (длящийся менее 4 дней в неделю или менее 4 недель в году);
- персистирующий (соответственно, длящийся более 4 дней в неделю или более 4 недель в году).
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25 или воспользуйтесь формой обратной связи
Записаться
Такая классификация было создана в рамках программы Allergic Rhinitis and its Impact on Asthma, разработанной в 2001 году совместно с ВОЗ. ARIA содержит рекомендации по лечению аллергического ринита и сопутствующих аллергических заболеваний (в частности, астмы).
Причинами аллергического ринита всегда является острая аллергия на какое-либо вещество или продукт. При этом сама аллергия может развиваться постепенно, годами, а потом внезапно дать о себе знать. И хорошо, если это будет заболевание аллергическим ринитом, а не анафилактический шок.
Клиническая картина
Клиническая картина аллергических болезней разнообразна. Общим признаком большинства аллергических болезней, протекающих по типу немедленной аллергии, является определенная приступообразность симптомов даже в условиях постоянного контакта со специфическими аллергенами, что связано с истощением антител в момент реакции. Последующая реакция может наступить только после достижения необходимой концентрации антител. Вся симптоматика аллергических болезней этого типа обусловлена отеком слизистых оболочек, кожи, подкожной клетчатки, спазмом гладких мышц, гиперфункцией экзокринных желез.
Характерна обратимость тканевых изменений, что обусловливает сравнительную легкость клинического течения и отсутствие или медленный темп развития осложнений.
Тяжелые проявления и даже летальные исходы возможны при общих реакциях (например, при анафилактическом шоке) или при локализации отека, препятствующей дыханию (например, аллергический отек гортани). При аллергических болезнях, протекающих по типу феномена Артюса, бывают более тяжелые тканевые изменения вплоть до некроза.
При аллергических болезнях с замедленной аллергической реакцией воспалительный процесс имеет соответствующие особенности и может заканчиваться рубцеванием, хотя не исключена и полная обратимость, как, например, при контактном дерматите. В связи с этим «артюсоподобные» проявления и многие аллергические болезни с преимущественно замедленным типом аллергии протекают сравнительно тяжело, при хроническом течении осложняются стойкими тканевыми изменениями (см. Артюса феномен). Для всех аллергических болезнях характерна (но далеко не обязательна) эозинофилия крови, тканей и экссудатов.
Из-за чего возникает аллергия?
Барьерную функцию в нашем организме выполняют такие фильтры как:
- кожный;
- кишечный;
- печеночный;
- иммунный.
Названия этих фильтров говорят сами за себя. Так, кожный фильтр, это собственно, наша кожа. Благодаря этому фильтру в организм поступает только то, что позволит целостный кожный покров. Это солнечные излучения, кислород, лечебные или эстетическо-косметические вещества, которые рассчитаны на наружное применение и проникновение внутрь кожных слоев.
Кишечник справляется со всем чуждым путем пищеварения и воздействия высоких температур во взаимодействии с желудочным соком. Крупные белковые молекулы, при нарушении кишечных функций, становятся главными факторами, от которых берет свое начало аллергия.
Кишечник устроен таким образом, что попадая в него, белок распадается до необходимой аминокислотной структуры и только после этого используется всеми органами и тканями, как строительный элемент. Не расщепленные молекулы – это причина резкой реакции организма на вторжение чужака. Отсюда такие проявления, которые в нормальном состоянии являются не свойственными: покраснения, сыпи и зуд, жжения и постоянные выделения из носа, спазмы, вплоть до остановки дыхания, отечность всего тела или отдельных его участков. Тяжелые случаи могут протекать с потерей сознания, как следствие сильнейшей интоксикации организма, вызванной аллергенами.
Печеночный фильтр пропускает через себя всю кровь, забирая из нее лишние компоненты, от чего чаще других принимает на себя удары, приносящие вред самому органу – печени. Ядовитые вещества, которыми изобилует наша кровь, оседают в печеночном фильтре, подвергаются обработке желчью и в безопасном виде поступают дальше в организм. Что не обработалось, то выводится, что не вывелось – остается в печеночных протоках, образуя со временем камни. Аллергия возникает, когда печень дает серьезные сбои, которые можно сразу и не обнаружить. Мелкие червецы, относящиеся к виду плоских, излюбленным местом поселения которым служит печень, способны вызывать сильнейшие приступы аллергических проявлений. Этим червецам дали название «лямблии». Обнаружить их можно только путем специального анализа, проведенного в определенные дни и моменты, требующего, так же, специальной подготовки.
4.Лечение
У аллергологов бытует мрачная шутка: спастись от аллергена можно только бегством. В известной степени это действительно так – стопроцентное излечение от аллергии сегодня возможно только путем исключения каких бы то ни было контактов со всеми установленными аллергенами.
В реальной жизни это чаще всего невозможно. Альтернативой является прием антигистаминных и десенсибилизирующих препаратов, однако ни одно лекарство не является абсолютно безвредным, и провести жизнь под постоянным фармацевтическим «зонтиком» – перспектива, конечно, не из лучших. В зависимости от аллергена, рекомендуют участить санитарно-гигиеническую обработку помещений, включая интенсивное проветривание и ионизацию воздуха; в других случаях пациенту приходится на целые месяцы покидать местность проживания или вообще переезжать в другой регион; иногда не остается ничего иного, как сменить профессию или расстаться с домашним животным.
Предрасполагающие факторы
Аллергический бронхит, симптомы которого у взрослых и детей практически идентичны, как правило, протекает по определенной схеме. Проникновения в организм чужеродного белка-аллергена провоцирует неадекватный иммунный ответ, который проявляется обильным слезотечением, чиханием, кашлем. Если раздражитель не будет своевременно исключен, а симптоматика прогрессировать, включается резервная защита, сопровождающаяся гиперспазмом бронхиального дерева и отека реснитчатой слизистой, которая выстилает внутренние органы дыхания.
В результате постоянного раздражения легочная ткань начинает продуцировать густую слизь, которая постепенно скапливается в альвеолах и становится источником бактериальной инфекции. Застой и инфицирование слизи в бронхах является основной причиной развития аллергического бронхита.
Если у человека сильный иммунитет и крепкое здоровье, инфицирование тканей бронхов происходит редко. Защитная система быстро уничтожает инфекцию, не давая ей активно размножаться и распространяться на здоровые структуры. Но если иммунитет ослаблен, и человек склонен к аллергии, то под воздействием предрасполагающих факторов риск развития аллергического бронхита существенно возрастает.
Причины, провоцирующие развитие бронхита аллергической природы:
- злоупотребление вредными привычками;
- врожденный или приобретенный иммунодефицит;
- несбалансированное питание;
- пассивное курение;
- проживание в неблагоприятной экологической обстановке;
- неконтролируемое употребление лекарственных средств;
- отсутствие грамотной терапии заболеваний аллергической природы;
- малоактивный образ жизни;
- использование постельных принадлежностей с натуральными наполнителями: пух, перо;
- работа с производственными вредностями, предполагающая постоянный контакт с химическими или органическими веществами.
Долгое время иммунитет может подавлять чужеродный раздражитель, регулярно проникающий в организм, поэтому человек и не заподозрит у себя склонность к аллергии. Но в определенный момент все предрасполагающие факторы сходятся в одной точке, в результате чего начинает резко прогрессировать серьезное заболевание, с последствиями которого иногда приходится бороться всю жизнь.
Цетиризин
Цетиризин тормозит гистаминопосредованную раннюю фазу аллергической реакции, предотвращает различные физиологические и патофизиологические эффекты гистамина, такие как расширение и повышенная проницаемость капилляров (развитие отека, крапивницы, покраснение), стимулирование чувствительных нервных окончаний (зуд, боль) и сокращение гладких мышц органов дыхания и желудочно-кишечного тракта.
На поздней стадии аллергической реакции цетиризин не только ингибирует выделение гистамина, но и миграцию эозинофилов и других клеток, ослабляя таким образом позднюю аллергическую реакцию. Снижает экспрессию молекул адгезии, таких как молекула межклеточной адгезии 1-го типа (intercellular adhesion molecule-1 — ICAM-1) и молекула адгезии сосудистого эндотелия 1-го типа (vascular cellular adhesion molecule-1 — VCAM-1), которые являются маркерами аллергического воспаления.
Кроме того, в отличие от других препаратов, применяемых при кожных проявлениях аллергии, цетиризин не только блокирует Н1-гистаминовые рецепторы, но и подавляет кожный ответ на тромбоцит-активирующий фактор . Это подтверждено результатами многочисленных клинических сравнительных исследований: способность кумулироваться в кожных покровах позволяет препарату купировать зуд и гиперемию более эффективно, чем таким средствам, как эбастин, эпинастин, терфенадин, фексофенадин и лоратадин .
Для цетиризина характерен низкий объем распределения по сравнению с другими антигистаминными препаратами — 0,5 л/кг. Это обеспечивает более высокие концентрации вещества во внеклеточном пространстве, где и находятся Н1-гистаминовые рецепторы. Таким образом обеспечиваются их полная занятость и наивысший противогистаминный эффект . Еще одной особенностью препарата является высокая способность проникновения в кожу. Через 24 часа после приема однократной дозы цетиризина концентрация в коже оказывается равной или даже несколько превышает концентрацию в крови. Преимуществом цетиризина является стероид-спаринговый эффект: при одновременном назначении цетиризина и ингаляционных глюкокортикостероидов у больных бронхиальной астмой доза последних может быть снижена или не повышаться, несмотря на контакт с аллергеном.
Среди цетиризинов особое место занимает Цетрин. В исследовании Е.Е. Некрасовой и соавт. у пациентов с хронической крапивницей Цетрин показал наиболее высокую эффективность среди других дженериков цетиризина и лучшие результаты с точки зрения фармакоэкономики .
Лечение аллергии на коже: общие принципы
Лечение аллергии на коже начинается с комплексной диагностики. Обследование позволяет определить причины развития патологии и выявить предрасполагающие факторы. Если пусковым механизмом развития аллергической реакции служат профессиональные вредности, то лечение аллергии на коже предполагает смену профессии или уделение большего внимания средствам защиты (маски, резиновые перчатки). Если причиной послужили продукты или лекарственные средства — их исключают из употребления.
Любые контакты с аллергенами должны быть ограничены. Это золотое правило поможет предотвратить случаи обострения заболевания. Но на 100% вы не можете быть уверены в том, что аллерген случайно не попадет в продукты питания или не окажется в составе новой косметики. Поэтому в целях успешного лечения аллергии на коже желательно всегда держать под рукой антигистаминный препарат, например Цетрин, чтобы вовремя снять симптомы аллергии и не допустить прогрессирования заболевания.
Лечение аллергии на коже при обострении может включать в себя местное назачение специальных мазей с кортикостероидами. Они обладают противовоспалительным эффектом, помогают снять отёк, зуд, высыпания на коже. Также могут быть рекомендованы специальные смягчающие средства для кожи, а при присоединении вторичной инфекции — противобактериальные или противогрибковые препараты.
Для успешного лечения аллергии на коже рекомендуется откорректировать рацион питания.
На период обострения заболевания обычно назначается неспецифическая гипоаллергенная диета.
Кроме того, для успешного лечения аллергии на коже необходимо придерживатьсяобщих рекомендаций при аллергических заболеваниях кожи. Рекомендации.
Кожные пробы
Это один из наиболее информативных диагностических тестов на аллергию. Представляет собой введение в кожу (предплечья или спины) малых количеств очищенных аллергенов в определенной концентрации.
Существует несколько методов проведения таких проб:
- скарификационный тест — врач производит поверхностное процарапывание (скарификацию) верхнего слоя кожи с введением аллергена в эту область;
- внутрикожная проба — аллерген вводится шприцем с очень тонкой иглой;
- игольный тест (прик-тест) — на кожу наносится капля аллергена, а затем под этой каплей делается тонкий прокол кожи иглой.
В кожных пробах используют аллергены в различных разведениях. Во всех трех случаях результаты реакции можно оценивать через 20 минут. Проба считается положительной, если отмечается образование папулы (плотного узелка на коже), эритемы (покраснения) или сыпи.
Провокационные пробы
Принцип этих тестов заключается в воспроизведении симптомов аллергической реакции через контакт с аллергеном. Если в ответ на введение предполагаемого аллергена развивается реакция, то аллерген может считаться причинно значимым (специфическим).
Для провоцирования, например, обострения бронхиальной астмы используют физическую нагрузку, холод и т. д., или больному по очереди ингалируют возможные аллергены (провокационная ингаляционная проба). Подобный принцип используют также для вызывания аллергического ринита (провокационная назальная проба) или пищевой аллергии (провокационная оральная проба).
Провокационные тесты применяют только тогда, когда имеются расхождения между сведениями анамнеза, результатами кожных проб и биохимических исследований (IgE и т.д.). Такие тесты проводят в специализированных центрах, так как трактовка получаемых данных требует специальных знаний и тесты могут обострить состояние больного.
Провокационные пробы также используют для выявления тяжести течения аллергии и определения эффективности лекарственной терапии.
В любом случае выбор методов исследования остается за лечащим врачом!
Этиология
Гиперчувствительность выражается в повышенном отклике иммунитета на не представляющее для него угрозы вещество. Классификация аллергических реакций включает 5 типов гиперчувствительности, которые делятся на две подгруппы:
- аллергические реакции немедленного типа (ГНТ);
- аллергические реакции замедленного типа (ГЗТ);
В приведенных аббревиатурах «Г» означает «гиперчувствительность». В первую подгруппу входят типы аллергических реакций 1, 2, 3, во вторую группу 4 и 5.
При анафилактическом типе при первом взаимодействии с веществом образуется IgE. IgE – антитела, прикрепляющиеся к тучным клеткам и базофилам. Когда вещество еще раз попадает в тело, эти клетки чрезмерно активируются. В результате возникают риниты, поллиноз, дерматит, крапивница, бронхиальная астма и другие.
Следующий (второй) тип – цитотоксический, в нем участвуют антитела IgG и IgM, которые провоцирует антиген с клеточной мембраны. В качестве аллергенов воспринимаются собственные клетки тела, изменившиеся под воздействием, например, после введения определенных лекарств или воздействия паразитов, бактерий, вирусов. После обнаружения антигена на мембране клетки, последняя разрушается одним из трех возможных способов. Эти процессы проявляются лейкопенией, гемолитической анемией, тромбоцитопенией.
Третий тип – иммунокомплексный. Происходит развитие с участием IgG и IgM. Иммунные комплексы антиген-антитело с большим количеством антигенов образуются в тканях или кровотоке и задерживаются там, впоследствии при определенных условиях вызывая воспаление. Примеры –конъюнктивиты, дерматиты, сывороточная болезнь, ревматоидные артриты.
Четвертый тип – возникает при взаимодействии антигена и Т-лимфоцита, которое провоцирует воспаления. Эта реакция замедленная, поэтому проявления видны только через 1-3 суток. Они затрагивают кожу, дыхательные органы и ЖКТ, но возможен отклик со стороны любых тканей.
Пятый тип – это клеточно-опосредованные реакции, аутосенсибилизация, вызываемая антителами к антигенам клеточной поверхности. Реакция опосредована сенсибилизированными Т-лимфоцитами. В качестве примера можно привести чрезмерную активность щитовидки при болезни Грейвса.
Эпидемиология аллергического ринита
В настоящее время заболеваемость аллергическими болезнями высока. Согласно данным статистических отчётов, до 25% городского и сельского населения, проживающего в регионах с высоко развитой промышленностью, страдает аллергией, а в экологически неблагополучных районах эти цифры достигают 30% и более.
По прогнозу ВОЗ, в XXI веке аллергические заболевания займут второе место, уступив по распространённости лишь психическим болезням, К тому же отмечают утяжеление течения аллергии, развитие полисенсибилизации, частое присоединение различных инфекционных осложнений на фоне иммунологических расстройств.
Болезни органов дыхания в структуре общей заболеваемости стабильно занимают второе место после сердечно-сосудистой патологии, составляя около 19%
Все это обязывает нас в повседневной клинической практике уделять особое внимание аллергической патологии носа и околоносовых пазух
Аллергический ринит представляет собой глобальную проблему здравоохранения
Пристальное внимание международной медицинской общественности к этому вопросу вызвано целым спектром как медицинских, так и социальных аспектов:
- заболеваемость аллергическим ринитом составляет 10-25% в общей популяции;
- наблюдают стойкую тенденцию к росту заболеваемости аллергическим ринитом;
- доказано влияние заболевания на развитие бронхиальной астмы, обсуждают концепцию «единая дыхательная система, единое заболевание»;
- аллергический ринит снижает социальную активность пациентов, влияет на работоспособность взрослых и школьную успеваемость детей;
- заболевание приводит к значительным финансовым затратам. Прямые расходы на его лечение в Европе составляют не менее 1,5 млрд евро в год.
В связи с этим целесообразно внедрять современные и эффективные схемы лечения аллергического ринита, соответствующие принципам доказательной медицины, а также единым требованиям к профилактике и диагностике.