Рак толстой кишки
Содержание:
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
Общий анализ крови
Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
Иммунологический анализ для определения иммунной реакции на антитела.
Анализ кала на наличие бактерий, слизи и крови.. Для определения характера воспалительного процесса и его локализации назначают:
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Диагностика дивертикулярной болезни
У большинства людей с дивертикулезом симптомов заболевания нет, поэтому он обычно обнаруживается при обследовании по поводу других патологий.
При наличии симптомов дивертикулита, важно обратиться к проктологу, чтобы получить правильный диагноз. В первую очередь выясняется анамнез, включая текущие симптомы, типы продуктов питания, частота дефекации, прием лекарственных препаратов
В первую очередь выясняется анамнез, включая текущие симптомы, типы продуктов питания, частота дефекации, прием лекарственных препаратов.
Наиболее распространенными симптомами дивертикулита являются боли в животе и лихорадка
При сборе анамнеза важно обратить на них внимание и выяснить подробности. Боль в животе при дивертикулите обычно бывает низкой и/или левосторонней, она обычно острая и постоянная. Может показаться, что боль распространяется или излучается в ногу, пах, спину и бок
Изменяется работа кишечника, возникает диарея или запор, со стороны мочевыделительной системы частота мочеиспускания увеличивается
Может показаться, что боль распространяется или излучается в ногу, пах, спину и бок. Изменяется работа кишечника, возникает диарея или запор, со стороны мочевыделительной системы частота мочеиспускания увеличивается.
При наличии осложнений дивертикулита, симптомы хронические, более длительные. Тонкий стул или запор указывают на образование стриктуры. Темная, мутная моча или проходящий с мочой воздух указывают на образование свища в мочевом пузыре.
Такие симптомы, как боль в животе и болезненность, характерны для многих заболеваний, связанных с несколькими системами органов. Это заболевания аппендикса, желчного пузыря, желудка, тонкой кишки, яичников, матки, предстательной железы и мочевого пузыря. Тщательный анамнез и физикальное обследование необходимы, чтобы сузить диагноз или устранить другие патологии.
После сбора анамнеза проктолог проводит пальцевое ректальное исследование и назначает визуализирующие методы диагностики
- Аноскопию, чтобы осмотреть состояние заднего прохода и дистального отдела прямой кишки;
- Сигмоидоскопию, чтобы осмотреть прямую и сигмовидную (где чаще всего возникают дивертикулы);
- УЗИ брюшной полости при подозрении на обострение, обострение хронической формы, во время приступов обязательно (стенки кишки локально утолщены и отечны), УЗИ почек и половых органов проводится по показаниям (симптомы, подозрения на свищи);
- Колоноскопию, чтобы проверить толстую кишку на наличие аномальных новообразований, язв, кровотечений или других патологий, которые вызывают расстройство кишечника или боли в животе. Колоноскопия проводится только при неосложненной форме, при отсутствии обострений, поскольку увеличивает риск перфорации когда в кишку нагнетается воздух во время исследования;
- Обзорный рентген брюшной полости, чтобы исключить перфорации, кишечную непроходимость;
- Бариевая клизма (также называемая рентгенографией нижних отделов желудочно-кишечного тракта): контраст, содержащий барий, вводится в задний проход. Он покрывает внутреннюю часть толстой кишки, что помогает сделать более заметными на рентгеновских снимках любые отклонения в толстой кишке;
- КТ. Компьютерная томография считается “золотым стандартом” диагностики дивертикулита, чувствительность составляет от 70 до 95-98%, специфичность – от 75 до 100%. Позволяет определить, какая часть толстой кишки вовлечена, и если есть какие-либо признаки абсцесса, стриктуры или свища.
В обязательном порядке применяются лабораторные исследования. Назначается:
- Клинический анализ крови, необходим, чтобы определить уровень лейкоцитов (лейкоцитоз и сдвиг влево) и СОЭ (повышено) в период обострения. Однако, норма лейкоцитов не исключает дивертикулит. Определяется гемоглобин, эритроциты, цветной показатель, чтобы определить анемию, развивающуюся вследствие кровотечений из кишки;
- Анализ мочи, необходим, чтобы исключить заболевания МВП (инфекции, пиелонефрит). Если в моче обнаруживаются кишечные бактерии и частицы кишечного содержимого, это указывает на образование свищей;
- Исследование кала на скрытую кровь, простейшие, посев на дисбактериоз.
Дифференциальный диагноз дивертикулярной болезни
Дифференциальная диагностика дивертикулярной болезни проводится в отношении:
- колоректального рака;
- целиакии;
- ишемического колита;
- СРК;
- болезни Крона;
- псевдомембранозного колита;
- Язвы БЖ и 12-ти перстной кишки, осложненной кровотечением, перфорацией;
- мочекаменной болезни;
- пиелонефрита (острого и хронического);
- внематочной беременности;
- перекрута яичника (или кисты).
Этиология и патогенез
Основные факторы риска развития дивертикулеза и дивертикулита толстой кишки:
- неправильное питание — красное мясо с низким содержанием клетчатки и высоким содержанием жира;
- низкая физическая активность;
- ожирение (индекс массы тела ≥25 кг / м2);
- курение (≥40 лет), алкоголь;
- дефицит витамина D;
- лекарственные препараты (нестероидные противовоспалительные препараты (НПВП), кортикостероиды);
- сахарный диабет.
Ожирение
Сахарный диабет
Один из наиболее важных факторов, способствующих развитию дивертикулеза толстой кишки — низкое потребление пищевых волокон. В результате распространенность дивертикулеза варьируется именно в цивилизованных и развивающихся странах. Вегетарианцы в 3-5 раз реже болеют дивертикулезом, чем мясоеды.
При употреблении менее волокнистой пищи содержимое кишечника становится меньшим по объему, более вязким и требует более сильных и частых сокращений кишечника, чтобы протолкнуть его через толстую кишку. В результате круговой мышечный слой утолщается, продольные мышечные тяжи укорачиваются, а просвет кишечника сужается.
Изменяется реакция мышц стенки кишечника на различные раздражители (прием пищи, эмоциональное напряжение), нарушается баланс между активностью активирующих холинэргических и тормозных неадренергических, холинэргических нервных окончаний (преобладает холинэргическая активность).
В случае нормального состояния, одна из кольцевых мышц сокращается, остальные кольцевые мышцы расслабляются, а продольные мышцы толкают кал. При дивертикулезе круговые мышцы кишечной стенки внизу не расслабляются, и в кишечнике образуются полости с высоким внутренним давлением. Поскольку существует разница давления между кишечником и брюшиной, слизистая оболочка прорывается через области наименьшего сопротивления.
Дивертикулы также образуются из-за постоянных изменений стенки кишечника — изменения структуры мышечного слоя, ухудшения качества коллагена. Также могут играть роль. генетические изменения в структуре и функциях мышц.
Имеются данные об изменениях кишечной микробиоты — увеличение Proteobacteria, снижение числа Clostridium IX, Fusobacterium, Lactobacillaceae, а также диагнозе синдрома бактериальной перегрузки тонкой кишки. По мнению некоторых ученых, при остром дивертикулите и LPAI развиваются воспалительные изменения в стенке кишечника: усиление экспрессии TNF-α, повышение уровня кальпротектина.
Увеличение Proteobacteria
Дальнейшее течение дивертикулеза зависит от того, развиваются ли воспалительные изменения в дивертикульном мешке и прогрессируют ли они. Издавна считалось, что дивертикулит начинается, когда шейка дивертикула блокируется. В настоящее время имеются данные о том, что повышенное давление в дивертикуле, частицы содержимого жесткого кишечника травмируют слизистую оболочку, вызывают ее ишемию, ослабляют защитный барьер. В стенке дивертикула образуется эрозия, создавая условия для проникновения бактерий в полость дивертикула.
Новая теория патогенеза — дивертикулит развивается на фоне легкого хронического колита: сначала развивается микроскопический колит возле дивертикула, затем дивертикулит. Этот процесс также стимулируется изменениями бактериальной флоры при употреблении продуктов с низким содержанием клетчатки.
Виды
Как и большинство воспалительных заболеваний, сигмоидит может протекать остро или хронически. Кроме того, существуют следующие его виды, различающиеся по характеру повреждения кишки:
- Катаральный сигмоидит. Наиболее легкая форма, при которой повреждается только верхний слой эпителия кишечника.
- Эрозивный сигмоидит. Является продолжением не леченного катарального и характеризуется разрушением эпителия кишки с формированием на ней эрозий – открытых не защищенных участков слизистой.
- Язвенный сигмоидит. Такая форма появляется, при продолжительном раздражении эрозий на поверхности кишечника, вследствие чего они превращаются в язвы – более глубокие дефекты слизистой.
- Перисигмоидит. Представляет из себя наиболее тяжелую форму заболевания. Сквозь язвенную поверхность воспаление проникает в глубокие отделы стенки кишки, снижает ее подвижность, и в брюшной полости начинается спаечный процесс (процесс соединения петель кишечника между собой).
Что подарить на день автомобилиста?
Лечение
Лечение колита у взрослых проводится комплексно, зависит от выраженности симптомов и причины болезни. При этом назначается определенная диета и медикаментозные средства. Санаторно-курортное лечение может быть эффективным при стихании обострения или в межрецидивный период.
Диета
Избавление от колита немыслимо без соблюдения рекомендаций по питанию. Предпочтение отдается отварным, паровым или запеченным без корочки блюдам. Приветствуется подогретая жидкая и протертая еда с кратностью приема 4–6 раз в сутки малыми порциями. Переедание и голодание крайне неблагоприятно сказывается на течении колитов. При избыточном метеоризме не показаны продукты, которые содержат углеводы и молоко.
Важно! Цель диеты – снизить нагрузку на ЖКТ, ускорить заживление слизистой. Вся употребляемая пища должна быть щадящей и легкоусвояемой, необходимо исключить механические и химические раздражители
Полезными при колите будут:
- нежирные сорта мяса, рыбы и птицы;
- разваренные каши из гречки, риса, овсяной или манной круп;
- кисели и желе домашнего приготовления;
- подсушенный белый хлеб;
- овощи в отварном и запеченном виде (картофель, кабачки, цветная капуста, тыква, морковь), запеченные яблоки;
- обезжиренный творог и творожные запеканки;
- яйца всмятку или в виде омлета.
Объем потребляемой жидкости должен составлять 1,5–2 л в сутки в виде крепкого чая, отвара шиповника, несладких компотов из яблок, груш, айвы, смородины, некрепкого кофе, какао на воде.
Из десертов не навредит мармелад, пастила, шоколад в малых количествах.
Запрещенные напитки и продукты:
- алкоголь,
- концентрированные соки,
- газированные напитки,
- свежая выпечка и черный хлеб,
- бобовые,
- жирные сорта мяса и рыбы,
- молоко,
- сырые овощи,
- грибы,
- макаронные изделия,
- каши из пшена, пшеницы, ячневой крупы, перловки,
- наваристые бульоны,
- консервы,
- домашние соленья, маринады, пряности,
- копченые и жареные блюда.
Медикаментозное лечение
Для лечения колита используют следующие группы лекарственных средств:
- Антибиотики, нитрофураны и противопаразитарные средства. Назначаются при колитах, которые вызваны патогенной и условно-патогенной флорой, простейшими, глистными инвазиями.
- Средства для восстановления нормальной флоры кишечника:
- пробиотики – препараты, содержащие живые бифидо-, лакто-, колибактерии;
- пребиотики – вещества, которые создают среду для роста полезных бактерий, обладают послабляющим действием, способствуют выведению токсинов;
- синбиотики – содержат и пробиотики, и пребиотики.
- Симптоматические средства. Для устранения болей при колитах назначаются спазмолитики, при повышенном газообразовании – симетикон. Для улучшения переваривания пищи рекомендуются ферментные препараты. При колите с учащением стула эффективными будут вяжущие и обволакивающие препараты, сорбенты. Для нормализации стула при запорах назначают средства на основе лактулозы и натрия пикосульфата.
Если ведущей причиной колита выступает ишемия (недостаточность кровообращения в сосудах кишечника), то применяются средства для лечения атеросклероза, антиагреганты для подавления тромбообразования и специфические сердечно-сосудистые препараты. При колитах, связанных со стрессами и нервно-эмоциональным перенапряжением, в комплекс лечения включаются психотропные препараты.
Особого подхода в лечении требует неспецифический язвенный колит. В основе этого заболевания лежит аутоиммунное воспаление, поэтому для лечения НЯК нужны специфические лекарственные средства. К ним относят:
- аминосалицилаты (в виде капсул для приема внутрь, свечей и для клизм);
- глюкокортикостероидные гормоны;
- цитостатики;
- препараты биологической терапии.
Эффект от лечения НЯК наступает не скоро, длительность терапии в среднем составляет от 12 недель до 2 лет. После устранения симптомов язвенного колита требуется длительное поддерживающее лечение для исключения частых обострений и предотвращения осложнений заболевания.
Могут ли помочь народные средства в лечении колитов?
Для излечения важно поставить диагноз, выявить и устранить причинный фактор. При этом для снятия неприятных симптомов колита могут быть полезны народные средства
Теплый травяной чай или настой из ромашки, фенхеля, мяты, тмина, шалфея, тысячелистника снимают спазмы в кишечнике и ослабляют метеоризм, обладают легким противовоспалительным эффектом.
Для устранения запоров применяют кору крушины, лист сенны, семя льна, душицу, солодку. Вяжущим действием обладают кора дуба, корка граната, черемуха.
Стадии заболевания рака сигмовидной кишки
- 0 стадия аденокарциномы — признаки злокачественности обнаруживаются только у клеток слизистого слоя кишечной стенки.
- 1 стадия — рак начинает инфильтрировать кишечную стенку, прорастая сквозь ее подслизистую основу и мышечный слой.
- 2А стадия — рак прорастает сигмовидную кишку по всей толщине ее стенки.
- 2 В — новообразование выходит за пределы кишечной стенки, поражая рядом расположенные ткани, но метастазов в лимфоузлы пока нет.
- 3 стадия — рак начинает давать метастазы, пока они обнаруживаются в регионарных лимфатических узлах.
- 4 стадия — имеются метастазы в отдаленные группы лимфоузлов или внутренние органы. Если это единичный метастаз во внутренние органы, говорят о 4а стадии, если имеется поражение нескольких отдаленных групп лимфатических узлов, выставляют 4b стадию, и, если злокачественный процесс распространился по поверхности брюшины (канцероматоз), это соответствует 4с стадии.
Классификация и типы
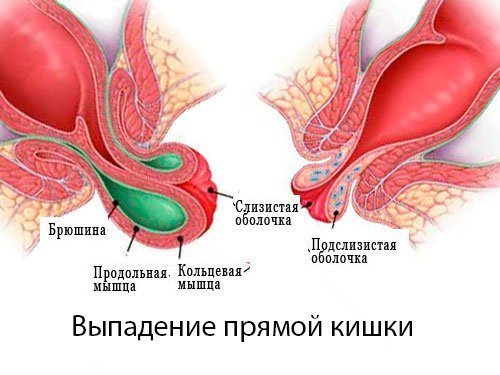
I степень — прямая кишка выпадает только при дефекации.
II степень — выпадение прямой кишки происходит не только при дефекации, но и при физической нагрузке.
III степень — прямая кишка выпадает уже при ходьбе и даже при принятии вертикального положения.
Кроме того, важным клиническим критерием является возможность самостоятельного вправления выпавшей части кишки, что косвенно свидетельствует о степени компенсации мышц тазового дна. Если мышцы способны не только сокращаться, но и поддерживать тонус, то такое состояние характеризуется как компенсированное и наоборот. Таким образом, если кишка самостоятельно вправляется, то мышцы тазового дна, прежде всего леваторы, находятся в стадии компенсации. Необходимость ручного пособия для вправления прямой кишки свидетельствует о декомпенсации мышц тазового дна, что следует обязательно учитывать при выборе способа лечения. Следует также определять степень недостаточности анального жома, характерную для большинства больных с выпадением прямой кишки.
Врачи онкологического центра
Конечно, у нас все врачи — онкологи, но у каждого есть «уточнённая» специальность, в которой доктор, зная абсолютно всё онкологическое, разбирается лучше лучшего.
Наши хирурги-онкологи не просто умеют оперировать все известные злокачественные опухоли, а операции в онкологии могут быть очень обширными или, наоборот, виртуозно крохотными, но обязательно «от и до» знают все особенности одной анатомической системы органов, к примеру: гинекологической или урологической, абдоминальной или торакальной.
Абдоминальный хирург-онколог и онкоуролог сделают всё для максимально возможного сохранения функциональных возможностей организма. Наши онкологи-маммологи и онкогинекологи спасут от рака и, если Вы того пожелаете, восстановят утраченную женскую привлекательность.
Химиотерапевт — специалист с самыми широкими клиническими и научными взглядами, ему необходимо абсолютно точно знать в каких ситуациях больному может помочь хирургия или облучение, и его фармакологическая епархия — огромное число противоопухолевых лекарств.
Не сетуйте, что онкологический центр оказывает только платные услуги, вопрос в другом: кто платит за медицинскую помощь
Государство тоже платит онкодиспансерам и больницам, но малую цену, поэтому невозможно избавить пациентов от очередей на госпитализацию и отсутствия качественных лекарств, дать им внимание врача
Операции
Если есть возможность, всегда проводят радикальное удаление опухолевого узла с подлежащими тканями в пределах возможного поражения, удаление лимфатических узлов. Зачастую необходимый объем операции становится очевидным лишь при непосредственном осмотре пораженной области.
Применяются основные принципы онкохирургии:
- Радикальность. Устранение всех злокачественно поврежденных тканей, удаление регионарных лимфоузлов.
- Абластичность. Извлечение опухолевых клеток без попадания даже малейших частиц на интактные участки. Создание во время операции условий для воспрепятствования диссеминации (распространению) онкоклеток.
- Органосохранность – хирургу необходимо соблюсти баланс между полным удалением опухолевых тканей, спасая тем самым жизнь пациенту, и сохранением органов (по возможности) для снижения инвалидизации, обеспечения хорошего качества жизни пациента в последующем.
- Восстановление проходимости кишечника.
Нередко операции проводят в два этапа, когда сначала удаляют опухоль и выводят стому (противоествественное отверстие) для отхождения кала. Тем самым создаются условия для быстрого заживления оперированной области. Затем, вторым этапом, восстанавливают нормальный путь опорожнения кишечника.
Среди хирургических методов применяют операции типичные, комбинированные (удаляют опухолевый участок и орган, пораженным метастазом), расширенные вмешательства при распространенных или синхронных опухолевых процессах. При раке толстой кишки прогноз выживаемости после операции напрямую зависит от стадии болезни, степени дифференцировки опухоли. Чем меньше злокачественное новообразование, чем раньше начато радикальное лечение – тем больше шансов на полное излечение и сохранение качества жизни в последующем.
Современные методы и аппаратура, применяемая в нашей клинике позволяет удалять как низкорасположенный рак толстого кишечника (прямой кишки), так и крупные опухоли в вышележащих отделах. Без больших разрезов на животе (эндоскопически) возможно выполнение:
- Трансанальной резекции нижнеампулярного отдела прямой кишки.
- Трансанального микрохирургического иссечения новообразований.
Секторальная резекция прямой кишки и анального канала выполняется при раке 0-1 ст., расположенного ниже зубчатой линии, что позволяет сохранить запирательный аппарат прямой кишки.
Лечение дуоденита
В первую очередь необходимо нормализовать рацион питания. Как правило, назначается лечебная диета (стол №1 в острой стадии и №5 — в хронической).
При остром течении заболевания разрешается употреблять некрепкий чай, какао, творог нежирных сортов, яйца, овсяную и манную кашу, супы-пюре. Запрещены: грибы, перец, сладости, кофе, жирное мясо и рыба, сдобные булочки. Во время хронического обострения разрешается овощные супы, хлеб, нежирные сорта мяса (говядина, курица), некислые фрукты. Запрещено то же, что и в острой стадии. В период ремиссии, можно употреблять любые продукты, но в меру. Предпочтение следует отдавать здоровому и правильному питанию и не переедать.
Медицинские препараты назначаются в зависимости от причины заболевания.
- Антибиотикотерапия при поражении Helicobacter Pylori
- Препараты для снижения выработки кислоты в желудке.
- Препараты с обволакивающим эффектом.
- Противовоспалительные лекарства.
- Ферменты поджелудочной железы.
- Лекарства, направленные на восстановление слизистой (цитопротекторы).
- Спазмолитические препараты.
- При наличии гельминтов — лекарства для их избавления.
- При высокой психоэмоциональной нагрузке могут назначать успокаивающие средства.
Внимание! Все лекарственные препараты назначает только врач на основе анализа истории болезни, осмотра и проведенных исследований. Самолечение недопустимо
Информация о медицинских препаратах дана с ознакомительной целью.
Прогноз и профилактика злокачественных опухолей сигмовидной кишки
Прогноз при аденокарциноме зависит от стадии заболевания. Пятилетняя выживаемость при начальных этапах (1-2 стадия) стремиться достигает 90%, на 3 стадии — около 70%, и на 4 — 11-14%.
Следует отметить, что рак сигмовидной кишки можно предотвратить. Для этого необходимо придерживаться принципов рационального питания (достаточное количество пищевых волокон, витаминов, отказ от переедания) и своевременно удалять кишечные полипы. С этой целью рекомендуется раз в десятилетие проходить тотальную колоноскопию пациентам из группы риска.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Диагностика
При подозрении на колит и при его обострении врач рекомендует пациенту следующие исследования:
Клинический анализ крови. Он покажет степень воспалительного процесса и анемии.
Общий анализ мочи
Необходим для исключения патологии в мочевыделительной системе.
Биохимический анализ – включает определение уровня глюкозы крови, показателей работы печени (билирубина, АЛТ, АСТ, ГГТ), что важно для исключения «фоновых заболеваний».
Анализ крови на ИФА для диагностики инфекций, способных спровоцировать колит (например, иерсиниоз, лямблиоз, аскаридоз).
Бактериологический анализ кала с выделением патогенной, условно-патогенной и нормальной микрофлоры кишечника. Копрограмма – анализ кала для оценки степени воспалительной реакции кишечника и наличия гнилостных или бродильных процессов, ферментативной недостаточности, скрытого кровотечения.
УЗИ органов брюшной полости
Подтвердит наличие признаков холецистита, желчнокаменной болезни, панкреатита. С помощью УЗИ можно оценить степень повышенного газообразования в кишечнике и наличие жидкости в брюшной полости.
Рентгенологические исследования, из которых наиболее информативны ирригоскопия и компьютерная томограмма (КТ). Ирригоскопия заключается в введении рентгеноконтрастного вещества через прямую кишку с последующей оценкой состояния кишечника. Позволяет диагностировать различные аномалии. На КТ, кроме изменений в толстом кишечнике, можно увидеть признаки энтерита, увеличенные лимфоузлы и особенности развития кишечника.
Эндоскопические методы исследования – ректороманоскопия (осмотр прямой и сигмовидной кишок) и колоноскопия (осмотр слизистой толстого кишечника на всем протяжении). Осуществляется специальными аппаратами через прямую кишку, требует определенной подготовки кишечника и предварительного обезболивания.
Биопсия. Проводится при подозрении на трансформацию в рак кишечника. Заключается в иссечении кусочка патологической ткани для проведения патогистологического исследования и точной диагностики.
Модификации
Как проходит УЗИ кишечника
Процедура проводится несколькими видами датчиков, имеющих разное предназначение и глубину проникновения ультразвуковых волн. Пациент заходит в кабинет врача, снимает одежду, затем ложится на спину. Основной метод обследования – трансабдоминальный. На живот наносится прозрачный гель, необходимый для проведения сигнала от датчика к телу. Врач исследует область проекции ЖКТ, получая визуальную информацию на монитор аппарата.
Осмотр прямой кишки при трансабдоминальном обследовании затруднен, так как орган глубоко расположен и защищен лобковой костью. Для диагностики возможной патологии прямой кишки используют трансректальный датчик с введением непосредственно в прямую кишку. Пациенту предлагают повернуться на бок и согнуть ноги. У женщин для лучшего доступа к ЖКТ иногда используется трансвагинальный датчик.
При проведении УЗИ в толстый кишечник может быть введена жидкость, которая позволяет рассмотреть стенки расправленного тракта. Методика позволяет оценить перистальтику и всасывающую способность слизистой оболочки.
Ход процедуры
Пациент ложится на бок, после чего применяется местная анестезия. Затем через задний проход вводится специальный зонд, оснащенный фонариком, видеокамерой и инструментом для удаления полипов.
Для повышения точности действия специалиста с помощью специального оборудования в область кишки вводится воздух.
С помощью зонда врач определяет положение новообразование, обрабатывает его адреналином, после чего иссекает. Затем поврежденная область прижигается, а зонд и небольшая часть слизистой оболочки извлекаются из кишечника.
Изъятые таким образом образцы отправляются на лабораторный анализ.