Половая жизнь после родов
Содержание:
Как проводится кюретаж
Манипуляцию проводят под общим наркозом, то есть безболезненно. Хирург удаляет функциональный слой матки, эндометрий, специальным инструментом (кюреткой). Для этого врач предварительно расширяет цервикальный канал шейки матки с помощью лекарств или инструментария.
По окончании процедуры проводится гистероскопия, исследуется полость матки. В случае, если что-то осталось, выскабливание полости матки повторяется.
Врачи, выполняющие выскабливание полости матки:
Запорожцев Дмитрий Анатольевич
Врач-гинеколог, заведующий отделением гинекологии, кандидат медицинских наук, врач высшей категории
Стаж 31 год
Записаться на прием
Шульга Наталья Валериевна
Врач-гинеколог, врач высшей категории
Стаж 41 год
Записаться на прием
Улятовская Лариса Николаевна
Врач-гинеколог, кандидат медицинских наук
Стаж 40 лет
Записаться на прием
Шульженко Светлана Сергеевна
Врач — гинеколог, врач высшей категории
Стаж 32 года
Записаться на прием
Пузырев Алексей Николаевич
Врач-гинеколог, врач высшей категории
Стаж 42 года
Записаться на прием
Послеоперационный период
В основном, выписка происходит в тот же день. В периоде восстановления после наркоза может наблюдаться головокружение, слабость, дискомфорт внизу живота. Первые несколько часов после операции отмечаются умеренные кровянистые выделения со сгустками. Если выделений нет, это может быть тревожным знаком, нужно сообщить об этом врачу. В норме кровянистые выделения должны быть необильные, длящиеся от недели до двух. Это норма, как и тянущие .
В послеоперационном периоде нужно воздержаться от:
- спринцеваний;
- интимных контактов;
- использования гигиенических тампонов;
- приема лекарств, не назначенных гинекологом;
- купания и плавания в водоемах;
- повышенных физических нагрузок;
- алкоголя;
- тяжелой пищи;
- ванной, бани, сауны.
Рекомендуется спокойный образ жизни и избегание стрессовых ситуаций. Необходимо пить травяные чаи и питаться легкой, нежирной пищей, а также пользоваться душем без агрессивных средств гигиены. По истечении двух недель необходимо прийти на осмотр к лечащему врачу. Если начались выделения желтого или коричневого цвета с неприятным запахом, или сильные выделения не прекращаются, нужно срочно обратиться к врачу.
Возможные осложнения после гинекологической чистки
- Перфорация матки — сквозное повреждение. Может вызвать обильное кровотечение, перитонит и, как следствие, потерю репродуктивной функции.
- Воспаление матки. Лечится антибиотиками.
- Скопление послеоперационных выделений в матке — гематометра. Возникает в случае спазма после процедуры. Если вовремя не оказать помощь, может развиться инфекция. Лечится данное состояние спазмолитиками.
- Надрыв шейки матки. Может возникнуть, если операция проводилась в период воспаления, и орган стал рыхлым.
- Чрезмерная чистка может повлечь повреждение слизистой оболочки. В случае, если поврежден ростковый слой, оболочка не восстанавливается.
Как правило, осложнения случаются крайне редко. Но для личного спокойствия нужно обращаться к опытным, сертифицированным специалистам клиники ЦЭЛТ.
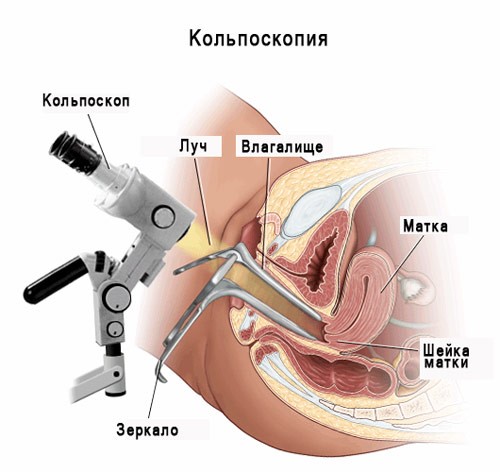
- Кольпоскопия
- Удаление придатков матки
Что же должно насторожить?
Прежде всего, изменение цвета выделений. Почему? Потому что этот фактор свидетельствует о том, что в организм проникла инфекция. И это уже представляет опасность, причем не только и не столько для самой мамы, сколько для ее будущего малыша.
Самыми распространенными являются выделения белого цвета. Они могут быть разными. Если выделения однородны и не вызывают дискомфорта – повода для беспокойства нет, но если выделения напоминают простоквашу не только по цвету, но и по консистенции и по запаху, то перед нами – молочница, или, как ее еще называют, – кандидоз. Это заболевание – результат нарушения баланса влагалищной флоры под действием дрожжеподобных грибов рода Candida. Во время беременности меняются гормональный фон и иммунитет.
В результате грибки, которые в норме спокойно живут на слизистой влагалища, начинают активно размножаться и агрессивно вытеснять полезные лактобактерии. Их место занимают неполезные анаэробы типа гарднерелл, хламидий, уреаплазм или других патогенных микробов. Так на фоне молочницы развивается бактериальный вагиноз, о котором также говорит изменение цвета выделений с белесого на бежевый и появление неприятного запаха.
Молочница и вагиноз сопровождаются зудом и жжением в области промежности, которые усиливаются после полового акта, в ночное время и после водных процедур. Все это совсем не безобидно и может привести к внутриутробной задержке роста плода, выкидышу или преждевременным родам. Поэтому если прогнозируется вероятность хотя бы одного из осложнений, молочницу и вагиноз нужно лечить.
При острой инфекции во влагалище могут появиться и зеленоватые выделения, свидетельствующие о начинающемся воспалении в яичниках или маточных трубах. Но это – далеко не самое страшное, что может случиться в период вынашивания малыша. Куда опаснее для «интересного положения» женщины желтые выделения, в совокупности с неприятным запахом и уретритом указывающие на специфическое воспаление, вызванное гонококками или трихомонадой. Такие выделения по своей сути представляют гной. Причем очень часто такие «подарки» существуют в организме и до беременности в латентной, неактивной форме, а с момента гормональной перестройки громогласно заявляют о себе.
Специфический инфекционный процесс крайне опасен и для мамы, и для малыша и может привести как к выкидышу, так и к инфицированию новорожденного.
Бывают еще и розовые выделения, появляющиеся, например, после проведения вагинального УЗИ, осмотра на кресле с зеркалами и даже после занятий любовью. Кроме того, на ранних сроках беременности розовые выделения могут «просигналить» о том, что плодное яйцо вживается в стенку матки, или же о том, что есть незначительная отслойка плаценты.
Часто такие выделения имитируют месячные в «те самые дни» и сопровождаются болями в пояснице или внизу живота. Но это – совершенно безопасные проявления гормонального характера. Начинать беспокоиться следует только тогда, когда выделения из розовых превращаются в коричневые и становятся настолько обильными, что прокладку приходится менять каждый час. Коричневый цвет говорит о свернувшейся крови, от которой организм постепенно избавляется. Чтобы установить причину этого явления, нужно немедленно обратиться к доктору.
Каждой будущей маме полезно помнить о том, что в период вынашивания малыша лучше перестраховаться, чем халатно отнестись к его рождению. Опаснее всего выделения красного или алого цвета – кровянистые, сопровождающиеся болями внизу живота.
Диагностируемые в самом начале беременности, они свидетельствуют либо о внематочной беременности, либо об угрозе раннего выкидыша. В этом случае только немедленное обращение к врачу может сохранить жизнь будущего ребенка и мамы. Еще одной причиной выделений красного цвета может быть замершая беременность или внутриутробная гибель плода.
В таком случае через неделю начинается самопроизвольный выкидыш. Если же кровит при пузырном заносе – разрастании плацентарной ткани, то результатом этого также становится потеря малыша, поскольку женщине проводят выскабливание по медицинским показаниям, а затем в течение полугода контролируют ее гормональный статус.
Можно ли зачать ребенка при кровотечении?
О том, может ли девушка забеременеть в этот период, следует поговорить с гинекологом. Если этот вопрос интересует юношу, ему следует подробно изучить теорию оплодотворения, а не полагаться на счастливый случай. Думать, что зачатие во время менструации исключено, по крайней мере, неразумно. В течение всего периода кровотечения бывают более и менее опасные дни, но однозначно нельзя исключать возможность беременности ни в одном из них.
- В первый день менструального кровотечения шансы на то, что сперма достигнет своей цели, ничтожно мала. В это время среда влагалища наиболее агрессивна, она не позволяет мужским гаметам выжить и двигаться в таких условиях.
- На 2-й день кровотечение становится интенсивным. Даже если будет иметь место незащищенный половой акт, шансы на беременность останутся близкими к нулю. Следующая порция крови просто вымоет сперму из влагалища, и она не достигнет матки.
- На 3 день вероятность неожиданного зачатия во время менструации начнет увеличиваться. Она будет увеличиваться с каждым часом. Имейте в виду, что уже сейчас может произойти непредвиденный сбой регулярного цикла.
Мужские половые клетки способны долгое время сохраняться в женском организме. Благоприятная микрофлора влагалища и консистенция выделений позволяют сперматозоидам «оставаться в живых» и ждать до недели своего часа. Поэтому половой акт на 5-й день менструации и овуляция на 7-й день дают огромные шансы на зачатие.
Мужские половые клетки способны долгое время сохраняться в женском организме. Благоприятная микрофлора влагалища и консистенция выделений позволяют сперматозоидам «оставаться в живых» и ждать до недели своего часа. Поэтому половой акт на 5-й день менструации и овуляция на 7-й день дают огромные шансы на зачатие.
Популярные вопросы
Здравствуйте! У меня дискомфорт после молочницы. За день до месячных я почувствовала зуд и жжение во влагалище,симптомы мне знакомы, это МОЛОЧНИЦА. На следующий день начались месячные и идти к гинекологу было бессмысленно. Я купила проверенные препараты для себя и супруга, пропили курс, все симптомы якобы ушли, я обрадовалась, но не тут-то было, дискомфорт в виде сухости во влагалище остался, это сказалось на интимной жизни, во время полового акта не выделялась естественная смазка, от чего появились микротрещинки. Дайте, пожалуйста, совет как восстановить микрофлору влагалища! Жду ответа, заранее благодарна!
Здравствуйте! Порекомендую в Вашем случае воспользоваться вначале гелем Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день на протяжении 7 дней. Это позволит заживить микротрещины и восполнить дефицит лактофлоры. А далее на протяжении 1 месяца в качестве лубриканта и профилактического средства, предотвращающего появление микротравм использовать гель Гинокомфорт с экстрактом мальвы.
Здравствуйте. У меня такая проблема. Постоянная молочница. Раз в месяц стабильно. У врачей была, анализы сдавала, прописывают лечение, лечусь, через короткое время все по новой
Что еще делать, не знаю.
Здравствуйте! При рецидивирующем течении дрожжевого кольпита важно, во-первых, определить чувствительность к противогрибковым препаратам, во-вторых, провести лечение совместно с партнером, в-третьих, осуществить восполнение лактофлоры в половых путях и баланса рН среды. Порекомендую в комплексное лечение подключить гель Гинокомфорт с маслом чайного дерева.Это поможет не только быстрее погасит воспалительную реакцию слизистых, но и скоррегировать за счет входящей в состав молочной кислоты слабо-кислую среду, обеспечивающую защиту слизистых
Также можно исключить заболевания желудочно-кишечного тракта, приводящие к дисбактериозу и снижению иммунитета.
Здравствуйте. Впервые у меня такое, но все-же. Молочница у меня была. Выпила фуцис 1 таблетку, стало легче, на следующий день еще 2. Выделения прошли, но боль осталась. Мажу гелем, но воспаление не проходит. Что делать?
Здравствуйте! Порекомендую выполнить обследование — мазок на флору для уточнения инфекционного фактора. К терапии подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день на протяжении 7 дней. Это поможет не только снять проявления воспаления — отек, боль, но и начать этап восстановления лактофлоры в половых путях.
Здравствуйте! Была молочница, ходила к гинекологу, она прописала свечи и таблетки. Весь курс пропила. Вроде бы все прошло, но опухоль не спадает. Половые губы не уменьшаются до привычных мне размеров, натирают и чешутся. Что делать? (врач говорит все в порядке).
Здравствуйте! Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день на протяжении 7 дней. Состав геля позволит снять остаточные явления воспаления — отек, ранимость слизистых и восполнить баланс микрофлоры и среды в половых путях. Гель вводится с помощью аппликатора в половые пути и может наноситься снаружи на беспокоящие зоны.
Психологический аспект
Для многих женщин искусственное прерывание беременности становится психологической травмой, особенно, если его причиной выступили медицинские показания. Подобные переживания партнеров могут негативно сказаться на качестве интимной близости.
Помимо психологических страданий, пациентка испытывает и физический дискомфорт: период времени, когда матка сокращается, может сопровождаться болями. В зависимости от того, на каком сроке был совершен аборт, в том числе, вакуумный, длится кровотечение.
Независимо от того, был осуществлен вакуумный либо медикаментозный аборт, не говоря о хирургическом вмешательстве, возможны осложнения: женский организм восстанавливается после аборта долго и сложно.
Как считается срок беременности при ЭКО
При естественном зачатии точно установить момент наступления беременности невозможно, особенно если будущие родители живут насыщенной половой жизнью. В случае с экстракорпоральным оплодотворением точная дата образования эмбриона известна, так как этот процесс проходит в строго контролируемых условиях. Однако, для определения сроков беременности при ЭКО могут использоваться сразу несколько методов расчета:
- Эмбриологический. Данный метод применяется врачами-репродуктологами и основан на том, что началом отсчета беременности является именно получение жизнеспособного эмбриона, время которого точно известно. После оплодотворения яйцеклетки в инкубаторе полученный из нее зародыш переносится в матку будущей мамы не сразу, а через 3-5 дней – по достижении им стадии бластоцисты. Этот временной отрезок также учитывается при определении сроков беременности. Из-за высокой точности этого метода анализ на ХГЧ, позволяющий установить факт успешного наступления беременности, пациенткам назначается уже на 2 неделе после процедуры.
- Акушерский. Этот метод является универсальным, он применяется для определения сроков беременности не только после ЭКО, но и после естественного оплодотворения. При акушерском способе начальной точкой гестации считается первый день последней менструации. Поэтому расхождение с реальным сроком беременности составляет около 2 недель. Использование менее точного акушерского метода при ЭКО обусловлено тем, что он является стандартом для всех медицинских учреждений. Поэтому, если будущая мама после ЭКО обратится за помощью в другую клинику, это исключит ошибки в сроке определения беременности. Акушерский способ позволяет достаточно точно определить срок родоразрешения – для этого от даты последней менструации отнимаются 3 месяца и прибавляются 2 недели.
- Гинекологический. Срок беременности врач может определить и по результатам гинекологического осмотра женщины. Однако, этот способ эффективен только до 10-14 недели гестации, так как в начальный период развитие эмбриона происходит у женщин практически одинаково и ошибки в данном случае маловероятны. Врач определяет срок беременности по размерам матки и положению ее дна, степени подвижности плода. Начиная со второго триместра развитие ребенка проходит более индивидуально, поэтому точность гинекологического метода снижается – врач сможет назвать лишь приблизительные сроки.
- Ультразвуковое обследование (сонография). УЗИ является стандартной диагностической процедурой для всех беременных женщин независимо от того, зачали они естественным или искусственным способом. Стандартом предусмотрено 3 прохождения этого исследования – на 11-14, на 18-21 и на 30-34 неделях беременности. Однако, женщинам, прошедших процедуру ЭКО, УЗИ может назначаться чаще. До 8 недели гестации сонография позволяет довольно точно определить возраст плода по различным физиологическим критериям – массе, длине, копчико-теменному размеру, толщине воротниковой зоны, окружности головы, живота и т. д. Далее эмбрион начинает развиваться более индивидуально, поэтому эффективность данного метода снижается. Он начинает использоваться главным образом для оценки соответствия параметров плода установленным нормам.
- Анализ на ХГЧ. Хорионических гонадотропин (ХГЧ) – гормон, который начинает выделяться плацентой практически сразу после имплантации эмбриона в матку женщины (примерно через 5-6 дней после переноса). Так как в первые дни это вещество вырабатывается в малых количествах, анализ на его содержание назначается на 4 неделе гестации. Тест на ХГЧ является вспомогательным методом определения сроков беременности. Это связано с тем, что концентрация этого гормона в организме женщины подвержена значительным колебаниям под воздействием различных факторов и не может дать точных данных.
Приблизительно рассчитать срок беременности при ЭКО женщина может и самостоятельно по шевелению плода. Как правило, активно двигаться будущий малыш начинает на 19-20 неделе. Поэтому, если будущая мама ощущает отчетливые толчки ребенка, в большинстве случаев это означает, что половина срока вынашивания уже прошла.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Во время подготовки к криоембриотрансферу
Никаких ограничений в сексуальных отношениях нет. Ведь яичники до сих пор уже возвращаются к своему нормальному состоянию. Более того, накануне переноса эмбрионов половой акт считается даже желательным. Ведь полученное интимное удовольствие нормализует тонус матки и улучшает кровоснабжение органов половой системы и малого таза в целом.
Эмбриотрансфер происходит примерно на 19-22-й день менструального цикла. Никаких доказательств влияния наличия или отсутствия половой жизни после него на частоту наступления беременности нет.
Так, большинство пар не рискуют и воздерживаются от половых контактов до получения результатов ХГЧ, что, по моему мнению, является правильным не столько с физиологической, сколько с психологической точки зрения.
Контрацепция после прерывания беременности
После аборта и следующей за ним овуляции, как и в другие периоды жизни, женщина имеет все шансы снова забеременеть в связи с возвратом цикла. В это время необходимо максимально обезопасить организм, используя какие-либо средства защиты во избежание наступления нежелательной беременности.
Важно у своего акушера-гинеколога поинтересоваться о способах контрацепции .Это могут барьерные методы(презерватив женский или мужской,диафрагма) или оральные контрацептивы ,которые защищают не только от нежелательной беременности,но и оказывают лечебное и восстанавливающие действие на женскую половую систему.С методами контрацепции можно ознакомиться здесь
Профилактика заболевания
Учитывая, что ВПЧ не лечится, нельзя недооценивать важность профилактики заражения
Как не заразиться
В первую очередь необходимо повышать уровень защитных сил организма. Если есть вредные привычки, лучше от них отказаться или хотя бы существенно уменьшить употребление алкоголя и табака. Девушкам следует также избегать употребления оральных контрацептивов, которые также создают предрасположенность к заболеванию.
Укреплению иммунитета способствует физическая активность, правильное сбалансированное питание и употребление витаминных комплексов. Внесите разнообразие в свой рацион за счет увеличения в нем овощей и фруктов. Они не только богаты витаминами, но и улучшают перистальтику кишечника, что способствует очищению организма от внутренних токсинов, ослабляющих иммунитет.
Важным моментом профилактики ВПЧ является разборчивость в выборе сексуальных партнеров. Здоровые моногамные отношения исключают инфицирование половым путем. Задача родителей – обеспечить детям половое воспитание. Риск заболевания снижает использование презервативов и отказ от секса с носителями ВПЧ.
Вакцинация
Самая эффективная защита от ВПЧ — прививка. Сегодня в большинстве развитых стран мира вакцинация против ВПЧ является неотъемлемой частью календаря прививок. В первую очередь, она актуальна для девушек моложе 18 лет, которые еще не начали половую жизнь. Так как заражение ВПЧ зачастую происходит при первом же сексуальном контакте, идеальным для вакцинации девочек считается возраст 12–14 лет. Взрослым женщинам есть смысл получить вакцину, если они планируют менять половых партнеров. Прививка поможет избежать заражения новыми типами вируса.
Мальчикам вакцинация тоже нужна. Она не только способствует снижению распространения инфекции, но и защищает от генитальных бородавок.
Вакцины против ВПЧ защищают сразу от нескольких типов вируса:
- двухвалентная вакцина Церварикс — от самых опасных вирусов типов 16 и 18,
- четырехвалентная вакцина Гардасил — от вирусов типов 6, 11, 16 и 18,
- девятивалентная вакцина Гардасил-9 — от вирусов типов 6, 11, 16, 18, 31, 33, 45, 52 и 58 (в России ее пока сложно найти).
График вакцинации зависит от возраста. Для детей и подростков до 15 лет это две дозы вакцины с промежутком 6-12 месяцев, для взрослых — три дозы (схема 0, 1-2, 6 месяцев). Дополнительных ревакцинаций не требуется, эффект после вакцины сохраняется как минимум 10 лет.
Важно! Вакцины против ВПЧ отличаются высокой степенью безопасности, они не содержат живых вирусов. Среди нежелательных эффектов после вакцинации: покраснение в месте инъекции, головная боль, головокружение, тошнота
Вакцины ВПЧ никак не влияют на возможность иметь детей и не вызывают бесплодия.
Осложнения
Лапароскопические операции сопровождаются низким риском осложнений. Как и после любого хирургического вмешательства, в редких случаях возможна инфекция и нагноение в области операционных швов, кровотечение. Если беспокоят сильные боли, вагинальные кровотечения, повысилась температура тела, нужно немедленно обратиться к врачу.
После операции могут возникать спайки. Очень редко в ходе хирургического вмешательства возможно повреждение соседних органов (кишки, мочевого пузыря).
В Европейской клинике операции выполняют опытные хирурги-гинекологи. Наша операционная оснащена современным оборудованием, многофункциональными лапароскопическими стойками от ведущих производителей. Это помогает свести риски к минимуму, выполнить операцию максимально безопасно.
После удаления киста может рецидивировать, в том же яичнике или на другой стороне. Полностью исключить рецидив помогает только удаление обоих яичников. Но такая операция приводит к наступлению менопаузы и нежелательным последствиям, поэтому к ней прибегают только в крайних случаях.
Что происходит в организме женщины после родов?
После того, как малыш появился на свет, женский организм не сразу возвращается к исходному состоянию. Для этого нужно время. Увеличившаяся в размерах матка будет постепенно сокращаться под действием окситоцина — гормона, который начинает в большом количестве вырабатываться после рождения ребёнка. Это сопровождается обильными кровянистыми выделениями, которые называются лохии. Таким образом матка очищается от децидуальной оболочки (слизистой оболочки, формирующейся во время беременности) и сгустков крови.
Если у мамы во время родового процесса возникли внутренние или внешние разрывы, то какое-то время после родов будет происходить их заживление. Эти дефекты могут приносить женщине достаточно болезненные ощущения при движении.
После рождения ребёнка у мамы в большом количестве начинает образовываться молоко. Это обусловлено действием гормонов пролактина и окситоцина. Кстати, окситоцин считается эмоционально управляемым гормоном. Поэтому негативные эмоции и стрессовые ситуации влияют на снижение его количества, и, соответственно, на количество материнского молока.
В психологическом плане тоже происходят изменения. У большинства женщин включается материнский инстинкт, во многом также обусловленный действием гормонов. Именно поэтому в первое время мама концентрируется только на малыше, забывая порой о собственных потребностях.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.