Мужская фертильность
Содержание:
Индекс Фарриса: что он покажет?
В медицине используют несколько индексов, которые дают возможность оценить фертильность мужчины. Один из них – индекс Фарриса. Это своеобразный индекс-долгожитель: его применяют еще с середины XX века. Он позволяет понять, может ли сперматозоид естественным образом оплодотворить яйцеклетку. Самый главный критерий для анализа – подвижность, которая и определяет, насколько вероятно зачатие.
Чтобы получить индекс Фарриса, нужно сосчитать число нормальных сперматозоидов, а также малоподвижных и неподвижных. Для расчетов используют формулу I=V*N*M/100, где:
V – объем эякулята.
N – число сперматозоидов в 1 миллилитре образца.
M – отношение подвижных клеток к их общему числу (проценты).
В норме индекс Фарриса должен быть выше 200, в некоторых лабораториях – выше 20 (дело в том, что все результаты они уменьшают в 10 раз). Результат анализа вполне понятен даже для непрофессионала, поскольку рядом с полученными данными указана норма.
Обратите внимание, что подобный показатель сегодня применяют только в России и некоторых странах СНГ. Западная медицина не признает его информативным и использует другой показатель – морфологический индекс.
Низкая фертильность мужчины: в чем причина?
Ухудшение качества спермы возникает по самым различным причинам. Наиболее распространенные из них:
- протекающие в настоящий момент заболевания (например, варикоцеле, простатит, эпидидимит, заболевания, передающиеся половым путем),
- перенесенные ранее болезни (например, паротит),
- неблагоприятная экологическая обстановка,
- прием определенных групп лекарств (стероиды, антибиотики),
- неправильное питание,
- курение,
- употребление алкоголя,
- частое посещение сауны и т.д.
В последнее время эти факторы вызывают астенотератозооспермию — существенное падение подвижности сперматозоидов с одновременным увеличением доли их патологических форм. Однако если устранить причины снижения репродуктивной функции и принять дополнительные меры, то мужскую фертильность можно увеличить.
Признаки сохранения фертильности
1. Оценю менструальную функцию. Во-первых, уточню возраст наступления менархе (т.е. первой менструации), спрошу как быстро установились регулярные менструации, уточню регулярен ли ее цикл сейчас. Возраст менархе расскажет нам об особенности половой конституции (сильная 10-12 лет, средняя 13-14 лет, слабая после 15 лет).
Женщины с сильной или средней половой конституцией в большинстве случаев будут фертильны дольше. Появление сбоев в менструальном цикле расскажет нам о несовершенстве менструального цикла. Снижение активности яичников проходит по этапам: сначала менструальный цикл укорачивается, а затем наступают длительные задержки.
2. Оценю наступала ли беременность ранее, чем закончилась. Если беременность закончилась родами – то такая ситуация как минимум удваивает шансы на отложенное зачатие.
3. Оценю уровень АМГ (антимюллерова гормона). АМГ – гормон, вырабатываемый клетками, окружающими яйцеклетку (гранулематозными клетками яичников). Известно, что количество яйцеклеток в яичниках постоянно уменьшается и к возрасту 45-50 лет их становится критически мало. Поэтому чем ниже АМГ, тем меньше ооцитов (т.е. яйцеклеток) у женщины в яичниках.
В репродуктивном возрасте хорошо, когда АМГ от 1,5 нг/мл. У некоторых даже 7 и более в возрасте 36-37 лет. Уровень от 1,0 до 1,5 нг/мл – снижение овариального запаса. Шансы наступления беременности в настоящее время есть, но через 2-3 года шансы могут снизиться критично. Уровень ниже 0,5 говорит о значительном снижении овариального резерва. Лучшее время для сдачи крови для определения АМГ – 3-5 день цикла.
4. Оценю уровень ФСГ – гомона, вырабатываемого гипофизом, который стимулирует рост и созревание фолликула в яичнике. Когда яичники перестают отвечать на стимулирующее действие ФСГ, он начинает повышаться, что и происходит с возрастом — ФСГ становится выше. Однако возможны колебания ФСГ (то выше, то ниже), ведь 1 цикл может быть овуляторным, другой – ановуляторным.
Такие изменения являются вариантом нормы для репродуктивного периода. Тем не менее уровень ФСГ в активном репродуктивном возрасте как правило до 8 мМЕ/мл, а лучше и до 6, 8-12 – переходный период, более 12 – отметим снижение активности яичников. А уровень более 30 укажет их истощение.
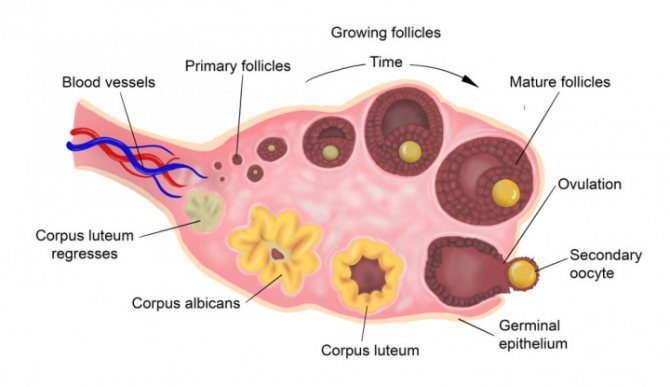
5. Дополняет картину фертильности — УЗИ яичников. Я оцениваю количество фолликулов в яичнике на 5-7 день менструального цикла и их объём. В репродуктивном возрасте количество примордиальных фолликулов в норме от 5 до 15. Если меньше и объём яичника 4 смкуб. И менее, то это укажет на снижение резерва.
6. Информация о возрасте. Расскажу женщине, что с возрастом, несмотря на возможно нормальное количество яйцеклеток по всем описанным выше данным, качество их ухудшается и они просто могут быть несостоятельными к оплодотворению.
7. Уточню в каком возрасте наступила менопауза (т.е. последняя менструация) у мамы, бабушек. Чем раньше – тем быстрее истощается овариальный резерв и шансы на зачатие также тают.
Но несмотря на все вышеописанное хочу сказать, что показатели лаборатории и УЗИ картины у вселенной могут быть свои планы. И врачи и пациенты это знают. Например, недавно ко мне обратилась женщина с беременностью малого срока. Беременность наступила неожиданно, так как была уверена, что в свои 37 лет уже не фертильна, ведь за месяц до этого проведенное обследование выявило ФСГ 18 и АМГ 0,24. Но важный момент, что беременность у этой женщины 2я, подрастает 10 летний ребенок.
Вот такая правда о нашей женской фертильности.
Факторы, от которых зависит фертильность
Зачастую, сложно зачать ребенка. Если хотите увеличить свою фертильность и получить желаемого малыша, требуется соблюсти некоторые правила. Перечислим основные факторы, от которых зависит возможность быть матерью:
- вес в избытке или недостатке. Так, он либо превышает на 5-10 килограммов нормальный вес, либо, наоборот, недостаточен;
- дисбаланс в гормонах. Требуется нормализовать работу яичников и матки;
- туберкулез, заболевания в области щитовидки. Необходимо вылечить эти болезни путем повышения иммунитета, в частности;
- антидепрессанты, обезболивающие и антибиотики. Они не позволяют во многом забеременеть;
- табак, курение и крепкий кофе. Один из первых факторов, негативно влияющих на фертильность;
- длительное нахождение на радиоактивных фабриках, в организациях, где происходит мощный выброс электромагнитов и микро волн;
- венерические болезни, мешают не только обретению нормального уровня фертильности, но и получения здорового потомства;
- наличие в прошлом выкидышей, абортов и сильных менструальных болей;
- заболевания в области яичников, матки и труб;
- болезни в виде, хламидиоза, кист, внематочных беременностей и т.д.;
- частые сильные боли в области живота, проведение операций, связанных с половой системой;
- наличие эндометриоза матки – патогенных кистозных образований, являющихся своеобразной опухолью;
- наличие спаек, которые препятствуют прохождению спермы внутрь матки и всему процессу зачатия;
- наличие сильных болей во время занятия сексом, выделения крови во время этого или сильные рези, возникающие постоянно.
Мужская фертильность зависит от многих факторов. В частности к основным относят:
- Наличие пагубной привычки, пристрастия к алкогольным напиткам, наркотикам или курению. Все это вызывает нарушения в области половой системы, плохой структуры и качества спермотазоидов. Так, постепенно они становятся безжизненными и даже патогенными.
- Длительный прием некоторых медицинских препаратов, антибиотиков и спазмалитиков. Также возможно наблюдать дисфункцию яичков и полового члена во время приема антидепрессантов.
- Длительное нахождение на предприятиях, где выбрасывается большое количество вредных веществ, радиоактивных элементов и тяжелых руд;
- Постоянное нахождение в саунах, горячих ваннах, бани и других жарких местах. Все это влияет на качество и количество выделяемой жидкости из полового члена.
- Венерические заболевания, наличия травм в области яичников и полового члена.
- Заболевания, связанные с нахождением внутри организма патогенных микробов и вирусов, нарушающих работу яичников.
Ятрогенные причины снижения фертильности
Если у женщины снижена фертильность, это может говорить о том, что виной данному состоянию является медицинская процедура, операция или прием препаратов. Тогда нарушение репродуктивной функции не всегда считается патологическим. Ведь главная причина снижения фертильности это медицинское вмешательство. Часто это временный эффект, хотя он может быть и постоянным.
К нарушению репродуктивной функции приводит:
Комбинированные оральные контрацептивы
Прием КОК «выключает» репродуктивную функцию лишь временно. После отмены лекарств она полностью восстанавливается в течение нескольких месяцев.
Особенностью функционирования женской репродуктивной системы является то, что овариальный запас никогда не увеличивается. От рождения женщина получает определенное количество ооцитов. В течение жизни их количество снижается, но не восполняется. У мужчин в этом плане есть явное преимущество: у них половые клетки вырабатываются постоянно.
Удаление яичников
К полному прекращению овуляторных процессов, а также к преждевременной менопаузе приводит удаление яичников. Все прочие процедуры (резекция, прижигание эндометриоидных очагов, удаление кист) лишь ухудшает репродуктивную функцию, но не блокирует её полностью. Сможет ли женщина забеременеть, зависит от изначального овариального резерва, возраста, объема операции и других факторов.
Контрацепция
Некоторые способы защиты от нежелательной беременности не влияют на фертильность женщины. К примеру, не оказывает на неё воздействия презерватив или использование спермицидов. Но есть методы, угнетающие детородную функцию. Например, оральная контрацепция. Прием препаратов угнетает овуляторные процессы. Яйцеклетки не созревают, соответственно, оплодотворение невозможно.
Операции
Любые хирургические вмешательства на яичниках необратимо снижают фертильность. Причиной её нарушения становится уменьшение яичникового резерва. То есть, того количества яйцеклеток, которые изначально есть у женщины.
Лечение рака
Часто перед началом лечения злокачественных новообразований женской репродуктивной системе пациентке предлагают сдать ооциты на хранение. Их замораживают на случай, если после завершения терапии яичники будут не в состоянии выполнять свои функции. Повредиться они могут в результате приема токсичных препаратов для химиотерапии. Нередко они повреждаются радиацией во время дистанционного облучения репродуктивных органов.
Искусственная менопауза
Это состояние, которое достигается медикаментозно для лечения некоторых заболеваний. Оно полностью обратимое. То есть, «выключает» репродуктивную функцию временно, однако не влияет на возможность зачатия в будущем.
Искусственная менопауза требуется при некоторых заболеваниях, прогрессирующих под действием гормонов. Примеры: рак груди или эндометрия, миома матки, эндометриоз. Иногда это временная мера. Например, в течение года женщина находится в менопаузе. За это время миоматозный узел исчезает, либо становится намного меньше, а потому его значительно проще удалить хирургическим методом.
Иногда искусственная менопауза – это состояние, в котором женщина находится постоянно. Например, в случае лечения неоперабельного рака эндометрия. Впрочем, в таких ситуациях о беременности говорить уже не приходится. Речь идет исключительно о сохранении жизни женщины.
Лабораторные исследования
Эти методы позволяют косвенно определить, соответствует ли уровень овариального резерва норме. Проводятся лабораторные исследования половых гормонов:
- Фолликулостимулирующего (ФСГ), норма которого в первую фазу цикла составляет 1,1 – 9,2 мЕд/мл, во время овуляции — 6,2 -17,2 мЕд/мл, после выхода яйцеклетки – 1,37- 9,9 мЕд/мл. Уменьшение овариального резерва организм пытается компенсировать увеличением концентрации ФСГ, уровень которого на 1-3 день цикла повышается. Менструальная функция у женщины при этом может быть сохранена.
- Эстрадиола, увеличение концентрации которого выше 250 пг/ мл расценивается, как неблагоприятный признак, особенно в сочетании с другими гормональными изменениями.
- Ингибина, уровень которого на 2-3 день менструального периода не должен превышать 45 пг/мл, иначе женщине будет сложно забеременеть даже после гормональной стимуляции.
- Антимюллерова гормона (АМГ), вырабатываемого в фолликулах крупнее 8 мм. Уменьшение уровня гормона ниже 0,6 пг/мл говорит об истощении овариального резерва. Слишком высокая его концентрация – выше 3 пг/мл тоже нежелательна, т.к. указывает на вероятность опухоли яичника.
Когда женщина наиболее фертильна? Что показывает менструальный цикл?
У женщины способность к зачатью максимальна день или два до и после овуляции. Это когда яйцеклетка выходит из яичников. Вы можете рассчитать с разумной степенью точности, когда произойдет овуляция, особенно если ваш цикл является регулярным, где-то между 24 и 35 днями. Считайте начало менструации (яркие кровяные выделения) первым днем цикла, а день, предшествующий следующей — концом цикла. Овуляция обычно происходит за 12-16 дней до начала следующего цикла. Таким образом, если у вас регулярный 28-дневный цикл, то показатель остается прежним: овуляция происходит на 12-й-16-й дни. Однако фертильное время не ограничивается этими несколькими днями. Помните, что вы можете забеременеть, если у вас есть незащищенный секс в любой момент в течение недели до овуляции, так как сперматозоиды могут жить в половых путях женщины до семи дней.
Репродуктологи обычно советуют, что если вы надеетесь забеременеть, то желательно специально планировать контакты примерно в это время, так как может быть трудно вычислить точный день овуляции, а попытка заняться сексом по расписанию может вызвать ненужный стресс и беспокойство. Для лучшей вероятности забеременеть, пока нет никаких основных проблем с фертильностью, рекомендуется жить половой жизнью каждые 2-3 дня в течение вашего цикла. Кроме того, идеальное время для зачатья помогут предсказать календари фертильности, тест на овуляцию и самоконтроль признаков овуляции.
Менструальный календарь
Это может быть старомодная ручка и бумага, электронная таблица или один из многих доступных онлайн-календарей. Они также известны как календари овуляции или калькуляторы овуляции. Все они делают одно и то же: отслеживают даты вашего менструального цикла и используют 12-16-дневный расчет, изложенный выше, чтобы определить дни, в которые шансы зачатия самые высокие.
Тесты на овуляцию
Это тестовые наборы, которые измеряют уровень лютеинизирующего гормона (ЛГ) в вашей моче. Суть измерения-это зафиксировать всплеск уровня ЛГ, который происходит в течение вашего цикла за пару дней до овуляции. Также существуют тесты которые измеряют такую же пульсацию гормона, но при этом используется образец слюны. В этих тестах слюна приобретает вид папоротниковидного рисунка, когда высыхает на стекле. Однако, максимально точным анализом, позволяющим отследить пик ЛГ, является анализ мочи (в рутинной практике используется редко).
Самоконтроль признаков предстоящей овуляции
Самоконтроль включает в себя измерение температуры каждое утро после пробуждения, а также контроль качества и консистенции выделений влагалищной слизи. Это должно продолжаться в течение нескольких месяцев, чтобы можно было отследить овуляцию. Это наименее надежный из методов, потому что может быть много различных причин вызывающих колебаний температуры тела (ночные подъемы, простудные заболевания, колебания сахара крови), и на самом деле, многие девушки обоснованно считают эту процедуру утомительной и трудновыполнимой.
Что происходит в организме после переноса эмбрионов?
После перемещения плодного яйца в маточную полость его имплантация в эндометрий происходит в течение 2-8 дней. При процедуре ЭКО чаще наблюдается поздняя имплантация, что связано с длительным периодом адаптации бластомеров к новой среде.
На сроки внедрения эмбриона в стенку матки влияют следующие факторы:
- состояние эндометрия;
- психоэмоциональное состояние;
- гормональный фон;
- острые инфекционные заболевания и т.д.
В 1 дпп пятидневок плодное яйцо продолжает свое развитие. Из 6- или 8-клеточного эмбриона формируется 16-64-клеточная морула, клетки которой продолжают делиться. И только на вторые сутки после процедуры ЭКО она превращается в бластоцисту, состоящую из сотни клеток.
Уже на 3-4 сутки бластоциста покидает свою оболочку и «находит» подходящее место для имплантации. На 5-й день она проникает в эндометрий и только на 7-й день заканчивает имплантацию, после чего ее клетки подразделяются на два типа: те, из которых будет развиваться зародыш и те, из которых произойдет формирование плаценты.
Что такое фертильность у женщин простыми словами?
Фертильность — это способность самостоятельно забеременеть, выносить и родить здорового ребенка без существенной помощи врачей.
Что такое фертильность у женщин простыми словами, периоды:
- Ранняя фертильность наблюдается от начала менструации и до 20 лет. Именно в этот период девушка может забеременеть, но месячные у нее нерегулярные, поэтому не в каждом цикле возможно созревание яйцеклетки с последующей беременностью. Если девушка ведет половую жизнь и не предохраняется, очень высокий шанс стать матерью.
- Средний возраст фертильности от 20 до 40 лет. Считается, что этот период оптимальный для рождения здорового потомства. Месячные регулярные, гормональный фон чаще всего стабильный.
- От 40-46 лет — период, когда постепенно затухает фертильность, у женщины регулярные месячные, но существует много проблем со здоровьем, которые могут существенно усложнить не только процесс зачатия ребенка, но и его вынашивание. Обычно женщины в этом возрасте беременеют без проблем, но могут быть проблемы в процессе беременности. Часто женщины такого возраста находятся практически всю беременность на сохранении.
- От 46 до 60 лет — это возраст затухания репродуктивной функции. В этот период женщина становится не фертильной, хотя есть исключения. В это время месячные прекращаются, постепенно снижается количество половых гормонов, которые сказываются на состоянии женщины.
Продукты для фертильности женщины
Первое в списке это фрукты и овощи, которые обязательно нужно включать в свой рацион. Содержат много минералов, витаминов, антиоксидантов и фитохимических элементов. Лучше всего подойдут плоды яркого цвета, такие как: болгарский перец, черника, морковь, красные яблоки и т.д.
Диетологи так же рекомендуют есть мускатную тыку, которая богата бета-каротином, что положительно влияет на прогестерон. Так же тыква улучшает качество спермы.
 Бета-каротин — описание
Бета-каротин — описание
Ну и как вишенка на торте, диетологи советуют плоды авокадо. Этот плод немыслимо богат жирами, белками, углеводами, клетчаткой. Имеет большое содержание витамина Е и фолиевой кислоты.
Так же полезными продуктами повышающими фертильность у женщин будут железосодержащие продукты. А именно:
- Красное мясо (конина, говядина, телятина, баранина, свинина);
- Печень (Свиная, говяжья, курина);
- Овощи, зелень и бобовые (шпинат, цветная капуста, брокколи, свекла, кукуруза, спаржа, фасоль, бобы, нут, чечевица, горох )
- Злаки и хлеб (гречневая, овсяная, ячневая крупа, рожь, пшеничные отруби);
- Фрукты и ягоды (гранат, слива, хурма, яблоки, кизил)
- Сухофрукты (чернослив, курага, изюм, инжир)
Таблица продуктов животного происхождения с содержанием железа:
| Название продукта | Содержание железа в мг на 100 г |
|---|---|
| Печень свиная | 20,2 |
| Печень куриная | 17,5 |
| Печень говяжья | 6,9 |
| Сердце говяжье | 4,8 |
| Сердце свиное | 4,1 |
| Мясо говядины | 3,6 |
| Мясо баранины | 3,1 |
| Мясо свинины | 1,8 |
| Мясо курицы | 1,6 |
| Мясо индейки | 1,4 |
| Устрицы | 9,2 |
| Мидии | 6,7 |
| Мардины | 2,9 |
| Икра черная | 2,4 |
| Желток куриный | 6,7 |
| Желток перепелиный | 3,2 |
| Язык говяжий | 4,1 |
| Язык свиной | 3,2 |
| Тунец (консерва) | 1,4 |
| Сардины (консерва) | 2,9 |
Таблица продуктов растительного происхождения с содержанием железа:
| Название продукта | Содержание железа в мг на 100 г |
|---|---|
| Пшеничные отруби | 11,1 |
| Гречка | 6,7 |
| Овсянка | 3,9 |
| Ржаной хлеб | 3,9 |
| Соя | 9,7 |
| Чечевица | 11,8 |
| Шпинат | 2,7 |
| Кукуруза | 2,7 |
| Горох | 1,5 |
| Свекла | 1,7 |
| Арахис | 4,6 |
| Фисташки | 3,9 |
| Миндаль | 3,7 |
| Грецкий орех | 2,9 |
| Кизил | 4,1 |
| Хурма | 2,5 |
| Курага | 3,2 |
| Чернослив сушеный | 3 |
| Гранат | 1 |
| Яблоки | 0,1 |

Окно фертильности
Если мужчина и женщина имеют высокий уровень фертильности, то процесс оплодотворения может произойти не с первой или даже второй попытки
Важно понимать, что существует «окно фертильности», которое обозначает максимально комфортное и благоприятное время для наступления оплодотворения
Врачи определили, что это время продолжается около шести суток: пять суток до овуляции и сам день выхода яйцеклетки из яичника. В этот период женщина имеет самые большие шансы к наступлению беременности.
Окно фертильности
Средняя длинна МЦ 28 дней, а овуляция происходит где-то на 14-15 день. Эти данные являются средними, у многих женщин они разные. По этой причине она должна уметь самостоятельно определять личное «окно фертильности». Различают несколько способов его определения:
- Календарный. Пациентка обязана отмечать в календаре даты начала и конца цикла. Это поможет найти его середину и окно фертильности. Наблюдение проводят около 6 месяцев, а точность всего 50%.
- Температурный. Всем известно, что перед выходом яйцеклетки температура в прямой кишке увеличивается в среднем на 0,5 градуса. Для получения графика температуру нужно измерять каждое утро сразу после пробуждения. Уже через несколько месяцев можно будет точно выяснить благоприятное время для оплодотворения.
- Применение тест-полосок. В любой аптеке можно приобрести тест для определения овуляции. Он проводится также, как и тест на беременность, но свидетельствует о выходе яйцеклетки.
Некоторые женщины могут определять овуляцию, наблюдая за своими выделениями, которые стают клейкими и липкими. Также сообщают о боли в животе, спазмах и усилении желания к половым отношениям. Стоит отметить, что эти признаки не могут обеспечить 100% результат в контрацепции или наступлении беременности.
Зачем нужна информация о цикличности репродуктивной системы
 Известно, что процент забеременеть в день овуляции и за несколько суток до нее высок. Эта информация помогает женщине запланировать зачатие. Определение необходимых дней позволяет с большей вероятностью угадать период наиболее благоприятный для начала беременности. Такая информация важна и для женщин, которые пока еще не планируют зачатие.
Известно, что процент забеременеть в день овуляции и за несколько суток до нее высок. Эта информация помогает женщине запланировать зачатие. Определение необходимых дней позволяет с большей вероятностью угадать период наиболее благоприятный для начала беременности. Такая информация важна и для женщин, которые пока еще не планируют зачатие.
Определение фертильной фазы – это надежный метод планирования и предупреждения беременности, но не стопроцентный. В организме постоянно происходят изменения, и некоторые факторы могут сказаться на наступлении тех или иных дней цикла.
Для зарождения новой жизни начало беременности и подготовка к ней имеют колоссальное значение. Если женщина сможет достоверно определить благоприятный для зачатия период, она сможет положительно повлиять на этот процесс. Это касается изменения образа жизни для максимально безопасного течения беременности.
Факторы, влияющие на фертильность
Основные факторы, оказывающие негативное влияние на фертильность:
- Лишний вес. Жировая прослойка у мужчины является эндокринным органом, который трансформирует тестостерон в женский эстроген, а также негативно влияет на артериальное давление (его превышение угнетает работоспособность яичек).
- Стрессы, которые снижают либо вовсе прекращают синтез гонадолиберина − вещество, вырабатываемое гипоталамусом. Является основным регулятором репродуктивной функции, который стимулирует выработку лютеинизирующего и фолликулостимулирующего гормонов, отвечающих за сперматогенез.
- Травмы половых органов.
- Тяжелые хронические патологии (гипертензия, сахарный диабет).
- Инфекционные заболевания: эпидидимит, простатит, орхит.
О причинах снижения мужской фертильности рассказывает кандидат медицинских наук, заведующий отделением урологии ФГУ «Клиническая больница» Управления делами Президента РФ Никита Валерьевич Зайцев
- Варикоцеле, паховая грыжа.
- Частые перегревания (тесное белье, привычка держать ноутбук на коленях). Влияние сауны на фертильность настолько негативно, что врачи рекомендуют воздерживаться от ее посещения за 2-3 недели до сдачи спермограммы.
- Неблагоприятная экологическая обстановка, профессиональные вредности, прием некоторых медикаментов (интоксикационное бесплодие).
- Несбалансированное питание.
- Нарушение режима отдыха (недосып, переутомление).
Крайне негативно на мужской фертильности сказываются курение и алкоголь. Многих курящих и злоупотребляющих спиртным мужчин вводит в заблуждение тот факт, что проблем с эрекцией у них нет, но это вовсе не показатель высокого качества спермы.
Как повысить фертильность
В первую очередь необходимо избавиться от патологий, нарушающих сперматогенез, либо перевести их в стойкую ремиссию. После операций (удаление варикоцеле или спаек в семявыводящих протоках) на восстановление фертильности требуется от трех месяцев (пока не обновится весь состав сперматозоидов).
Для улучшения подвижности сперматозоидов андрологи назначают коэнзим Q10, фолиевую кислоту, L-аргинин и L-карнитин. Эти же вещества, а также цинк и селен помогают поднять показатели морфологии. Для снижения количества сперматозоидов с плохой структурой и поврежденной цепочкой ДНК эффективна антиоксидантная терапия: витамины С, А, Е (полный набор: токотриенолы и токоферолы). Примеры комплексных препаратов:
- «Спермактин»;
- «Сперотон»;
- «Профертил».
Препараты антиоксидантной терапии
В рацион желательно ввести натуральные нерафинированные растительные масла, жирную рыбу, зелень (петрушку, сельдерей), орехи, мед, зеленый чай. На повышение мужской фертильности эффективно работают продукты пчеловодства: трутневый гомогенат, перга, прополис, пчелиный подмор.
Демография
В демографии этим термином часто обозначают репродуктивную способность женщины, или способность женщины к деторождению. Для количественного выражения этой характеристики в популяционном масштабе используют суммарный коэффициент рождаемости.
По данным ВОЗ в среднем около 5 % популяции бесплодно. У женщин 1930—1960-х годов рождения в браке (официальном или гражданском), уровень бесплодия не превышал 4 %, а среди женщин 1970-го года рождения этот показатель уже близок к 6 %. В России из 39,1 миллионов женщин детородного возраста (от 15 до 49 лет) 6 миллионов бесплодных. В России около 15 % пар в браке не могут зачать ребёнка. По данным ВОЗ, показатель 15 % бесплодных браков является критическим, влияющим на демографию в стране и представляющий государственную проблему. По прогнозам социологов и экономистов в ближайшие года процент бездетных женщин в России с нынешних 8 % может приблизиться к среднеевропейскому уровню в 15 %.
Репродуктивный возраст
Репродуктивный возраст (также детородный или фертильный возраст) — период в жизни женщины, в течение которого она способна к вынашиванию и рождению ребёнка. В демографии репродуктивный возраст принимается 15—49 лет (в странах с низкой рождаемостью может приниматься 15—44 года).