Сколько стоит искусственное оплодотворение в москве?
Содержание:
Как бесплатно сделать ЭКО в Москве в клинике «За Рождение» женщинам, проживающим в Московской области
Для потенциальных будущих мам, которые хотят пройти ЭКО за счет средств ОМС в нашей клинике, но не являются жительницами Москвы, разработан несколько иной алгоритм действий. Им необходимо:
- Пройти медицинскую комиссию, чтобы врач-гинеколог поставил диагноз «бесплодие» и указал, что решение проблемы возможно с помощью современных ВРТ.
- С оформленными бумагами посетить Минздрав Московской области, в котором действует Комиссия по отбору. Подождать, пока ее представители рассмотрят предоставленные документы и примут окончательное решение о возможности выдачи направления на ЭКО по ОМС.
- Затем, как и жительницам Москвы, нужно будет указать в перечне доступных для проведения ЭКО клиник на наше медицинское учреждение. Там оно числится как ООО «МЕДЭКО» реестровый номер 965401.
3.Подготовка и проведение процедуры, побочные эффекты ЭКО
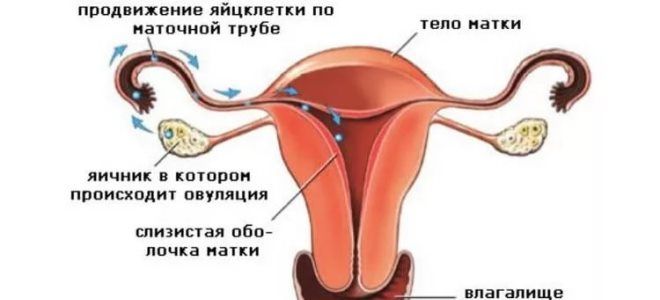
ЭКО требует достаточно продолжительной и интенсивной подготовки, в т.ч. полной санации репродуктивных органов и гормонального стимулирования т.н. суперовуляции (необходимо иметь несколько состоятельных яйцеклеток). Затем производится, – как правило, трансвагинально, – отбор ооцитов из яичника. На этом же этапе мужчина сдает сперму. Собственно оплодотворение осуществляется в специальном лабораторном оборудовании, создающем все необходимые условия и обеспечивающем контроль. Вероятность успешного оплодотворения (без применения дополнительных процедур — таких, как ИКСИ) сопоставима с естественной. Если удается получить начавший развитие эмбрион, его помещают в матку на 3-5 день.
Побочные эффекты ЭКО
Существует определенный риск (около 2%) развития жизнеугрожающего синдрома яичниковой гиперстимуляции. Кроме того, более чем 30% беременностей, достигнутых применением вспомогательных репродуктивных методик (в т.ч. ЭКО) оказываются многоплодными. Наконец, следует понимать, что ЭКО не является лечением бесплодия и не устраняет его причины, а лишь дает шанс деторождения при отсутствии иных возможностей; для всех последующих беременностей достаточно дорогостоящий курс подготовки и осуществления ЭКО придется повторить, что увеличивает вероятность осложнений.
С другой стороны, программы повышения рождаемости пользуются в РФ государственной поддержкой; так, по специальной ежегодной квоте ЭКО входит в пакет ОМС.
Процедура ЭКО: общие положения
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
- Подготовка. На этом этапе пациентка консультируется с врачом-репродуктологом и проходит ряд диагностических обследований. По их результатам и данным медицинской карты женщины он назначает подходящий протокол ЭКО.
- Стимуляция яичников. Если женщина не проходит ЭКО в естественном цикле, ей назначается курс гормональных инъекций для ускоренного роста фолликулов. Это позволяет увеличить число яйцеклеток, образуемых в ее организме за один менструальный цикл, и тем самым получить больше генетического материала для оплодотворения.
- Пункция яичников и оплодотворение. Для получения ооцитов врач через влагалище прокалывает длинной иглой стенку матки и каждый из созревших фолликулов, извлекая их содержимое. Яйцеклетки передаются в лабораторию, где из них отбираются наиболее жизнеспособные и помещаются в инкубатор. Там они смешиваются с подготовленной спермой, в результате чего происходит оплодотворение.
- Перенос эмбрионов. Оплодотворенные яйцеклетки в течение 3-6 дней культивируются в инкубаторе. Как правило, перенос осуществляется по достижении эмбрионами стадии бластоцисты, которая облегчает их имплантацию в матку. Зародыши с помощью катетера переносятся в маточную полость, после чего пациентке назначается курс поддерживающей гормональной терапии и периодические обследования для установления факта беременности.
Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
- более 2 неудачных попыток экстракорпорального оплодотворения;
- самопроизвольные аборты и замершие беременности в анамнезе;
- возраст матери от 35 лет, отца – от 42 лет и старше;
- низкие показатели спермограммы и тяжелые нарушения сперматогенеза у партнера;
- генетические патологии у одного или обоих родителей, их ближайших родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
Коронавирус и ЭКО
Как и в случае с естественным оплодотворением, влияние коронавирусной инфекции на ЭКО и последующую беременность является недостаточно изученным. Однако, у современной медицины есть сведения о воздействии более изученных инфекционных заболеваний на экстракорпоральное оплодотворение и вынашивание ребенка. По аналогии с ними можно предварительно заключить, что для женщин, проходящих процедуру ЭКО (а также для их будущих детей), SARS-CoV-2 представляет меньшую опасность, чем для матерей, зачавших естественным путем. Обусловлено это следующими причинами:
- Прохождение тестов на Covid. Женщина, планирующая выполнить процедуру ЭКО, в обязательном порядке проходит предварительное обследование на выявление коронавирусной инфекции. Естественное зачатие – более спонтанный и практически неконтролируемый процесс, не предполагающий сдачи анализов на это заболевание, из-за чего половые партнеры чаще всего не знают достоверно о наличии или отсутствии у себя вируса.
- Раннее развитие эмбриона вне организма матери. При естественном зачатии оплодотворение и первые дни развития плода проходят в материнском организме. В этом случае остановить имплантацию эмбриона в матку невозможно, если у матери был выявлен Covid. При экстракорпоральном оплодотворении зачатие и раннее (первые 5-6 дней) развитие зародыша проходят вне тела матери, в специальном стерильном инкубаторе. Если в этот период оба родителя заболели коронавирусом, врач остановит процедуру ЭКО и законсервирует эмбрион – позже он будет пересажен после того, как заболевшие супруги вылечатся, а тесты покажут у них отсутствие возбудителя.
- Профилактические меры. Если беременность незапланированная, о ней обычной узнают через 2-3 недели после зачатия, когда проявляются ее первые признаки. Соответственно, профилактические меры по предотвращению заражением коронавирусом принимаются будущими родителями с запозданием. При прохождении ЭКО вся профилактика выполняется заранее, поэтому риск передачи вируса эмбриону существенно ниже.
Таким образом, важнейшим преимуществом ЭКО перед естественной беременностью в плане защиты от инфекционных заражений, является постоянный врачебный контроль на всех этапах процедуры – от подготовки до непосредственно оплодотворения и пересадки эмбриона.
Роды после ЭКО
Любая беременность – и естественная, и искусственная – заканчивается родами. У женщин после ЭКО этот процесс рассматривается врачами как потенциально осложненный, даже если в течение беременности не наблюдалось никаких отклонений. Поэтому пациентку заблаговременно (примерно за 2-3 недели) до предполагаемой даты родов определяют в клинический стационар, чтобы она могла пройти поддерживающую терапию и подготовиться к родам.
Выношенный после ЭКО ребенок может появиться на свет 2 способами:
- Естественным. В этом случае он рождается через половые пути женщины. Такой способ создает повышенную нагрузку на материнский организм во время родов. Поэтому женщинам, прошедшим экстракорпорального оплодотворение, он рекомендуется достаточно редко. Но и прямого запрета нет – просто врач при выборе способа рождения расскажет о возможных рисках, особенно если у женщины имеются какие-либо анатомические нарушения половых органов.
- Через кесарево сечение. Это классический хирургический способ родовспоможения, заключающийся в извлечении ребенка из организма матери через разрез в ее брюшной стенке и матке. Хотя многие женщины боятся такой операции, в ней нет ничего страшного – напротив, она менее болезненна и травматична, чем естественные роды. Как правило, женщинам, забеременевшим в результате ЭКО, рекомендуется именно кесарево сечение, так как их организм по определению менее приспособлен к естественным родам.
Выбор подходящего способа родоразрешения осуществляет врач на основании данных наблюдений за беременной на всем протяжении периода вынашивания. Если состояние ее здоровья позволяет, он может предложить оба варианта пациентке, чтобы она выбрала сама.
Послеродовое восстановление у женщин, прошедших ЭКО, длится столько же, сколько после естественной беременности. Однако, в их случае может потребоваться более пристальное врачебное наблюдение в первые недели, чтобы исключить вероятность осложнений.
Суррогатное материнство.
Суррогатное материнство — один из методов ВРТ, который применяется в тех случаях, когда женщина по состоянию здоровья не может выносить и родить ребенка. Еще тридцать лет назад единственным выходом в подобной ситуации было усыновление. В настоящее время бесплодие может быть успешно преодолено даже при отсутствии у женщины матки или при аномалии ее развития.
Суть программы заключается в том, что суррогатная мать вынашивает ребенка, который не имеет с ней генетического родства: эмбрион получают при помощи ЭКО, где яйцеклетки биологической матери оплодотворяются спермой биологического отца. После этого эмбрион переносится суррогатной маме в полость матки, которая по договору обязуется после рождения передать ребенка матери и отцу. Именно они и будут зарегистрированы в качестве юридических родителей малыша в органах ЗАГС.
Программа суррогатного материнства проводится по определенному алгоритму. Сначала необходимо найти суррогатную мать. Подходить к этому вопросу нужно со всей серьезностью. Каждая суррогатная мать должна пройти тщательное обследование, она должна быть полностью здоровой, психически нормальной, психологически адекватной и иметь возможность участия в программе в ближайшее время.
Суррогатное материнство в России абсолютно легально и регулируется на основе действующего законодательства. Семейные пары обычно обращаются за помощью в специализированные центры, имеющие собственную базу данных обследованных женщин, которые полностью соответствуют требованиями Минздрава РФ и готовы немедленно вступить в программу. Между заменяющей матерью и биологическими родителями заключается договор, который содержит обязательства сторон и составляется юристами применительно к каждой конкретной ситуации. Обычно специалисты клиник ЭКО решают все вопросы, связанные с юридическим сопровождением процедуры, вплоть до момента регистрации ребенка в органах ЗАГС.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Противопоказания к ЭКО у мужчин
В связи с тем, что мужчина участвует только в процессе самого оплодотворения, ограничений для него при экстракорпоральном оплодотворении гораздо меньше и подавляющее большинство из них – относительные, то есть потенциально преодолимые. У будущих отцов наиболее распространенными противопоказаниями к ЭКО являются:
Половые инфекции. Сифилис, гонорея, хламидиоз, микоплзмоз, герпес, ВИЧ и другие венерические заболевания – распространенная причина отказа от проведения ЭКО с использованием спермы их носителя. Однако, существующие методы лечения этих патологий, а также очистки эякулята от возбудителей в подавляющем большинстве случаев позволяют получить чистый генетический материал, пригодный для экстракорпорального оплодотворения.
- Нарушения качества спермы. Другой распространенной, но преодолимой проблемой, с которой сталкиваются мужчины при проведении ЭКО – недостаточное количество или полное отсутствие здоровых и активных сперматозоидов в эякуляте. Качество спермы можно повысить, исключив из жизни будущего отца вредоносные факторы, такие как стрессы, излучение, вредные привычки и т. д. Если это не помогает, врач может отобрать из его спермы наиболее жизнеспособную половую клетку и искусственно внедрить ее в яйцеклетку. При полном отсутствии сперматозоидов в эякуляте их можно извлечь непосредственно из яичка.
- Онкологические заболевания. В отличие от женщин, у мужчин рак не является абсолютным противопоказанием к ЭКО, так как не затрагивает половые клетки. Однако, забор генетического материала у страдающего онкологией отца лучше выполнить до противоопухолевой терапии, так как воздействие химических средств и/или излучения существенно снижает количество жизнеспособных и активных сперматозоидов.
К абсолютным противопоказанием для мужчин при проведении ЭКО можно отнести патологии, при которых их организм не вырабатывает сперматозоиды, из-за чего их нельзя извлечь ни из эякулята, ни из яичек. Это могут быть как врожденные аномалии развития половых органов, приобретенное отсутствие тестикул, некоторые эндокринные расстройства и другие нарушения. В таком случае единственный выход – воспользоваться генетическим материалом мужчины-донора.
Донорство яйцеклеток
При пункции фолликулов может быть получено большее, чем необходимо количество яйцеклеток. В этих случаях здоровым женщинам предлагают стать донорами. Их яйцеклетки будут использованы в тех случаях, когда у пациентки нет своих яйцеклеток — после удаления яичников, в менопаузе, при изменённых яичниках и др.
Для того, чтобы поощрять донорство, женщина, согласившаяся отдать свои яйцеклетки, меньше платит за попытку ЭКО. Естественно, донорство яйцеклеток анонимно, у донора нет никаких прав на ребёнка, родившегося из её яйцеклетки.
Донорские яйцеклетки оплодотворяются спермой мужа той женщины, которой они имплантируются. В этом случае гормональная подготовка к ЭКО не требуется. В большинстве центров ЭКО лишние оплодотворённые и неоплодотворённые эмбрионы сохраняются в замороженном состоянии в независимости от того, будут они использованы у других женщин или нет. Срок хранения определён в 55 лет.
Беременность и роды при ЭКО
Беременность после ЭКО имеет свои особенности, о которых должна знать каждая женщина, решившаяся на этот непростой шаг.
Особенности беременности после ЭКО
К особенностям течения беременности после ЭКО относят следующее:
- Нередко беременность спонтанно прерывается на раннем сроке. Примерно четвертая часть всех беременностей (иногда даже больше), наступивших после экстракорпорального оплодотворения, заканчивается именно таким образом.
- Во время вынашивания ребенка повышается риск развития инфекционно-воспалительных процессов.
- Если приживутся все эмбрионы после ЭКО, то беременность будет многоплодной (двойнями, тройнями). При вынашивании нескольких малышей организм матери испытывает колоссальные нагрузки. Из-за этого часто обостряются хронические болезни, присоединяются гестозы, возникает плацентарная недостаточность и наслаиваются прочие патологические процессы и обменные нарушения.
- При наличии у матери слабости шейки матки (истмико-цервикальная недостаточность) повышается риск рождения маловесных и недоношенных детей после ЭКО.
- В том случае, если в оплодотворении при ЭКО взаимодействовали «неполноценные» половые клетки, то выше риск, что дети могут родиться с врожденными пороками развития или хромосомными аномалиями.
Особенности родов после ЭКО?
Какое родоразрешение является лучшим после ЭКО? Этим вопросом задаются практически все родители, воспользовавшиеся услугами репродуктивных технологий. Однозначный ответ дать невозможно, ведь способ родоразрешения врач после ЭКО выбирает исходя из индивидуальных особенностей пациентки, ее возраста, длительности бесплодия, а также от того, как протекала вся беременность в целом.
Однако большинство детей после ЭКО появляются на свет благодаря операции кесарева сечения. Это обусловлено тем, что часто беременность при ЭКО является многоплодной, женщины имеют различные заболевания и сопутствующие патологии. Кроме того, нередко беременность протекает с различными осложнениями.
Имеет значение также факт наличия детей в семье и их способ появления на свет.
По своей сути после ЭКО процесс вагинальных родов или техника операции кесарева сечения не отличаются от таковых при естественном зачатии.
Состояние здоровья родившихся после зачатия путем ЭКО детей
Состояние здоровья родившихся после ЭКО детей зависит от многих факторов. Что же больше всего влияет на то, здоровыми ли будут дети?
- Доношенный ли ребенок появился на свет?
- От одноплодной или многоплодной беременности он родился?
- С каким весом родился ребенок? Нет ли задержки внутриутробного развития?
- Имеет ли малыш врожденные пороки развития и хромосомные аномалии?
- Как протекала беременность? Не страдал ли малыш от гипоксии? Не было ли обострения воспалительных процессов или наслоения инфекции? Какие принимала мама лекарства, и насколько сильно они влияют на плод?
- Легко ли проходили роды? Была ли технически сложной операция кесарева сечения? Требовались ли крохе реанимационные мероприятия сразу после появления на свет?
В зависимости от того, как чувствует себя ребенок и мама, определяется то, будет ли их пребывание в родильном доме совместным. При хорошем самочувствии мамы и не вызывающем опасений здоровье крохи им рекомендовано находится после родов в совместной палате и поскорее наладить процесс грудного вскармливания.
В том случае, когда состояние малыша требует дальнейшего наблюдения, рассматривается вопрос перевода его в отделение патологии новорожденных, чтобы вовремя сориентироваться в диагностике его проблем и подобрать лечение.
Как подготовиться к ЭКО женщине?
Подготовку к экстракорпоральному оплодотворению необходимо начинать за 3 месяца до цикла, в котором запланирована процедура. Предварительно нужно записаться на консультацию к врачу – он повторно оценит результаты пройденных пациенткой диагностических обследований и, если необходимо, назначит дополнительные для уточнения диагноза. Также он ответит на все вопросы о предстоящей процедуре и после этого предложит пациентке подписать соглашение о проведении ЭКО, в том числе с помощью методов ИКСИ и вспомогательного хэтчинга. Только после того, как все формы будут подписаны, процедура вступает в активную фазу.
Непосредственно перед ее началом женщине нужно выполнить несколько рекомендаций, чтобы повысить шансы на успешное наступление беременности:
- Нормализовать режим питания, исключив из него острые и жареные блюда, фастфуд, кофе и алкоголь. Предпочтение необходимо отдать пище из свежих овощей и фруктов, диетического мяса, рыбы, морепродуктов, приготовленных на пару, отварных или тушеных. Цель диеты заключается в том, чтобы привести массу тела в соответствие с физиологической нормой.
- Отказаться от любых вредных привычек – употребления алкоголя и психоактивных веществ, курения. Если указанные проблемы носят систематический характер, рекомендуется предварительно пройти курс реабилитации.
- Исключить прием любых лекарственных средств за исключением тех, которые на данный момент прописаны пациентке из-за других имеющихся заболеваний. Предварительно ей необходимо согласовать употребление медикаментов как с репродуктологом, так и со своим лечащим врачом, чтобы курсы терапии не вошли в конфликт друг с другом.
- Ограничить сексуальную активность на этапе стимуляции яичников и полностью исключить ее за 3-4 дня до пункции перед ЭКО. После переноса эмбрионов также рекомендуется не вступать в половой контакт до проведения теста, который покажет наличие или отсутствие беременности (обычно он проводится через 14 дней).
- Ограничить физическую активность, исключив любые большие нагрузки, подъем тяжестей, тяжелый труд. Рекомендуется сделать упор на такие щадящие методы тренировки, как йога, пилатес, прогулки и легкие пробежки на открытом воздухе. Однако, полностью физическую активность исключать нельзя.
- Избегать посещения бань и саун, а также прием горячей ванны дома. Это позволит избежать перегрева перед ЭКО, который негативно влияет на репродуктивную систему. Также рекомендуется не посещать бассейны и общественные водоемы, а личную гигиену проводить только в теплом душе.
- Исключить контакты с людьми, имеющими симптомы респираторных заболеваний, а также избегать мест с повышенными инфекционными рисками. При появлении признаков ОРВИ (или любой иной инфекции) необходимо сразу же обратиться к врачу для лечения заболевания. Пока пациентка не излечится, процедуру ЭКО придется на время отложить.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу